Перегиб желчного пузыря у ребенка – патология или вариант нормы
Механизм развития перегиба желчного пузыря у детей
Все ДВЖП связаны с нарушением деятельности вегетативной нервной системы (ВНС), которая имеет два отдела: симпатический и парасимпатический (СНС и ПСНС). В зависимости от того, воздействие какой ветви преобладает, различают следующие типы ДЖВП:
- если преобладает воздействие СНС, развивается гипокинетический тип ДЖВП, желчный пузырь теряет свой тонус, растягивается, в нем появляется застой желчи, что способствует развитию воспалительных процессов и образованию камней; этот тип дискинезий чаще встречается в подростковом возрасте и проявляется постоянными ноющими болями в подреберной области; если преобладает воздействие ПСНС, развивается гиперкинетический тип ДЖВП, который проявляется в виде спазмов гладкой мускулатуры желчного пузыря и сопровождается кратковременными приступами сильных спастических болей; этот тип дискинезий чаще встречается у дошкольников.
При любом виде ДЖВП может развиваться перегиб желчного пузыря у ребенка. Чаще всего это функциональные перегибы, связанные с резким движением, поднятием тяжести, сильным испугом и так далее. При обследовании ребенка на УЗИ выявить перегиб удается далеко не всегда, так как он носит лабильный (переменчивый) характер.
В дальнейшем ДЖВП и перегибы желчного пузыря могут привести к развитию воспалительного процесса в желчном пузыре и желчевыводящих путях (холециститам и холангитам), а также к заболеваниям органов желудочно-кишечного тракта из-за постоянных нарушений пищеварения, связанных с нарушением выделения желчи в кишечник.
Но бывает и так, что перегиб желчного пузыря у детей развивается уже на фоне имеющегося холецистита. Это способствует еще большему застою желчи и поддерживает воспалительный процесс.
Симптомы перегиба желчного пузыря у детей
У маленьких детей перегиб желчного пузыря проявляется обычно в виде резких приступообразных болей в правом подреберье, отдающих в правую лопатку и ключицу. Появление болей обычно связано с погрешностями в диете, стрессом, резким движением или подъемом тяжести. Часто вместе с болями появляются тошнота и однократная рвота. Приступ обычно быстро проходит, но при аналогичных обстоятельствах может появляться вновь.
У детей старшего возраста тоже могут быть такие приступы, но для них более характерны постоянные ноющие боли в правом подреберье, которые усиливаются при стрессах, погрешностях в питании и тяжелых физических нагрузках. Периодически могут появляться тошнота, рвота, иногда – поносы.
Как поступить, если у ребенка появились боли в животе
Следует обратиться к врачу и провести обследование. Чем раньше будет выявлена ДЖВП и перегиб желчного пузыря, тем легче будет помочь ребенку.
Перегиб желчного пузыря у ребенка – это не такое уж редкое явление. Главное – это его своевременное выявление и лечение.
АГЕНЕЗИЯ, АПЛАЗИЯ И ГИПОПЛАЗИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ЖЕЛЧНЫХ ПРОТОКОВ — это пороки эмбрионального развития, проявляющиеся в полном отсутствии или недоразвитии желчного пузыря и желчных протоков.
Агенезия и аплазия желчного пузыря — крайне редкая аномалия развития (встречается 1 раз на 500 000 родов), является несовместимой с жизнью патологией (хотя в литературе описан случай формирования желчного пузыря у новорожденного ребенка в случае нормального развития желчных протоков). Значительно чаще встречается гипоплазия желчного пузыря с полным или частичным отсутствием желчных ходов — атрезией или их аплазией. Развитие этого порока обусловлено особенностями эмбрионального развития. Нарушение слияния и процесса реканализации протоков приводит к развитию аплазии и атрезии желчевыделительной системы. Определенное значение могут иметь внутриутробные патологические процессы в печени (врожденный гепатит и т. д.).
Проявления гипоплазии желчного пузыря и атрезии желчных ходов типичны. Ребенок рождается с желтухой, или она развивается в первые 2—3 дня после рождения. Характерно постепенное нарастание желтухи. Стул обесцвечен с момента рождения. Моча имеет цвет темного пива. Через 2—3 недели от рождения отмечается сначала увеличение печени, а потом и селезенки. Обращают на себя внимание увеличение размеров живота, расширение сети подкожных вен брюшной стенки, в дальнейшем присоединяются геморрагические проявления, развивается асцит. дети умирают от билиарного цирроза печени через 6—9 месяцев после рождения.
Диагностика врожденных аномалий желчевыводящей системы представляет значительные трудности, обусловленные идентичностью клинических проявлений ряда заболеваний, сопровождающихся длительной желтухой. Дифференциальный диагноз проводят с длительной физиологической желтухой новорожденного, конфликтными гемолитическими желтухами, генерализованной цитомегалией, токсоплазмозом. сифилисом. закупоркой желчных ходов слизистыми пробками, врожденным гигантоклеточным гепатитом. При затяжной физиологической желтухе новорожденного обычно стул избыточно окрашен, моча темная, желтуха склонна к уменьшению, в крови преобладает свободная фракция билирубина (при атрезии желтуха нарастает, преобладает связанная прямая фракция билирубина).
При конфликтных гемолитических желтухах, как и при физиологической желтухе, преобладает свободный билирубин, как правило, имеется резус-конфликт или конфликт по АВО-системе.
Диагноз врожденного сифилиса, токсоплазмоза и цитомегалии отвергается или подтверждается с помощью серологических реакций, специальных проб. При подозрении на закупорку желчных ходов назначают спазмолитики, под их воздействием происходит расширение желчных протоков, пробки выходят, желтуха быстро проходит, и ребенок выздоравливает.
Дифференциальная диагностика с врожденным гигантоклеточным гепатитом возможна только путем применения специальных методов исследования — лапароскопии и пункционной биопсии печени.
Важную роль для постановки правильного диагноза имеют: биохимическое исследование крови (определяется общий прямой, непрямой билирубин) и ультразвуковое исследование.
Показана операция, направленная на восстановление проходимости желчных ходов. При тотальной атрезии и гипоплазии желчного пузыря с целью частичного отведения желчи в кишечник и продления жизни ребенка производят пересадку грудного лимфатического протока в пищевод.
Результаты операции находятся в прямой зависимости от формы и степени аномалии развития и сроков вмешательства. Наилучшие результаты удается получить в первые 2 месяца жизни ребенка.
Видоизменения привычной формы
Аномалия формы желчного пузыря – одно из самых распространённых и разнообразных вариантов видоизменений.
Может быть приобретенной и врожденной, опасной и абсолютно нейтральной. Некоторые из них характерны для детского возраста и исправляются при возрастном увеличении в период развития и роста ребенка:
- фригийский колпак, названный по аналогии с головным убором, никогда не бывает приобретенным, и крайне редко вызывает какие-либо осложнения;
- перегородки в пузыре (обычно, множественные, возникающие по разным причинам, препятствуют физиологическому оттоку желчного секрета и вызывают застой, ЖКБ и другие патологические процессы);
- дивертикулы или выпячивания стенок ЖП, могут быть врожденными, или приобретенными в результате появления спаек, диагностируются с трудом, но могут выступать факторами развития воспаления;
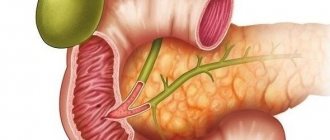
- перегибы (истинные и функциональные), иногда называемые загибами и изгибами, появляются, как результат врожденных неполадок, или воздействия внешних факторов, вроде усиленной физической нагрузки, погрешностей в питании и весе (степень опасности может быть разной и зависеть от причины и характера перегиба);
- цилиндрическая, шарообразная, в форме бумеранга и s-образная – особенности индивидуального комплекса причин, иногда вызывающие споры в патологической этиологии, из-за вариабельности присущих ЖП форм.
Аномалия формы желчного пузыря – распространенный вариант деформации желчного пузыря, вызванной самыми разными причинами.
Он приобретает характер видоизменений от самых опасных до не представляющих практически никакого риска.
В каждом конкретном случае рассматривается отдельно, с учетом возможного развития патологического сценария.
Нередко просто мониторится состояние органа, а врачебные меры предпринимаются при появлении опасных признаков.
В детском возрасте многие из них проходят по мере роста ребенка или поддаются коррекции с помощью диеты и физических упражнений.
Симптомы и лечение загиба желчного у детей
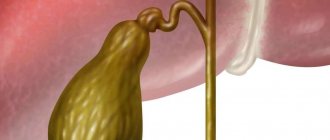
Загиб желчного пузыря у ребенка часто может представлять угрозу для здоровья. Желчный пузырь #8211; орган, который занимает особое положение в нижней области печени. Форма его может быть грушевидной или конической. Нередко у новорожденного может развиться загиб поджелудочной железы.
Функции желчного пузыря
Главная функция желчного пузыря у детей #8211; накопление и концентрация желчи, которая будет использоваться самим организмом, чтобы переваривать пищу, в частности, жир. На следующем этапе желчь начинает транспортироваться в двенадцатиперстную кишку и желчный проток.
Кроме описанных свойств желчный пузырь может оказывать сократительное действие и ферментативное. С каждым годом загиб желчного пузыря у ребенка становится все более распространенным заболеванием. Патология начинает прогрессировать в случае неправильного поворота пузыря, в результате чего начинается нарушенный отток желчи. Подобное явление в науке называется дискензия.
Некоторые случаи характеризуются отсутствием симптоматики, но в большинстве случаев загиб имеет ярко-выраженный болевой синдром. Посещение врача в этом случае откладывать не рекомендуется. Врач должен диагностировать текущую клиническую картину и установить соответствующую схему лечения.
Симптоматика и лечение
Сильные боли в области живота, сниженный аппетит, частые рвотные позывы, повышение температуры тела могут свидетельствовать о загибе. Врожденный загиб вызывает постоянный сброс желчи, провоцирующий рвоту.
В некоторых случаях проявляется раздражительность, снижение активности и беспокойство, иногда #8211; нарушение сна.
Лечить загиб желчного пузыря следует оперативно, а доверять лечение #8211; только специалистам.
Детским врачом устанавливается диета при загибе желчного пузыря. Из детского рациона должны быть исключены все жирные, копченые, сладкие блюда. Кроме того, не пойдут на пользу газированные напитки и блюда, изготовленные на основе жирного мяса и рыбы.
Лучшее лекарство #8211; диета, основанная на самостоятельно приготовленной пище. В ее состав не входят вредные консерванты, красители и разного рода пищевые добавки, вредные для детского организма. Питание должно включать свежие фрукты и овощи. В рацион должны войти продукты растительного происхождения, содержащие большое количество естественной клетчатки.
В оказании правильной терапии желчного пузыря у ребенка лечение должно строиться на многоразовом питании. Блюда, приготовленные на пару, или легкая овсяная каша станут хорошей альтернативой жареным блюдам. Каши могут впитывать лишнюю желчь. Из сладкого можно употреблять: зефир, суфле, пастилу и крекеры (не сдобные).
В случае обнаружения перегиба желчного пузыря можно дополнить рацион творогом. Если ребенок не переносит кислый вкус, творог можно перемешать с фруктами.
Рекомендуется обильное питье. Жидкость позволит улучшить желчный отток. Для улучшения клинического эффекта можно использовать травяные отвары из мяты, ромашки, шиповника и др.
Перед началом использования необходимо проконсультироваться с лечащим врачом, так как травы могут вызывать аллергические реакции.
Желчегонные препараты можно использовать только после проведения УЗИ, которое установило отсутствие камней и песка. У некоторых детей загиб исчезал по мере роста других органов.
Если загиб не исчез, то паниковать не стоит. Это заболевание #8211; не приговор, с ним можно вести полноценную жизнь. Главное условие #8211; правильная диета без жареных и острых продуктов. Режим дня следует дополнить активными физическими нагрузками. Курсы желчегонных препаратов могут назначаться только врачами.
Самостоятельное назначение препаратов и самодиагностика могут навредить здоровью ребенка. Первые симптомы загиба #8211; повод немедленно обратиться за помощью к врачу.
Лечение
При подборе терапевтических методов основную роль играют результаты диагностики и причины, из-за которых образовались аномалии желчного пузыря.
Если врачи отклонили необходимость операции по устранению аномалии, то в лечении используется диетотерапия, лекарства, физиотерапия и, с разрешения доктора, средства народной медицины.
- нормализация сократительной функции пузыря;
- улучшение оттока желчи;
- устранение симптомов, а также основной болезни, из-за которой возникли аномальные явления ЖП;
- предупреждение осложнений, например, воспаления органа или образования камней.
Обязательно назначают лечебный стол № 5 или 5-а по Певзнеру. Из рациона исключают «тяжёлую» пищу: жареные, копченые, жирные, маринованные, острые блюда и подобные продукты. Нельзя также употреблять спиртосодержащие напитки. Из средств народной медицины разрешены травяные желчегонные сборы.
Для симптоматической терапии пациенту назначают Но-Шпу или другие спазмолитики, чтобы устранить боль. При воспалении ЖП нужно принимать антибактериальные лекарства. Врачи также могут прописать желчегонные средства, например, Хотифол или Холивер.
Человеку с аномальной формой ЖП рекомендуется нормализовать массу тела, сбалансировать питание и ежедневно заниматься гимнастикой. Это помогает улучшить отток жёлчи из пузыря и предотвратит образование камней или воспаление органа.
Что такое гипоплазия желчного пузыря
АГЕНЕЗИЯ, АПЛАЗИЯ И ГИПОПЛАЗИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ЖЕЛЧНЫХ ПРОТОКОВ — это пороки эмбрионального развития, проявляющиеся в полном отсутствии или недоразвитии желчного пузыря и желчных протоков.
Агенезия и аплазия желчного пузыря — крайне редкая аномалия развития (встречается 1 раз на 500 000 родов), является несовместимой с жизнью патологией (хотя в литературе описан случай формирования желчного пузыря у новорожденного ребенка в случае нормального развития желчных протоков). Значительно чаще встречается гипоплазия желчного пузыря с полным или частичным отсутствием желчных ходов — атрезией или их аплазией. Развитие этого порока обусловлено особенностями эмбрионального развития. Нарушение слияния и процесса реканализации протоков приводит к развитию аплазии и атрезии желчевыделительной системы. Определенное значение могут иметь внутриутробные патологические процессы в печени (врожденный гепатит и т. д.).
Проявления гипоплазии желчного пузыря и атрезии желчных ходов типичны. Ребенок рождается с желтухой, или она развивается в первые 2—3 дня после рождения. Характерно постепенное нарастание желтухи. Стул обесцвечен с момента рождения. Моча имеет цвет темного пива. Через 2—3 недели от рождения отмечается сначала увеличение печени, а потом и селезенки. Обращают на себя внимание увеличение размеров живота, расширение сети подкожных вен брюшной стенки, в дальнейшем присоединяются геморрагические проявления, развивается асцит. дети умирают от билиарного цирроза печени через 6—9 месяцев после рождения.
Диагностика врожденных аномалий желчевыводящей системы представляет значительные трудности, обусловленные идентичностью клинических проявлений ряда заболеваний, сопровождающихся длительной желтухой. Дифференциальный диагноз проводят с длительной физиологической желтухой новорожденного, конфликтными гемолитическими желтухами, генерализованной цитомегалией, токсоплазмозом. сифилисом. закупоркой желчных ходов слизистыми пробками, врожденным гигантоклеточным гепатитом. При затяжной физиологической желтухе новорожденного обычно стул избыточно окрашен, моча темная, желтуха склонна к уменьшению, в крови преобладает свободная фракция билирубина (при атрезии желтуха нарастает, преобладает связанная прямая фракция билирубина).
При конфликтных гемолитических желтухах, как и при физиологической желтухе, преобладает свободный билирубин, как правило, имеется резус-конфликт или конфликт по АВО-системе.
Диагноз врожденного сифилиса, токсоплазмоза и цитомегалии отвергается или подтверждается с помощью серологических реакций, специальных проб. При подозрении на закупорку желчных ходов назначают спазмолитики, под их воздействием происходит расширение желчных протоков, пробки выходят, желтуха быстро проходит, и ребенок выздоравливает.
Дифференциальная диагностика с врожденным гигантоклеточным гепатитом возможна только путем применения специальных методов исследования — лапароскопии и пункционной биопсии печени.
Важную роль для постановки правильного диагноза имеют: биохимическое исследование крови (определяется общий прямой, непрямой билирубин) и ультразвуковое исследование.
Показана операция, направленная на восстановление проходимости желчных ходов. При тотальной атрезии и гипоплазии желчного пузыря с целью частичного отведения желчи в кишечник и продления жизни ребенка производят пересадку грудного лимфатического протока в пищевод.
Результаты операции находятся в прямой зависимости от формы и степени аномалии развития и сроков вмешательства. Наилучшие результаты удается получить в первые 2 месяца жизни ребенка.
Аномалии размеров
Гипоплазия – недоразвитие, может касаться всего мешковатого органа, или отдельных его сегментов.
При внимательном мониторинге и корректной диете на составляет особых проблем, иногда обнаруживается уже во взрослом возрасте.
Гигантский пузырь обнаруживается при любом виде современной аппаратной диагностики, характеризуется равномерным увеличением пузыря, но нормальными размерами желчевыводящих путей.
Карликовый – просто уменьшенных размеров, сохраняющий функциональность и проходимость, может привести к развитию дискинезии, из-за недостаточного объема резервуара для хранения специфического секрета.
Аномалии развития желчного пузыря
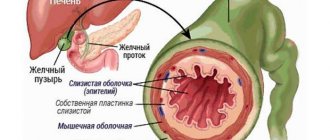
Желчный пузырь является Резервуаром желчи. У новорожденных он имеет веретенообразную или цилиндрическую форму. Дно его не выступает из-под края печени. У взрослого длина пузыря 8-12 см. Вместимость равна у взрослых — 30-65 мл, в среднем 45 мл. Желчный пузырь прилежит к брюшной стенке в том месте, где находится угол, образованный реберной дугой и наружным краем прямой мышцы живота (точка Кера).
Желчь выделяется печенью непрерывно, но на своем пути в двенадцатиперстную кишку встречает сфинктер, поэтому направляется в желчный пузырь, где слизистая оболочка всасывает воду и желчь концентрируется в 5 раз. За сутки выделяется от 3 до 4,5 л провизорной желчи; в желчном пузыре она сгущается. Если в желчном пузыре накапливается 40 см 3 желчи, его нервные элементы раздражаются, рефлекторно возбуждается мускулатура, и расслабляется спиральная складка, в результате чего в двенадцатиперстную кишку выделяется порция желчи. Точно так же желчь выбрасывается рефлекторно, если в двенадцатиперстную кишку поступает пища.
Правый и левый печеночные протоки в воротах печени соединяются в общий печеночный проток. Последний сливается и пузырным протоком, образуя общий желчный проток. Наблюдаются различные варианты взаимоотношения пузырного и общего желчного протоков. Пузырный проток может перекрещивать общий желчный или располагаться рядом с ним. Иногда оба протока раздельно впадают в двенадцатиперстную кишку.
Общий желчный проток в половине случаев соединяется с протоком поджелудочной железы, образуя печеночно-поджелудочную ампулу, которая располагается в большом сосочке двенадцатиперстной кишки. Здесь образуется особое приспособление, регулирующее поступление желчи и панкреатического сока в кишечник, — сфинктер печеночно-поджелудочной ампулы, который продолжается в сфинктер общего желчного протока и сфинктер поджелудочного протока. Сфинктер ампулы состоит из переплетающихся пучков гладких мышечных клеток, идущих в круговом, продольном и косом направлениях, охватывающих ампулу и конечные участки общего желчного и поджелудочного протоков. У новорожденных и в грудном периоде сфинктер ампулы развит слабо и представлен преимущественно круговыми мышцами. К 2-4 годам число мышечных клеток в нем нарастает, и он приобретает характерное строение.
1. Агенезия желчного пузыря – в основе лежит повреждение каудальной части печеночного дивертикула в течение 4-й недели эмбрионального развития. Различают 2 формы:
А) полная – отсутствие закладки желчного пузыря и внепеченочных протоков;
Б) при сохранении желчевыводящих путей.
2. Гипоплазия желчного пузыря – проявляется в форме очень малого пузыря.
3. Дистопия желчного пузыря – изменение положения желчного пузыря. Выделяют несколько вариантов положения:
Б) интраперитонеальное (син. желчный пузырь блуждающий) – недостаточная фиксация желчного пузыря к печени, когда он полностью лежит вне ее, со всех сторон покрыт брюшиной и имеет брыжейку, что может быть причиной возникновения заворота желчного пузыря.
Г) под левой долей печени,
Д) левостороннее при обратном расположении органов.
4. Удвоение желчного пузыря – выделяют несколько форм:
А) Желчный пузырь двудольчатый – имеется общая шейка для 2 раздельных камер. Дренирование может осуществляться через единственный или двойной пузырный проток.
Б) Желчный пузырь «дуктулярный» – истинное удвоение желчного пузыря. Одновременно существует 2 полностью сформированных органа, пузырные протоки самостоятельно открываются в общий желчный проток или печеночные протоки.
В) Трипликация желчного пузыря – все три органа располагаются в общей ямке и имеют общий серозный покров.
Studopedia. ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам
Лабораторные признаки холестаза:
• повышение концентрации конъюгированного билирубина в сыворотке крови;
• повышение активности щелочной фосфатазы в сыворотке крови (особенно печёночного изофермента);
• повышение активности у-глутамилтранспептидазы (у-ГТП) в сыворотке крови;
• повышение активности лейцинаминопептидазы (ЛАП) в сыворотке крови;
• повышение активности 5#8242;-нуклеозидазы в сыворотке крови;
• повышение концентрации холестерина в сыворотке крови;
• повышение концентрации жёлчных кислот в сыворотке крови;
• повышение концентрации меди в сыворотке крови;
• повышение концентрации уробилиногена в моче. Выраженность симптомов может значительно варьироваться при различных заболеваниях от минимальной до крайне высокой. Дополнительный признак холестаза — наличие густой жёлчи (билиарного сладжа) в просвете жёлчного пузыря. Достоверно подтвердить наличие холестаза можно с помощью гепатобилиарной сцинтиграфии: регистрируют замедление поступления радиофармпрепарата в двенадцатиперстную кишку.
В повседневной практике педиатр чаще всего встречается с перегибами и перетяжками жёлчного пузыря, которые могут не иметь какого-либо клинического значения или быть причиной нарушений пассажа жёлчи. Особое значение имеют комбинации перегибов, формирующие так называемый S-образный жёлчный пузырь и приводящие к его дисфункции. Функции жёлчного пузыря:
• накопительная — накопление жёлчи в межпищеварительный период;
• концентрационная — всасывание воды;
• реабсорбционная — реабсорбция аминокислот, альбумина, неорганических веществ;
• сократительная — продвижение жёлчи по желчевыводящим путям;
• секреторная — выделение слизи, ферментов, электролитов и
• ферментативная — ускорение действия панкреатической липазы;
• гормональная — выделение антихолецистокинина;
• регуляторная — поддержание достаточного уровня компонентов жёлчи в период пищеварения.
Дисфункциональные расстройства жёлчного пузыря и билиар — ного тракта у детей — частая причина развития воспалительных заболеваний желчевыводящей системы.
Методы диагностики аномалий этого органа
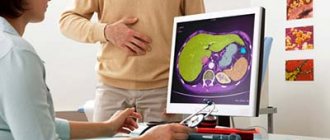
Все подобные аномалии на основании внешних симптомов обнаружить невозможно, поэтому требуется применение методик инструментальной диагностики, таких, как:
- УЗИ – самая распространенная методика выявления отклонений от нормальной формы этого органа; если же такое исследование не дает четкой картины, используют прочие инструментальные исследования;
- МРТ (магнито-резонансная томография) либо КТ (компьютерная томография) брюшной полости – наиболее современные и точные методы выявления отклонений этого органа от нормы;
- пероральная холецистография – подразумевает применение контрастного вещества с последующим рентгенологическим исследованием;
- ретроградная эндоскопическая холецистопанкреатография – также проводится с применением контраста и рентгена, но подразумевает введение контрастного вещества посредством эндоскопа со стороны кишечника.
УЗД патологий желчного пузыря
В некоторых случаях такие аномалии обнаруживаются лишь в процессе хирургического вмешательства, проводимого на желчном пузыре при лечении желчнокаменной болезни или холецистита.
Сопутствующие отклонения от нормы
Самое частое сопутствующее отклонение – строение желчных протоков, не соответствующее привычному анатомическому представлению.
Развивается в разных вариантах, которые могут затрагивать общий желчный проток, соединяющий полый орган с печенью, желчевыводящие пути, направленные в кишечник и печень.
Появление добавочных сегментов – тоже не редкость:
- атрезия – когда присутствует врожденная непроходимость билиарного тракта и наблюдается невозможность выполнения функций, устраняется хирургическим вмешательством;
- ложные протоки (2-3, не более), не дают симптомов и часто не выполняют никакого предназначения, просто есть в наличии;
- стеноз (частичная непроходимость протоков), требует шунтирования или искусственного расширения, но обычно развивается при уже имеющихся патологиях печени и желчного пузыря.
Есть еще билиарный сладж, но его трудно отнести к аномалиям, хотя в некоторых школах придерживаются такого взгляда на это явление.
Это, скорее, последствие дивертикула или перетяжки. Диагностировать его можно, когда появление осадка на дне пузыря последовательно приводит к истощению стенок мешковатого органа, предназначенных для концентрации желчи, воспалению и появлению ЖКБ.
Аномалия желчного пузыря, вопреки распространенному мнению, не всегда приводит к необходимости хирургического вмешательства.
Зачастую назначение производится для ликвидации последствий, к которым приводит неправильное питание, вредные привычки и отсутствие контроля, провоцирующее развитие всевозможных осложнений.
Если выполнять врачебные назначения и питаться положенным образом (понемногу и дробно), избегать жирного и сладкого, отказаться от вредных привычек – можно избежать многих неприятностей.