Причины появления заболевания
В большинстве случаев гиперплазия появляется потому, что пациент не завершил лечение какой-либо болезни, например, язвы желудка, гастрита или других воспалений. Это приводит к активному делению клеток, что способствует образованию полипов. Спровоцировать эти изменения может и бактерия Helicobacter pillory. Иногда патология появляется из-за различных инфекционных заболеваний. Но это не единственные причины появления гиперпазии, есть и другие:
- нарушение гормонального фона больного, например, переизбыток эстрогена;
- наследственность, так, если у женщины аденоматоный полипоз, унаследовать его могут дочь или внучка, при данном заболевании в желудке человека тоже образуются полипы;
- больной долгое время принимал некоторые лекарственные препараты, от которых страдают стенки желудка;
- в организм попали канцерогены, которые тоже способствуют разрастанию эпителия желудка.
Этиология
Гиперплазия желудка развивается из-за незаконченного лечения заболеваний желудочно-кишечного тракта. В результате начинается активный рост клеток, появляются полипы.
Основные причины гиперплазии:
- изменение гормонального баланса, особенно когда увеличено количество эстрогена;
- генетическая предрасположенность, в частности аденоматозный полипоз (характерны полипы в желудке) — если патология диагностирована у женщины, болезнь может быть передана по наследству дочери или внучке;
- длительное применение лекарственных средств, которые могут повлиять на изменение структуры слизистой желудка;
- неблагоприятная окружающая среда — может начаться патологическое увеличение количества клеток.
Причиной служит бактерия Helicobacter pylori и другие заболевания инфекционного характера.
Что такое гиперплазия кишечника
Под данной патологией подразумевают чрезмерную продукцию клеток лимфоидной ткани кишечника, что ведет к ее разрастанию в слизистом и подслизистом слоях органа. При этом масса кишечника увеличивается, его функционирование нарушается.
Заболевание диагностируется у лиц обоих полов любого возраста. Возникновение гиперплазии кишечника не связывается с употреблением в пищу определенных продуктов, не зависит от территории проживания.
Причин развития патологии существует множество. Выглядят они следующим образом:
- Различные нарушения секреторных процессов слизистой оболочки кишечника.
- Гормональные нарушения организма.
- Поражение тканей органа аутоиммунными, канцерогенными клетками.
- Нарушение нервного регулирования работы желудочно-кишечного тракта.
- Длительные хронические стрессовые ситуации.
- Заселение кишечника болезнетворными бактериями.
- Нарушения работы системы иммунитета.
- Расстройство перистальтики желудочно-кишечного тракта.
Клиническая картина заболевания в большей степени зависит от того, какой отдел кишечника поражается. Может страдать общее состояние организма, пациент становится слабым, периодически происходит повышение температуры тела. Также часто предъявляются жалобы на боли в животе спастического характера.
Пациентов может беспокоить длительно протекающая диарея (кал часто имеет в составе кровавые и слизистые примеси), метеоризм. В случае затяжного течения патологии, нередко диагностируется снижение массы тела больного.
Как лечить воспаление толстой кишки?
Узнайте, как проводится лечение болей в прямой кишке.
Классификация
В медицине специалисты различают множество различных видов гиперплазии:
- Очаговая развивающаяся гиперплазия слизистой желудка. Первая стадия развития аномалии, когда начинают появляться определенные полипы. Очаговая диагностированная гиперплазия желудка охватывает только некоторые области («очаги»), поэтому и получила такое название. Очаги выглядят как наросты различных форм и размеров, окрашены другим цветом, поэтому их хорошо видно при обследовании. Образования возникают на месте ранее полученных повреждений или эрозий.
- Фолликулярная выявленная гиперплазия желудка. Этот вид патологии диагностируется часто. Начинают разрастаться лимфатические клетки. Причины развития аномалии различны: влияние канцерогенов, нарушение гормонального баланса, наличие бактерии Helicobacter pylori, стрессовые ситуации и многое другое. Отличительная черта этой разновидности болезни — образование фолликул в желудке.
- Гиперплазия покровно-ямочного эпителия желудка. Опасный вид патологии, может способствовать появлению злокачественной опухоли в кишечнике. Структура эпителия изменяется под действием неблагоприятных факторов: клетки разрастаются, становятся больше.
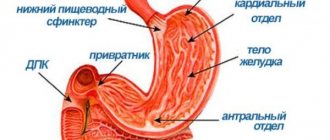
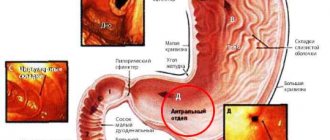
- Гиперплазия, охватившая антральный отдел желудка. Антральным отделом называют последнюю часть органа перед выходом в кишечник. В этом месте при развитии гиперплазии начинают образовываться множественные небольшие наросты, ямки и появляются валики.
- Фовеолярная гиперплазия слизистой желудка. Для этой разновидности патологии характерно увеличение длины складок слизистой, усиление их искривленности. Возникает патология из-за длительного воспаления или самостоятельного приема противовоспалительных лекарственных средств.
Существуют еще и другие виды патологии: железистый, полиповидный, лимфоидный.
Гиперплазия антрального отдела желудка
Профилактика фолликулярного гастрита
Чтобы не мучиться от заболевания вновь, нужно предпринять следующее:
- Не отказываться от диеты при первых улучшениях. В идеале ей нужно следовать не менее года.
- Кардинально перейдите к здоровому питанию, навсегда откажитесь от вредной пищи, курения и алкоголя.
- Каждые полгода намечайте визит к своему гастроэнтерологу.
Лимфоидные фолликулы в желудке — редкая, но вполне излечимая форма гастрита. Как и при иных видах, заболевшему надо пройти курс медикаментозного лечения, следовать особой диете и при излечении не забывать о профилактике.
Симптомы
Если у больного ранняя стадия заболевания, диагностировать его, опираясь на симптомы, будет очень сложно, так как при разрастании эпителиальных тканей человек не испытывает никакого дискомфорта. Даже появление гиперпластических полипов, если они небольшого размера, больной не чувствует, только крупные полипы могут затруднять прохождение пищи и стать причиной сильного кровотечения или же спровоцировать появление боли.
Однако при прогрессировании патологии нарушается работа желудка, что вызывает проблемы с пищеварением. Это приводит к тому, что у больного появляется ряд симптомов, которые могут говорить о появлении гиперплазии:
- боль, она может быть как временной, так и постоянной, дает о себе знать после приема пищи или же тогда, когда пациент долгое время голодает;
- мучает изжога;
- живот вздувается, бывают запоры;
- возникает отрыжка с долгим кислым привкусом;
- на более поздних стадиях больной может жаловаться на тошноту и рвоту;
- у него пропадает аппетит;
- пациент жалуется на слабость, ломоту в теле, страдает от головокружения.
При появлении этих и других симптомов необходимо обратиться к врачу и пройти полное обследование.
Лечение болезней подвздошной кишки
Болезнь Крона и другие опасные недуги могут привести к летальному исходу. Лимфоидная гиперплазия появляется на фоне иммунодефицитного состояния. На стенках кишечника наблюдаются пролиферативные изменения. Они могут быть преходящими и так же легко исчезнуть, как и появиться. Так организм реагирует на внешние раздражители. Диагностика заболеваний позволяет найти причины недомогания человека. Если функция подвздошной кишки нарушена, то это поможет выяснить комплексное обследование. Врач осматривает больного и спрашивает, на что он жалуется. Поставить точный диагноз позволяют результаты анализов кала, мочи, крови и фиброволоконная эндоскопия.
Запоздалое обращение может потребовать операции. На первых стадиях развития заболеваний применяется медикаментозный способ лечения. Врач также назначает строгую диету. Пациент должен употреблять в пищу только продукты, которые быстро и легко усваиваются в организме.
В меню нужно включать много витаминов. Больному запрещают пить алкоголь и курить. Пристрастие к вредным привычкам негативно сказывается на состоянии кишечника. Из рациона исключают тяжелые блюда. Пациенту противопоказано потребление большого количества соли и жира. Ему не рекомендуется употреблять горькое, острое и жареное. Понадобится отказаться от грибов и мяса с рыбой, которые долго усваиваются.
В диетпитание могут входить каши, омлет, чай и компот. Прекрасным напитком для иммунитета является отвар шиповника. Хорошо поможет облепиховое масло. 50 мл необходимо пить натощак каждый день. Завтракать можно только спустя 2 часа после приема пищи. Из семян льна может быть приготовлен целебный напиток. Чайную ложку семени заливают стаканом кипятка. Настой оставляют на 30 мин.
Время от времени его нужно помешивать. Напиток пьют натощак за 1 час до приема пищи. Соблюдение диеты и строгих предписаний врача поможет поставить больного на ноги. Главное – лечиться до полного выздоровления. Необходимо включить в ежедневное меню продукты, которые не вызывают дискомфортных ощущений и аллергии. Если следить за всеми изменениями в своем организме, тогда все поправимо. Пройдя курс лечения, вы сможете вернуться к обычной жизни.
Подвздошная кишка продолжает тощую кишку и не имеет с ней чётко выделенной границы, но отличается более толстыми стенками и большим диаметром.
Длина органа — 1,5-2,6 метра, внутренний диаметр примерно 2,5 см.
От слепой кишки ileum отделена илеоцекальным клапаном, который исполняет роль затвора и пропускает пищевой комок из подвздошной кишки в слепую в одном направлении. Он защищает тонкий кишечник от попадания бактерий из толстого кишечника. Нарушения в работе илеоцекального клапана приводят к обратному забросу содержимого с толстокишечными бактериями.
Участок, находящийся перед илеоцекальным клапаном, называют терминальным отделом. В нём происходит всасывание жирных кислот. Петли ileum располагаются в правой подвздошной ямке. Небольшая часть находится в полости малого таза. Орган покрыт брюшиной, фиксируется к задней брюшной стенке с помощью складки (брыжейки).
Слизистая оболочка стенок подвздошной кишки покрыта ворсинками с цилиндрическим эпителием. В центре ворсинки имеется лимфатический синус. Через него в кровь попадают продукты расщепления жиров. По капиллярам поступают моносахариды.
Мышечная оболочка состоит из двух волокнистых слоёв, между которыми заключается ткань с кровеносными сосудами и мышечными сплетениями.
За счёт сокращений мышечной оболочки происходит перемешивание и проталкивание химуса (кашицы).
Виды гиперплазии желудка
Классификация гиперплазии желудка обусловлена характером подтверждения тканей и типом клеток, подвергшихся разрастанию.
Очаговая гиперплазия желудка
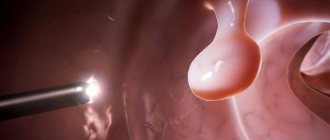
Очаговая гиперплазия желудка – это ранняя форма полипа, проявляется в виде доброкачественной опухоли в одном из секторов желудка, в так называемом «очаге», отсюда и название. Может иметь разный размер, обычно напоминает небольшой вырост, с видоизмененной структурой, особенно хорошо это можно рассмотреть при исследовании с контрастом, при попадании краски на очаги гиперплазии, они сразу меняют цвет и выделяются на фоне нормальных тканей. Выросты могут быть похожи на бугорок, или иметь ножку, могут быть одиночным, или множественным. Их также называют бородавочной гиперплазией.
Чаще всего преобразовываются из эрозии слизистой оболочки. Выявляются при эндоскопическом исследовании.
Какие кишки она поражает
Данный патологический процесс может диагностироваться по всей длине желудочно-кишечного тракта. Но самая часто встречающаяся локализация гиперплазии – тонкий кишечник.
Это объясняется тем, что данный отдел постоянно контактирует с патогенной микрофлорой, вирусными и аутоиммунными агентами.
Важно отметить, конечный отдел тонкого кишечника богат лимфоидной тканью, которая осуществляет функцию иммунной защиты организма, поэтому она наиболее подвержена возникновению гиперплазии. Часто подобное наблюдается при вирусных инфекциях и глистных инвазиях.
Это касается крипт толстого кишечника. Данные образования также выполняют функцию иммунозащиты, имеют в составе гормональные клетки. По этой причине они нередко увеличиваются в размерах. Поэтому очаговая гиперплазия крипт слизистой оболочки толстой кишки достаточно часто диагностируется в гастроэнтерологии.
Имеет значение тот факт, что различные гельминты также нередко поражают этот отдел пищеварительного тракта. Данная патология слизистой оболочки является реакцией кишечника на инвазию.
Лимфоидный гастрит
Это редкое и коварное заболевание: симптомы выражены слабо, а в желудке происходят серьезные патологические изменения, которые не позволяют ему полноценно функционировать. Точная причина развития именно этой патологии неизвестна. Ясно одно – лимфоидный гастрит возникает на фоне хронического.
Редкой форме гастрита присущи отличительные признаки в виде скопления лимфоцитов, соединяющихся в фолликулы в области раздражения и дегенерации эпителия. Образованные в больших количествах лимфатические пузырьки, необходимые для восстановления пораженных хеликобактерией участков, нередко путают с гипертрофированным гастритом или атрофией тканей – в этом состоит трудность диагностики.
Еще одно название заболевания – фолликулярный гастрит – присвоено ему из-за появления образований – фоликул, которые могут вырастать до значительных размеров, формировать плотный слой, затрудняя тем самым не только процесс пищеварения, но и саму диагностику патологии.
Редкой форме гастрита присущи отличительные признаки в виде скопления лимфоцитов соединяющихся в фолликулы в области раздражения и дегенерации эпителия
Развитию редкой формы болезни способствует воспаление слизистой, которое игнорировалось долгий период времени, при этом отсутствовало необходимое лечение и профилактика.
Диагностика гастрита часто затруднена из-за отсутствия специфических проявлений лимфоидной патологии, а на начальной стадии – сильно беспокоящих симптомов. Фолликулярный гастрит легко спутать с гипертрофической или атрофической формой. Запущенный лимфоидный гастрит может повлечь заболевание лимфотических тканей желудка, которое на начальном этапе проведения обследований иногда путают с раком, но при своевременно начатом лечении шансов на выздоровление намного больше.
Длительность и эффективность лечения гастрита зависит от того, как долго больной человек решался обратиться за помощью к врачу, от проведения полного обследования, выполнения всех предписанных терапевтических рекомендаций. Справочники народной медицины располагают огромным количеством рецептов, помогающих одолеть неприятное заболевание. Стоит ли прибегать к нетрадиционным методам – вправе решать каждый сам за себя, но согласовать этот вопрос с лечащим врачом следует обязательно.
Фолликулярный гастрит, появившийся на фоне хронического, требует приема различных медицинских препаратов, которые снимают воспаление слизистой желудка, устраняют болевой синдром, обладают обволакивающим действием, свойством сокращать и регулировать выработку соляной кислоты, помогают ращеплению пищи с помощью ферментов. При обнаружении в желудочной среде хеликобактерии, назначается курс антибиотиков для угнетения патогенных микроорганизмов.
Хронический лимфоидный гастрит
Недуг такой формы – достаточно редкая патология, возникающая на фоне хронического гастрита, с неизвестными пока специалистам причинами, вызывающими появление болезни. Её главный признак – это скопление на месте повреждения в эпителии пищеварительного органа большого количества лимфоцитов, которые имеют вид фолликулов.
Основные симптомы болезни
Трудно выделить какие-либо определенные признаки, характеризующие именно эту форму воспаления слизистой желудка — по большей части они общие для всех разновидностей заболевания. К симптомам лимфоидного гастрита могут относится следующие ощущения и процессы:
- частые и длительные изжоги;
- неприятный привкус во рту;
- кислая отрыжка;
- утренние боли в желудке, обычно возникающие через 1-3 часа после завтрака;
- снижение аппетита — вплоть до того, что больной отказывается от еды;
- как частые запоры, так и диареи;
- тяжесть в желудке, вздутие живота;
- тошнота, нередко заканчивающая рвотой.
При запущенных формах также может наблюдаться:
- бросающаяся в глаза худоба;
- слабость;
- бледная и сухая кожа;
- плотный белый налет на языке;
- заеды, трещинки в уголках губ.
Диагностика
В силу бессимптомного начала болезнь сложно вовремя диагностировать, нередко ее наличие обнаруживается случайно на плановом осмотре. Потому рекомендуется проходить их раз в полгода, особенно если человеку известно о своей предрасположенности и рисках развития гиперплазии.
Обращаться необходимо к гастроэнтерологу, а при необходимости – к онкологу.
Основной метод диагностики — фиброгастродуоденоскопия
Осмотр в кабинете у врача начинается со сбора анамнеза (течение болезни со слов пациента, рассказ о привычном образе жизни и семье). ФГДС (фиброгастродуоденоскопия) – главный способ диагностики. Позволяет изнутри осмотреть желудок и оценить поражения, их масштаб, характер и специфику. Именно при этой процедуре становится заметна очаговая фовеолярная гиперплазия желудка.
Иногда ФГДС дополняется биопсией (забор инородной ткани), которая при гистологическом лабораторном исследовании помогает определить наличие бактерий и характер новообразования (доброкачественное, злокачественное).
Показателен рентген на контрасте – больной выпивает барий, после проводится исследование. Позволяет определить размеры полипов, их формы и контуры. Так как первопричиной может быть другое нарушение в работе организма, для полноты картины берут анализ крови (общий и химический), кала и мочи, иногда желудочного сока. Они также помогают выявить Хеликобактерии, которые можно диагностировать при наличии антител в крови, антигенов в стуле, самой бактерии в биопсии, положительном дыхательном тесте с мочевиной. Кроме этого, для установки первопричины может быть проведено УЗИ внутренних органов (поджелудочной железы, печени).
Фолликулярная гиперплазия желудка развивается и протекает бессимптомно, кроме общего ухудшения самочувствия. Обнаружить ее можно только в процессе специального обследования!
Ранняя диагностика — основа лечения
Все диагностические мероприятия проводятся для установления особенностей заболевания, диагностировать болезнь без применения медицинской аппаратуры невозможно. Лечение лимфофолликулярной гиперплазии начинается с диагностики и обследования пациента. Для этого широко используют:
Определить наличие патологии поможет процедура ФГДС.
- Рентгенографию, с помощью которой удается определить контуры, форму и размеры полипов на стенках.
- Эндоскопию. Проводят для гистологического анализа тканей полипов.
- Фиброгастродуоденоскопия. Используют для визуального осмотра ЖКТ. Процедура целесообразна для постановки диагноза и определения характера образования: полип или опухоль.
Диагностика гиперплазии желудка
Так как диагностировать без специальных анализов и осмотров гиперплазию желудка практически невозможно, то врачи используют ряд определенных исследований:
Рентгенография – показывает наличие полипов в желудке, можно разглядеть его контуры, форму, есть ли у него ножка, какие контуры, ровные или прерывистые. Кроме полипов, можно увидеть опухоль, вернее только ее очертания.
Более точное исследование фиброгастродуоденоскопия – при помощи специального аппарата проводиться осмотр внутренних стенок желудка и можно конкретно рассмотреть все новообразования и отличить полип от опухоли и от других наростов.
Биопсию делают уже после вышеперечисленных анализов, так как это исследование направлено на то, чтобы установить злокачественность опухоли, ее морфологический состав.
Диагностика заболевания
Такой воспалительный процесс желудка, как лимфоидный гастрит, — сложно диагностируемое заболевание. Чтобы убедиться в правильности постановки диагноза, доктора-гастроэнтерологи назначают пациенту процедуры:
- обязательное эндоскопическое исследование — введение в желудок зонда с миниатюрной видеокамерой;
- биопсия — забор и последующий цитологический, гистологический, морфологический анализ образцов ткани слизистой желудка;
- анализы крови, мочи, кала;
- сбор анамнеза — сведений для истории болезни;
- эхокардиограмма органов брюшной полости.
На основании результатов исследований, оценки симптомов и жалоб пациента ему выносится конкретный диагноз.
Лечение
Лечит гиперплазию желудка гастроэнтеролог, при необходимости он может направить к онкологу или к хирургу, но оперативное вмешательство требуется в редких случаях, чаще назначается консервативное лечение.
Эрадикация Helicobacter pylori
Если медицинское обследование выявило наличие бактерий Helicobacter pylori в желудке, терапия будет включать в себя их эрадикацию – уничтожение.
Лечение аналогично терапии гастрита типа B (второго типа). Для того чтобы уничтожить бактерию, необходимо сделать посев и тест на чувствительность к антибиотикам. После этого назначается курс антибактериальных препаратов продолжительностью 7-14 дней. В список лекарственных средств входят:
- Метронидазол;
- Тетрациклин;
- Кларитромицин;
- Амоксициллин.
Вместе с противомикробными лекарствами назначаются ингибиторы протонной помпы. Хеликобактерный гастрит почти всегда сопровождается повышением уровня кислотности желудка. Дело в том, что выработка кислоты является естественной мерой защиты органа от патогенной бактерии. Однако Helicobacter pylori устойчива к соляной кислоте, поэтому кислота поражает стенки желудка, вызывая ее воспаление, которое способно привести к гиперплазии.
Ингибиторами протонной помпы являются препараты:
- Омез;
- Лаксопразол;
- Эзомепразол.
Также врач назначает средства для защиты слизистой оболочки желудка от воздействия соляной кислоты – антациды:
- Алмагель;
- Гастал;
- Маалокс.
Важно подчеркнуть, что любые назначения может делать только лечащий врач.
Прогноз
Прогноз зависит от степени опухоли; 5-летняя выживаемость у пациентов с ранней стадией вялотекущей мальтомы составляет 50%. На поздних стадиях прогноз неблагоприятный; пятилетняя выживаемость составляет 25%.
Раннее начало лечения помогает существенно продлить жизнь пациентам с лимфофолликулярной гиперплазией.
Пациентам запрещено заниматься самолечением, поскольку неправильная терапия может усугубить состояние болезни. Народные методы разрешено использовать только после консультации с врачом, поскольку некоторые средства могут вызывать серьезные побочные эффекты и взаимодействовать с химиотерапевтическими препаратами.