У каждого человека в любом возрасте могут образоваться полипы толстой кишки. Больше всего подвержены риску люди в возрасте 50 и более лет, имеющие вредные привычки и лишний вес. Обычно полипы не доставляют человеку особого дискомфорта, но в редких случаях они переходят в рак. Какие причины вызывают данное состояние и какими способами от него можно избавиться?
- 8.1 Удаление
Классификация
По гистологии и происхождению
Полипы толстого кишечника разделяют по гистологии (строению и количеству) на:
- трубчатые, ворсинчатые, трубчато-ворсинчатые;
- одиночные, множественные, диффузные (более 15 шт.).
Полипы в толстом кишечнике, зависимо от происхождения (морфологии), имеют такую классификацию:
- воспалительные (разрастаются в слизистой кишечника в ответ на острое воспалительное заболевание);
- аденоматозные (истинные опухоли, считаются предраковым состоянием);
- гиперпластические (появляются в результате чрезмерного разрастания здоровой слизистой);
- неопластические (наиболее опасные, такой полип способен переродиться в злокачественную опухоль).
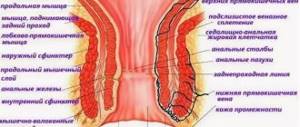
Общие понятия
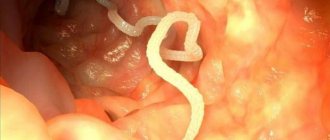
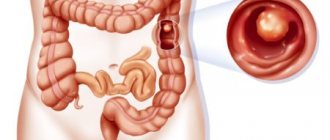
Величина полипов может варьировать от нескольких мм до 2 и более см. Они могут быть одиночными, групповыми, могут переплетаться своими ножками. Поверхность их также различается: она может быть совершенно гладкой или ворсинчатой.
Консистенция у них мягкая, они могут иметь шаровидную форму, есть среди них грибовидные и ветвистые. Излюбленная их локализация – нижняя часть толстого кишечника и ампула ректума.
В других отделах они вырастают очень редко: в частности, в 12-перстной кишке они встречаются всего в 0,1% случаев. Цвет таких полипов варьирует от бордового до красновато-серого с оттенком желтизны. Нередко полипы сверху покрыты слизью.
Несмотря на то, что беспокойства своему хозяину полипы в начале своего развития не доставляют, они очень опасны из-за повышенного риска малигнизации, особенно при его наследственной этиологии.
Многие исследователи так и считают полипы промежуточным звеном между воспалением и раком кишечника. Поэтому в случае их обнаружения проводится только хирургическое их удаление.
Отличие геморроя от полипа в толстой кишке
Кое-какие симптомы у геморроя и полипов очень схожи между собой, но все-таки это неодинаковые заболевания, которые лечатся по-разному. Геморрой сплочен с тромбозом, воспалением, патологическим расширением геморроидальных вен и возникает в нижних отделах ЖКТ. Основными его признаками являются: выделение крови и слизи из заднего прохода, выпадение узлов. Полипы же образуются на стенках кишечника либо в анальном канале, образуя схожие с геморроем узелки, которые никогда не выпадают из заднего прохода (исключением является крупный анальный полип). Очень часто только при помощи диагностического метода можно отличить заболевания друг от друга.
Первопричины полипоза
Точная причина возникновения не всегда бывает определена, так как полипы иногда не проявляются никакими симптомами. Зачастую они обнаруживаются случайным путем, при жалобах на совершенно другую болезнь. Развитие полипоза кишечника зависит от таких факторов:
- неправильные питание и диета (употребление большого количества жирной пищи, недостаток в рационе фруктов и овощей);
- избыточная масса тела (что тоже часто становится следствием неправильного питания);
- хронические запоры;
- вредные привычки;
- возрастной фактор;
- заболевание посредством генов (генетически).
Риск перерождения
Вероятность малигнизации зависит от давности полипа, его типа, количества и размера. Наибольшую опасность представляет аденоматозный ворсинчатый полип, о чем уже говорилось. Также опасен наследственный множественный полипоз.
Крупные полипы говорят о своем возрасте сами: в этом случае прогноз также не особенно хорош. Если полип больше 2 см – риск перерождения увеличивается на 20%, а при дальнейшем росте – на 40%.
Мелкий полип менее 1 см имеет опасность малигнизации всего 1%. К онкологии не склонны только гамартомы, воспалительные и гиперпластические полипы.
Симптомы болезни
Расстройство желудка, боли и спазмы – симптом нароста на стенке кишечника.
Зачастую небольшие полипы не вызывают никаких симптомов и человек даже не подозревает об их существовании в толстой кишке. Только с помощью определенного исследования, специалист их выявляет. Когда полипы вырастают, тогда и начинают проявляться следующие симптомы:
- Кровянистые выделения из анального отверстия. Можно заметить следы крови на туалетной бумаге после совершения акта дефекации. Хотя не только полипами вызывается кровотечение, а еще и такими состояниями и недугами, как рак, геморрой, анальные трещины. При появлении такого признака следует обратиться к врачу и определить точную причину возникновения кровотечений, дабы не ошибиться в диагнозе.
- Наличие крови в кале. Кровь может окрасить весь кал и сделать его черным, или находится в нем в виде примесей.
- Расстройство желудка в виде диареи или запора. Стоит внимательней отнестись к такому признаку, так как долговременность такого состояния — сигнал о наросте большого полипа на слизистой оболочке стенок кишечника.
- Появление болей и спазмов в животе. Большие полипы способны перекрыть просвет кишечника, усложняя тем самым процесс дефекации, что и приводит к появлению болезных ощущений.
Анализы и диагностика
Медицинские клиники диагностируют полипоз толстого кишечника при помощи проведения анализа кала на скрытую кровь. Это классический тест, который применяют для ранней диагностики злокачественной опухоли толстой и прямой кишок. Его проведение включает подготовительные процедуры: перед проведением анализа запрещено пользоваться зубной пастой, пить кое-какие лекарства. Такой метод диагностики не считается точным, так как полипы в кишечнике могут вовсе не иметь симптомов, при которых появляется кровь в кале.
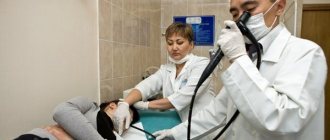
Следующим распространенным методом диагностических исследований считается компьютерная томография, с помощью которой можно выявить наличие полипоза и опухолевых образований в кишечнике. Ну и самое важное — это проведение колоноскопии для исследования слизистой оболочки кишечника, поможет не только обнаружить, но и провести удаление имеющегося полипа. Проводится колоноскопия под наркозом, поэтому больной не испытает никаких болевых ощущения и дискомфорта при удалении образований.
Виды операций
При диагностированном диффузном (семейном) полипозе под общим наркозом полностью удаляется пораженный участок кишки (резекция), а анус подшивается к подвздошной кишке. Удаленные полипы способны рецидивировать через год или 3, поэтому наблюдение колопроктолога с проведением периодической колоноскопии является обязательным.
Трансректальное иссечение полипа – оно применяется при близком расположении полипа от входа в анус – не далее 10 см. Обезболивание местное – новокаином. После его воздействия ампульная часть ректума расширяется ножницами и полип удаляется. Если у полипа есть ножка, она пережимается зажимом. Место удаления его ушивается. Швы кетгутовые и рассасываются через месяц сами.
Если полип расположен дальше, чем на 10 см, ректальным зеркалом стенка кишечника растягивается до нужного диаметра, и растягивается пальцами до полного расслабления. Больному предлагают потужиться для приближения полипа, он дополнительно обезболивается и далее вырезается.
Эндоскопическая полипэктомия – она применяется при полипах в верхних и средних отделах кишечника. Медикаментозно усыпляют больного; трансанально вводят эндоскоп или колоноскоп, полип сначала определяется и затем удаляется эндоскопически. Врач проводит дополнительную электрокоагуляцию места полипа для предупреждения кровотечения.
Также используют фотокоагуляцию – проводят аноскопом, у которого имеется световолоконная оптика и при помощи нее коагулируют и затем удаляют образование лазером. Метод хорош для детей с одиночным маленьким полипом. Процедура проводится под местным обезболиванием и медикаментозным сном.
Если полип крупный, удаляют его не сразу, а частями, используя для этого щипцы для биопсии, что имеет свое название – кускование. Данная методика в силу своей сложности требует квалифицированного врача, поскольку при ожогах стенки кишечника может произойти ее перфорация и выход газов в полость живота.
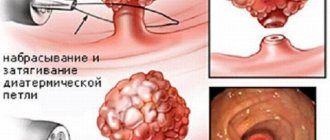
Электроэксцизия – проводится при введенном ректоскопе. При этом подводят электропетлю к полипу, накидывают ее на него. Затем петля нагревается пропущенным электротоком. Эпителий полипа в результате возникающего ожога мертвеет. Постепенно петлю затягивают, срезают полип и вытаскивают его наружу. При этом методе не бывает кровотечений.
Колотомия или резекция кишки – ее проводят при локализации полипов в сигме или при ворсинчатых полипах с широкими основаниями. Под наркозом участок пораженной кишки выводится в разрез левой подвздошной области. Опухоль иссекается и накладываются швы. Стенка живота ушивается послойно.
Энтеротомия – иссечение грибовидных полипов небольших размеров. От локализации полипа проводят: дуоденотомию (12-перстная кишка), разрез подвздошной кишки (илеотомия), удаление полипа в тонкой кишке (еюнотомия).
Резекция тонкой кишки по сегменту – проводится при крупного размера полипах; участок разрастания иссекается и здоровые концы кишки сшиваются – появляется межкишечное соустье. У такого пациента возникают в дальнейшем проблемы с пищеварением из-за укорочения кишечника. Излечение гарантировано при раннем обращении на 90%. Процент рецидивов составляет 30%.
Способы лечения
Удаление
Хирургическая операция по удалению полипа при помощи петлевого электрода.
Лечение полипоза лекарственными средствами не принесет никакого результата, поэтому только хирургическая операция в клинике сможет избавить больного человека от неприятного заболевания. Главное, своевременно провести операцию, включающую удаление маленьких полипов, чтоб не допустить развитие злокачественных опухолей. Проводится эндоскопическое оперирование (операция, проводимая при помощи эндоскопа, петлевого электрода, электрокоагулятора). Если полипоз толстой кишки сопровождается множественными наростами, то эндоскопическая операция проходит совместно с иссечением полипа с помощью ректоскопа (полипэктомия), или проводится конкретно удаление полипа (лапароскопическая резекция). После проведения операции — полипэктомии, устраненный полип отправляют на исследование в лабораторию для определения наличия в нем опасных новообразований.
Такой хирургический метод лечения (удаление образования) обычно легко переносится и является абсолютно безболезненным, хотя и проводится без обезболивающих уколов и анестезии. Больного долго не держат в клинике и разрешают уже через день отправиться домой. Но в случае удаления части кишечника пациента оставляют на лечение в стационаре до конца восстановительного периода. Если было произведено удаление полипа больших размеров и множественных их наростов — повторное лечение (операцию) необходимо провести спустя год, а диагностическое исследование — колоноскопию, нужно проводить еще в течение нескольких лет после операции, так как в редких случаях возможно вторичное появление полипов в ранее пораженных местах.
Народные средства
Терапия свежими соками – эффективная профилактика полипов.
Самым лучшими народными средствами лечения считаются клизмы с отваром чистотела и из сбора трав. Начнем с первого рецепта: для приготовления отвара из чистотела нужно взять 1 ч. л. травы, залить 100 мл кипятка. Ставить клизмы нужно в течение 10 дней. По истечении курса сделать перерыв в 7 дней и провести курс вторично. Второй рецепт лечения народными средствами: для приготовления сбора нужно взять 3 ч. л. чистотела, 2 ч. л. ромашки и 2 ч. л. зверобоя. Все травы смешать и залить стаканом кипятка. Клизму необходимо делать перед сном ежедневно, целый месяц.
Отличное средство народной медицины — сокотерапия из фруктов и овощей. Такие фрукты, как киви, яблоки, груши; овощи — свекла, морковь, огурцы отлично подходят для приготовления свежих соков. Терапия при помощи фруктов не только препятствует образованию полипов, но и полезна для всего организма, такая диета благотворно скажется на функционировании органов ЖКТ.
Вероятные осложнения
В зависимости от выбора хирургической манипуляции, следует учитывать и возможные риски, сопряжённые с оперативным вмешательством. Появление осложнений зависит не только от недостаточного профессионализма врача, но и от характера новообразования, от пациентов, которые не в полной мере соблюдают предписания врачей.
Основными осложнениями считаются:
- Ректальные кровотечения (обычно проходят по истечению 7 суток);
- Обильное слизистое отделяемое из колоректального просвета, которое смачивает бельё;
- Перфорация тонких слизистых тканей;
- Постоперационное инфицирование;
- Воспалительный процесс;
- Появление нового полипа с потенциальной малигнизацией клеток.
К сожалению, рецидивы после операций случаются и это не редкость. Вероятность появления подобных осложнений сводятся к минимуму, однако даже при малоинвазивных методах следует соблюдать все врачебные предписания, ровно как и при полостных хирургических вмешательствах.
Возможные последствия
Нежелательные осложнения и опасность могут возникнуть когда угодно. Возможно появление кровотечений из толстой кишки, сквозное нарушение одной из стенок кишки, непроходимость кишечника, появление энтероколита, малокровие, плотные образования из каловых масс. Нередко после проведения операции удаления полипов или резекции они снова появляются в кишечнике. Опасность заключается в том, что полипы из доброкачественных превращаются в злокачественные образования и могут передаваться по наследству генетически.
Профилактика
Наилучшей профилактикой недопущения появления полипов в толстой кишке станут такие рекомендации: диета и правильное питание — употреблять в пищу больше свежих фруктов и соков из них; продуктов, содержащих клетчатку — фруктов (яблоки, груши) и овощей (капусту, кабачки, тыкву); в питании ввести ограничения на употребление животных жиров (заменить на растительные); отказ от алкоголя и слабоалкогольных напитков, которые приводят к образованию злокачественных опухолей кишечника. Если человек будет соблюдать диету, правильное питание, не станет злоупотреблять алкоголем, то заболевание вовсе его не коснется либо уже имеющееся не приведет к печальным последствиям.
Диета после операции
Восстановление больного зависит после операции от соблюдения им определенной диеты. Реабилитация проходит в несколько этапов. 1 этап длится 3 дня. В первые сутки еда и питье исключаются полностью.
На следующий день можно только утолить жажду, причем, объем выпитой жидкости не более 50 мл. Разрешен такой же объем компота, отвара шиповника или овощного бульона.
Через 12 последующих часов дается постный мясной бульон, кисель и отвар риса. Все эти усилия направлены на то, чтобы ограничить максимально любую кишечную перистальтику и уменьшить выработку ферментов. Выделяемые пищеварительные соки могут повредить незажившие швы и участки хирургического вмешательства.
2 этап – наступает на 4 день после операции. Рацион уже расширяется и больной может есть жидкие каши и слизистые супы. На этом этапе осторожно наращивается загружение кишечника, чтобы помочь сформировать нормальный стул. Этот этап длится до самой выписки.
Через 2 недели наступает 3 этап, когда больному разрешена щадящая диета. Ее он будет соблюдать 4 месяца. Правила такого питания следующие: питание дробное, в одни и те же часы, принимать пищу не меньше 6 раз, но маленькими порциями. В кишечнике не должно возникать брожения, поэтому исключаются орехи, бобовые и грибы. Запрещается кислое, острое, жирное и жареное. Продукты пюреобразные или запеченные.
Белок в рационе должен быть ежедневно, поскольку из него выстраиваются восстановленные ткани. Наличие первых блюд в меню обязательно. Суточный объем выпиваемой жидкости не должен быть меньше 3 л.