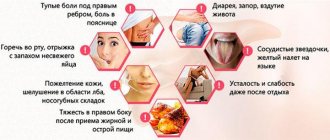
Боль в правом боку, сопровождающаяся тошнотой и рвотой – это признаки разных заболеваний, которые нельзя оставлять без внимания. Не лучшим решением будет подавление неприятных симптомов приемом болеутоляющих препаратов. Анальгетики не способны вылечить основное заболевание, а лишь устраняют его проявления, поэтому без врачебной помощи обойтись не удастся.
Если у вас впервые болит правый бок и подташнивает, вероятно вы просто переели, перегрузив свой организм. Попробуйте принять Мезим, но если ситуация повторится, не игнорируйте ее. Сейчас постараемся подробно разобраться, почему болит правый бок, тошнит, возникает головокружение и прочие симптомы.
- Болит правый бок: воспаление поджелудочной
- Боли в правом боку из-за аппендицита
- Боль в правом боку при заболеваниях печени
- Заболевания желчного пузыря
- Когда необходима госпитализация?
Боль и тошнота в правом боку
Тошнота и боль в правом боку причиняют существенный дискомфорт, лишают работоспособности, однако они выступают в роли защитника целостности организма и будут важным биологическим фактором, который обеспечивает сохранение жизни.
Потому не следует заглушать болезненные ощущения, если они находятся в подреберье либо снизу брюшной полости, анестезирующими препаратами без рекомендации специалиста и до выяснения факторов, спровоцировавших их возникновение.
Боль в правом боку в подреберье опасно тем, что в том месте находятся жизненно важные органы: печень, желчный пузырь, поджелудочная железа, почка.
Риск для здоровья повышается, когда возникает тошнота, а боль в правом подреберье либо в нижней части брюшной полости сопряжена с нарушением работы желудка. Если болит правый бок и тошнит, следует обратить внимание и на другие симптомы.
Что следует делать?
При появлении первых тревожных симптомов нужно как можно скорее обращаться за помощью к врачу.
После первичного осмотра терапевт может направить пациента к:
- гастроэнтерологу;
- нефрологу;
- хирургу;
- кардиологу;
- вертебрологу;
- травматологу.
В табличке представлены методы первичной диагностики.
Таблица 4. Что делает врач в первую очередь?
| Действие врача | Описание |
| Это помогает выявить первопричину. |
| Метод необходим для подтверждения или опровержения воздействия неопасных источников. |
| Специалист оценивает состояние кожи, склер, слизистых. Затем врач осторожно прощупывает переднюю стенку брюшины. |
| Также измеряются температура и показатели ритма сердца. |
Вспомогательные диагностические методы представлены в табличке.
Таблица 5. Особенности вторичной диагностики.
| Лабораторные исследования | Инструментальная диагностика |
| ПЦР и гормональное тестирование, пробы печени, исследование кала под микроскопом, биохимический анализ крови, общеклинические анализы крови и мочи. | Ультразвуковое исследование органов брюшной полости, МРТ, КТ, ЭКГ, ЭФГДС. Также проводится гастроскопия. При необходимости пациент проходит биопсию. |
Купировать неприятные ощущения без лекарств можно при помощи компресса
Инструкция выглядит следующим образом:
- Принять горизонтальное положение и постараться успокоиться.
- Если ощущение распирания в правом подреберье сопровождается вздутием в этом участке, рвотой и сильной болью, нужно как можно скорее вызывать «скорую помощь». Этот симптом может сигналить о воспалении аппендикса.
- Если чувство тяжести в подреберье справа сопровождается ноющим болевым синдромом, можно поместить на больной участок компресс. Рекомендуется прикладывать холодное полотенце или пакет со льдом.
- Если боль не исчезает, можно принять 1 таблетку Но-шпы. Этот препарат не рекомендован при гиперчувствительности к метабисульфиту натрия.
- Снять резкий болевой синдром можно при помощи стакана жирных сливок. Жидкость обтекает желудочные стенки, не позволяя кислому секрету раздражать его поверхность.
В табличке рассказывается об особенностях лекарственной терапии.
Таблица 6. Медикаментозное лечение.
| Патология | Какие препараты назначаются? |
| Противовирусные лекарственные средства, детоксицирующие препараты, антихолестатики, глюкокортикостероиды, гепатопротекторы. |
| Анальгетики, противовоспалительные лекарства, хондропротекторы. |
| Бета-адреноблокаторы, антиагреганты, сосудорасширяющие лекарственные средства. |
При остром панкреатите назначается срочная операция. Цена промедления может быть очень высокой.
Симптомы
В тех ситуациях, когда оказание помощи и терапия в домашних условиях несет угрозу для пациента и для близких, следует госпитализировать больного.
Это может быть спровоцировано следующими факторами:
- температура примерно 40 градусов и более, сопряжена с бредом, наблюдается сильная головная боль;
- возникает вялость, пациент пьет большое количество жидкости, формируется сухость кожного покрова, щеки начинают вваливаться, происходит заострение черт лица;
- постоянные позывы к дефекации, до 10 раз в день, диарея;
- необычного оттенка жидкие каловые массы с зелено-желтыми примесями и кровяными прожилками;
- рвотная масса темного оттенка;
- желтизна глаз и кожного покрова;
- интенсивный озноб, который сменяется сильным жаром;
- острая, колющая боль в подреберье.
Основные заболевания
Существует большое количество болезней, которые способны вызвать подобную неприятную симптоматику.
Чтобы установить конкретные причины, спровоцировавшие недуг, необходимо проконсультироваться со специалистом относительно проведения диагностики и выбора соответствующей терапии.
Воспалительный процесс аппендикса носит название аппендицит. Обычно орган находится ниже печени, обладает небольшой полостью, открывающейся в слепую кишку, благодаря незначительному клапану-заслонки.
Провоцирующим фактором болезни считаются сапрофиты, проявляющие при благоприятных условиях свои патогенные характеристики.
Недугу способствует засорение аппендикса калом, происходящем во время запора. Различается острая и хроническая форма заболевания:
При острой форме аппендицита возникает боль в правом боку в нижней части брюшной полости.
Боль имеет склонность нарастать, усиливаться во время кашля, в процессе изменения расположения тела, сопряжена с тошнотой, рвотным рефлексом, наблюдается диарея.
Бок болит так сильно, что проступает липкий пот, существенно увеличивается температура. Обследование проводят посредством пальпации.
При возникновении симптоматики аппендицита, пациента следует уложить на кровать, положить на правый бок холодную воду либо лед и без промедлений вызывать врачей.
Пациент должен быть госпитализирован, помощь будет оказана оперативным путем.
Иначе, стенки аппендикса разрушаются, гной проникает в живот, что является провоцирующим фактором перитонита, характеризующимся крайне тяжелым общим самочувствием пациента.
Как устранить боль?
Любые препараты желательно принимать только после консультации со специалистом. Перед приемом обезболивающего нужно помнить, что такая помощь может повлиять на установление точного диагноза, поэтому злоупотреблять самолечением не стоит.
- Рекомендуемым лекарством при остром болевом симптоме считают Но-Шпу (Дротаверин) — относительно безопасный спазмолитик, способный быстро улучшить состояние пациента. Но принимать его без обращения за неотложной помощью, можно только в крайнем случае.
- Из народных методов поможет ледяной компресс, приложенный на место локализации неприятного проявления. От горячей формы этой помощи придется отказаться – повышение температуры может спровоцировать ухудшение состояния больного, разрыв абсцесса или аппендикса, которые могут привести к летальному исходу.
Осторожность следует проявлять с маленькими пациентами. Дети не всегда могут точно и доходчиво описать испытываемые ощущения, поэтому предпринимать действия самостоятельно запрещено, допустим только вызов «Скорой помощи».
Гепатит А
Острое инфекционная болезнь. Вирус A может передаваться через инфицированную пищевую продукцию и воду, фекально-оральным путем, при ненадлежащих санитарных условиях.
Заболевание опасно тем, что носит вирусный характер и заболевший способен заразить остальных.
Возбудитель будет стойким к повышенной температуре, сохраняется до 3-5 месяцев в воде, инкубационный период продолжается от 15 суток до 2 месяцев.
Симптоматика болезни:
- общее недомогание, которое сопровождается незначительным ознобом;
- тошнота и нарушение работы желудка, диарея;
- утрата аппетита;
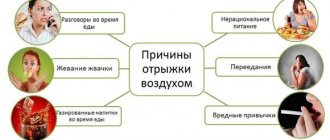
- в ротовой полости после трапезы наблюдается образование горького соленого привкуса и отрыжка;
- наблюдается боль в мышцах и суставах;
- существенное увеличение температуры до 40 градусов;
- образование болезненных ощущений в подреберье в правом боку и в нижней части брюшной полости.
В процессе усиления заболевания кожный покров становится желтого оттенка, глазные белки также желтеют, моча становится темной, каловые массы серо-белыми, болезненный дискомфорт в подреберье становится сильнее.
Боли могут наблюдаться возле спины и в нижней части брюшной полости.
Диагностика болезни проводится посредством обследования крови, урины и каловых масс в лабораторных условиях. Терапия должна проходить в стационаре.
Срок лечения варьируется от степени тяжести болезни. Своевременная терапия и следование всем врачебным предписаниям дают позитивные результаты.
В целях восстановления работы печени возможно применить народное средство, используя овес. На полстакана овса берут 0,5 л воды, настаивается 14 дней под закрытой крышкой с небольшим доступом кислорода.
По прошествии данного периода крышка должна быть плотно закручена. Средство ставят на небольшой огонь на 30 минут, затем убирается с огня и ставится в недоступное для солнечных лучей место на 12 часов.
Далее готовую массу процеживают сквозь марлю и добавляют воду таким образом, чтобы образовался объем 0,6 л. Принимать нужно трижды в сутки до приема пищи за 30 минут.
Сбои желчного пузыря
Чаще всего единственный метод лечения – это хирургический. Операция сводится либо к удалению камней, либо желчного пузыря, в зависимости от стадии болезни.
При легкой форме холецистита можно обойтись приемом спазмолитиков, снимающих болевые ощущения. А также назначают антибиотики для борьбы с микробной средой.
Лечебная диета
Больной должен придерживаться строгой диеты без продуктов питания, провоцирующих выброс желчи. Полезно употреблять при болезни желчного пузыря:
- Кисломолочные продукты с низким содержанием жира;
- Овощи и фрукты с содержанием грубой клетчатки;
- Отварная нежирная рыба, мясо, птица;
- Компоты и кисели;
- Овощные супы;
- Крупы.
В лечении желчного пузыря также применяют и народные способы. Но только после консультации с лечащим врачом. Для очищения желчного пузыря используют методы, основанные на использовании оливкового масла, черной редьки, яичных желтков, лимонного сока. Полезен настой шиповника.
Для начала рассмотрим симптомы камней в желчном пузыре. Желчнокаменная болезнь развивается в результате формирования камней в пузыре, которые образуются из твердых кусочков желчи.
Симптоматикой нарушения в работе органа являются резкие боли в подреберье из-за продвижения камня в желчный проток, а также тошнота, горький привкус в ротовой полости.
Болит правая сторона живота и при холецистите – закупорке путей, выводящих желчь. Воспаление в таком случае спровоцировано вирусами, паразитами или бактериями.
Орган часто и сильно сокращается, поэтому человек ощущает резкую кратковременную боль под ребрами, которая в большинстве случаев беспокоит ночью. К причинам закупорки путей желчью также относятся травмы, сильные стрессы, нервное перенапряжение.
ПОДРОБНЕЕ: Болит левый бок снизу сзади
Повышенная температура, невыносимые боли, отдающие в правое ребро, плечо или лопатку, характерны для острого холецистита. Это состояние очень опасно, так как приводит к перитониту. Следует срочно обратиться к врачу.
Лечебная диета
Гепатит В
Данная форма гепатита отличается от А большей тяжестью протекания, поскольку формируются разного рода неблагоприятные последствия. Риск инфицирования не исчезнет при высоких и низких температурах.
Инфицирование может происходить посредством полового контакта, бытового и искусственного. Вирусный агент находится в слюне, урине, сперме, секрете влагалища, крови во время менструаций.
В бытовых условиях инфицирование осуществляется в процессе использования общих зубных щеток, полотенец и прочих предметов личной гигиены.
Заражение может произойти, если нарушена целостность кожи у пациента: царапины, открытые травмы, воспалительные процессы кожного покрова, ожоги, инфицирование во время родов.
Лица, которые потребляют наркотические вещества, также подвергаются недугу.
Общей симптоматикой болезни является:
- кашель и ринит;
- отрыжка и тошнота, увеличение температуры до 40 градусов;
- желтизна кожных покровов и глазных белков;
- изменение оттенка урины;
- головокружение;
- зуд и высыпание по всей поверхности тела;
- боль в правом боку тянущего характера;
- диарея.
Заболеванию свойственен переход от острой к хронической форме, что в будущем провоцирует цирроз печени.
Лекарственную терапию пациенты проводят в стационарных условиях. Терапевтический курс нацелен на выведение токсинов, коррекцию поврежденного функционирования печени и внепеченочных проявлений.
Когда недуг проходит с тяжелыми неблагоприятными последствиями – возникает диарея и рвотный рефлекс, болевые ощущения в подреберье и в нижней части брюшной полости, во время которых пациент существенно теряет в массе тела, его тошнит.
В данной ситуации применяется специальная терапия, которая направлена на восполнение объема жидкости.
Если наблюдается тяжелая форма недуга, развивается отечность в головном мозге, энцефалопатия печени, проявляющаяся нарушениями психики, сознания, неадекватным поведением.
Гепатит С
Продолжительный период времени клинических признаков заболевания не наблюдается. Пациент узнает случайным образом, что он болеет гепатитом С в процессе сдачи анализов крови и во время медицинской плановой диагностики.
Недуг от людей, которые являются носителями активной формы гепатита С, способен передаваться здоровым в процессе наступления благоприятных условий:
- применяется 1 шприц большим кругом лиц, которые имеют наркотическую зависимость;
- нанесение на поверхность тела тату с несоблюдением санитарных условий;
- предметы гигиены используют несколько лиц в процессе совместного проживания;
- во время переливания крови;
- при половом контакте;
- от плаценты матери к ребенку во время родов.
При инфицировании, на 2-3 неделе наблюдается следующая симптоматика:
- мышечная и суставная боль;
- высокая утомляемость и недомогание;
- нарушения в пищеварительных процессах, отрыжка, диарея, тошнота;
- незначительное повышение температуры.
В целях обнаружения подобного вирусного агента, проводят клиническое обследование с применением серологических и молекулярно-биологических способов диагностики.
В определенных ситуациях иммунная система способна подавлять возбудителя. Пациенту в таком случае терапия не нужна, однако подобное наблюдается достаточно редко.
Большая часть заболевших начинает лекарственное лечение, длящееся от 3 месяцев до года.
Острая форма гепатита С переходит в хроническую поэтапно: на протяжении нескольких лет может нарастать число пораженных клеток печени, формируется фиброз.
Работа печени способна продолжительный период времени сохраняться.
Конкретные симптомы недуга — желтизна кожного покрова, увеличение живота в объеме, возникновение сосудистых звездочек на дерме брюшины, появление цирроза печени, нуждающегося в оперативном вмешательстве.
Панкреатит
Среди болезней поджелудочной железы это наблюдается чаще остальных. Различается острая и хроническая форма недуга. Диагностируется панкреатит клиническими методами, а также посредством таких способов обследования:
• УЗИ, рентген с КВ; • радиоизотопный метод; • гастроскопия; • колоноскопия; • эзофагоскопия.
При острой форме заболевания интенсивная боль в правом подреберье носит опоясывающий характер, проявляется в верхней части брюшной полости, в боку, иррадиирует в спину.
Дискомфорт сопряжен с тошнотой, рвотным рефлексом, проступает липкий пот, повышенная бледность кожных покровов, отрыжка.
При выраженной симптоматике таких болевых ощущений наступает шоковое состояние.
В такой ситуации нужно вызывать экстренную помощь, а до ее прибытия пациенту необходимо положить лед на верхнюю часть брюшины.
Провоцирующими факторами воспалительного процесса в поджелудочной железе считаются:
- сосудистое поражение;
- вирусные болезни;
- травматизм;
- воспаления в брюшной полости;
- появление камней в желчном пузыре;
- излишнее употребление алкогольных напитков;
- несбалансированный рацион питания, переедание.
Острая форма панкреатита лечится в стационарных условиях. Основой терапии являются:
- противомикробные средства;
- препараты подавления ферментативной активности данного органа;
- строгое диетическое питание;
- постельный режим.
В определенных ситуациях вероятно оперативное вмешательство. Острая форма панкреатита при несвоевременно начатой терапии способна преобразоваться в хроническую.
Во время обострения такой формы заболевания болит верхний участок брюшной полости, дискомфорт иррадиирует в спину. Болевая симптоматика не такая выраженная как во время острого панкреатита.
Сопряжена с:
- тошнотой и рвотным рефлексом;
- вздутием и утратой аппетита;
- отрыжкой и изжогой;
- каловые массы иногда жирные и глинистой консистенции.
Терапия хронической формы заболевания основана на индивидуальном подходе к больному. Необходимо неукоснительное соблюдение врачебных предписаний касательно рациона питания, который исключает жирную пищу, алкоголь.
Хорошо зарекомендовали себя в терапии заболевания антивоспалительные средства и таблетки: гидрохлорид Папаверина, Но-шпа. В целях анестезии: Атропин, Метацин, Хлорозил.
Вам все еще кажется, что вылечить желудок и кишечник тяжело?
Чаще всего единственный метод лечения – это хирургический. Операция сводится либо к удалению камней, либо желчного пузыря, в зависимости от стадии болезни. При легкой форме холецистита можно обойтись приемом спазмолитиков, снимающих болевые ощущения.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Так как боль — это симптом, то и лечить надо не ее, а ту болезнь, что ее спровоцировала. Как часто мы принимаем анальгетики или спазмолитики в любой ситуации! И как часто потом хирурги или гинекологи бранят пациентов за то, что те не сразу обратились за помощью. А ведь любую болезнь легче лечить в самом начале, а не на этапе развития тяжких осложнений.
При лечении описанных заболеваний используются все методы, доступные медицине:
- Диетотерапия:
- отказ от жирного, жареного, острого — при болезнях желчного пузыря;
- исключение грубой клетчатки, пряностей — при заболеваниях кишечника;
- полный голод в течение нескольких дней — при остром панкреатите;
- Медикаментозное лечение:
- при воспалениях в любой области — антибиотики;
- при онкологических заболеваниях — лучевая, химио- и радиотерапия;
- при опоясывающем лишае — противовирусные препараты, единственно эффективные при этой патологии;
- спазмолитики и анальгетики — всего лишь как элемент комплексного лечения;
- Хирургическое вмешательство — как крайняя, а иногда и единственно эффективная мера борьбы с патологией:
- аппендицитом;
- перекрутом ножки опухоли яичника;
- его апоплексией;
- внематочной беременностью;
- желчнокаменной болезнью;
- некоторых формах болезни Крона;
- опухолях фатерова соска.
Какой бы ни была боль в правом боку — постоянной или приступообразной, колющей, ноющей или давящей — она является симптомом неблагополучия в каком-либо органе. Игнорирование ее, самостоятельный прием анальгетиков и спазмолитиков — это верный путь на больничную койку, а то и на стол к хирургу.
Иногда человек попадает к врачам слишком поздно и тогда все их усилия оказываются напрасными. Поэтому при любом болевом приступе, даже если он прошел, не ленитесь — обратитесь хотя бы к участковому терапевту. Пусть лучше он побурчит, что вы впустую к нему пришли, нежели вас будет оперировать хирург или вскрывать патологоанатом.
Бозбей Геннадий, медицинский обозреватель, врач скорой помощи
В основе терапии лежат комплексные мероприятия, направленные на устранение причины патологии, которая проявляется неприятными симптомами. Фармакологические препараты в сочетании с фитосредствами и диетой обеспечивают положительный прогноз на выздоровление.
При некоторых заболеваниях органов пищеварения, расстройствах ЦНС, интоксикациях алкоголем, продуктами питания или лекарственными препаратами может возникнуть рвота желчью. Также такое состояние часто наблюдается у женщин на ранних сроках беременности в период токсикоза.
Рвота является одним из способов самоочищения организма от вредных веществ и, как правило, после нее состояние человека улучшается. Для эффективного лечения и предупреждения повторений приступов рвоты в будущем важно точно установить причину (Основание, предлог для каких-нибудь действий.
Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что) (Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что), вызвавшую рвотный рефлекс.
Довольно часто в качестве основного фактора, спровоцировавшего появление болезненных ощущений, выступает нестабильное эмоциональное состояние. В таких случаях пациенту требуется не медикаментозная терапия, а психологическая. В зависимости от результатов, которые показала диагностика, врач назначает различные препараты.
Нестероидные противовоспалительные препараты (НПВП, НПВС)
С учетом развития патологии, спровоцировавшей боль в голове и глазу, пациенту назначаются разные группы препаратов, например, нестероидные противовоспалительные средства («Нимесил», «Ибупрофен»), обезболивающие препараты («Анальгин», «Аспирин», «Нурофен» и т. д.
На заметку! На протяжении всего лечебного курса, а также после хирургического вмешательства, врачи рекомендуют соблюдать питьевой режим. Необходимо пить достаточное количество жидкости и больше отдыхать. Это ускорит восстановительные процессы в организме.
Аппарат для физиотерапевтического воздействия «Дарсонваль»
- Болезни кишечника (гастрит, язва, колит и т.д.);
Отдельно стоит обратить внимания на боли в левой части живота у беременных. Это могут быть физиологические причины (плод крепится с левой стороны матки, что вызывает болевые ощущения) или различные патологические причины (цистит, самопроизвольный аборт, нарушение пищеварения).
Если верить статистике, то больше 60% людям, которые поступили с болями в левом боку, нужна была срочная медицинская помощь с перемещением в стационарную часть. Главное, не думать о том, что такие боли могут пройти сами по себе и помощь специалистов не нужна.
Почечная недостаточность
Система мочевыделения у человека представлена почками, мочеточниками, мочевым пузырем, уретрой. Расстройство в функционировании какого-либо органа негативным образом воздействует на работу организма.
Если несвоевременно обратиться к специалисту, в ситуации болезней почек, развивается почечная недостаточность.
Это происходит из-за того, что внутри организма накапливаются ядовитые вещества белкового обмена. Выделяется острая и хроническая форму заболевания.
Острая форма появляется при резком ухудшении функционирования почек и при поражении большей части почки. Провоцирующими факторами являются:
- тяжёлые вирусные болезни;
- шоковое состояние;
- сосудистое поражение;
Терапия состоит в выведении из организма токсинов. Для высвобождения организма от азотистых шлаков используют гемодиализ, во время которого происходит очистка крови посредством искусственной мембраны с использованием аппарата «искусственная почка».
Вводят солевые растворы. Принимаются диуретики и противомикробные средства.
Хроническая форма заболевания формируется поэтапно. Во время этого происходит постепенное и неотвратимое отмирание клеток почек. Вследствие потери органом фильтрующей поверхности, внутри организма накапливаются азотистые шлаки.
Камни в почках
Заболевание мочевыделительной системы, во время которого образуется конгломерат из составных элементов урины. Мочевые камни являются следствием нарушенного обмена веществ и сбоев в работе желез внутренней секреции.
Симптоматика:
- болит внизу спины в подреберье;
- во время мочеиспускания прерывается струя;
- урина с кровяными примесями;
- жжение в период мочеиспускания;
- тошнота и рвотный рефлекс.
Проявления мочекаменного заболевания варьируются от расположения камня. Когда он находится в почках, то провоцирует боль ноющего характера в поясничном отделе, усиливающуюся во время физических нагрузок.
Камни, находящиеся продолжительное время в почечной лоханке — провоцируют ее расширение, что сопряжено с воспалением. Вследствие этого возникает боль в правом подреберье. Она сопряжена с:
- тошнотой и рвотным рефлексом;
- холодным потоотделением;
- вздутием;
- повышенной температурой.
В процессе терапии мочекаменного заболевания камни устраняются, но метод лечения варьируется от размеров и локализации инородного тела.
Камни незначительных размеров изгоняются из почек и мочеточников посредством медикаментозных препаратов, физиотерапии, обильным питьем под контролем специалиста.
Из мочеточника камень в некоторых ситуациях удаляется специальной петлей, когда это невозможно, то применяется хирургическое вмешательство.
Когда обращаться к врачу
Если пациента тревожит непрекращающаяся резкая боль в правом боку тянущего характера и тошнота, необходима госпитализация.
Причиной для вызова врачей либо немедленной госпитализации становятся такие факторы, сопровождающие дискомфорт:
- повышенная температура до 40 градусов;
- сильно болит и кружится голова;
- общее недомогание, желание выпить большое количество воды, сухость кожного покрова, впалость щек;
- диарея либо частые позывы до 10 раз в день;
- жидкие каловые массы с вкраплениями зелено-желтого цвета;
- темные рвотные массы;
- желтизна кожного покрова и глазных белков;
- сильный озноб и жар, сменяющие друг друга.
Во всех ситуациях высок риск формирования неблагоприятных последствий, включая смертельный исход. Потому не следует оттягивать посещение врача либо вызов скорой помощи.
Боль в правом боку и тошнота – это симптоматика различных болезней, которые не следует оставлять без внимания. Не рекомендуется устранять подобные неприятные симптомы употреблением болеутоляющих средств.
Анальгетические препараты не могут вылечить основной недуг, а только убирают его проявления, потому без помощи специалиста не получится обойтись.
Когда у пациента болит правый бок впервые и тошнит, возможно это обычное переедание и следует принять Мезим. Однако когда ситуация повторяется, нужно обращаться за консультацией к врачу.
Профилактика
Снизить вероятность возникновения заболеваний, проявляющихся коликами в подреберье справа и тошнотой, можно, если:
- соблюдать принципы правильного питания;
- не игнорировать гигиенические нормы;
- избегать стрессовых ситуаций;
- отказаться от вредных привычек;
- придерживаться активного образа жизни.
Неотъемлемой частью профилактики является прохождение медицинского осмотра (2 раза в год) у профильных специалистов (гастроэнтеролог, иммунолог, эндокринолог, инфекционист, диетолог).
При малейших проявлениях указанных симптомов следует незамедлительно обращаться к специалисту. Несвоевременный анамнез, осмотр, диагноз и запоздалое лечение могут повлечь серьезные проблемы со здоровьем вплоть до летального исхода.