Причины появления взвеси
Взвесь в желчном пузыре ─ это патология. У здорового человека такой симптом не может наблюдаться, а его появление может быть связано с разными факторами.
Все причины появления осадка в просвете желчного пузыря можно условно разделить на несколько групп:
- заболевания печени и желчевыводящих путей: проведение терапии, направленной на разрушение камней в желчном пузыре, болезни поджелудочной железы, закупорка желчных протоков, длительный прием некоторых групп медикаментов, жировая дистрофия печени и другие;
- особенности рациона и образа жизни: употребление большого количества жирной, жареной пищи, сладостей, алкоголя, а также резкое похудение либо набор веса;
- генетические факторы: аномалии строения желчного пузыря и желчевыводящих путей, которые затрудняют отток желчи;
- вспомогательные факторы: женский пол, период беременности, пожилой возраст, ограниченная физическая активность.
Деятельность желчного пузыря напрямую связана с состоянием желудка, кишечника, печени и других органов. В норме желчь не задерживается надолго в его полости и не накапливается там в больших количествах. Она вырабатывается клетками печени и поступает в желчный пузырь только для того, чтоб дождаться, пока пища попадет в желудок.
Как только процесс пищеварения запускается, она выводится далее в кишечник. Она может накапливаться, если принимать пищу нерегулярно или злоупотреблять вредными продуктами, для переработки которых организм тратит больше ресурсов, в том числе желчи. Ее количество может увеличиваться, а состав ─ меняться, если ее отток затруднен из-за сужения просвета желчных ходов или их закупорки инородными предметами.
Характеристика
Если ухудшается естественная работа желчевыводящих путей, тогда у человека возникает застой желчи. Как итог, она начинает кристаллизоваться в небольшие по диаметру крупицы. Из этого и образуется взвесь в желчном пузыре. Она также называется сладж-синдромом. Подобное состояние считается предвестником желчнокаменной болезни. Частички взвеси в желчном пузыре постепенно формируют конгломераты, которые являются камнями, опасными для здоровья.
Болезнь способна развиваться как у женщин, так и у мужчин. Именно поэтому каждый человек должен быть готов к возникновению заболевания. Не стоит думать, что патология является неопасной для здоровья. Во-первых, она нередко указывает на дополнительные проблемы с внутренними органами. Во-вторых, она способна привести к различным осложнениям.
Прогноз и профилактика
При раннем выявлении в 90% случаев взвесь выводится из желчного полностью, не вызывая негативных последствий. Но изредка болезнь прогрессирует и вызывает осложнения:
Для профилактики образования взвеси в желчном пузыре важно правильно питаться, вести здоровый образ жизни, своевременно лечить заболевания органов пищеварения. Лица с отягощенной наследственностью, либо страдающие от хронических болезней желчного и печени, должны не менее раза в год делать сонографию органов брюшинного полости, проходить консультацию у гастроэнтеролога и при необходимости — у терапевта.
Source: kiwka.ru
Симптоматика
Симптомы при появлении взвеси в желчном пузыре зависят от причины его возникновения. В большинстве случаев именно факт наличия осадка не доставляет пациенту никаких неудобств и обнаруживается случайно на УЗИ. Он представляет собой мелкие образования, которые не могут травмировать стенки желчного пузыря и вызвать острую боль. Также взвесь не закупорит просвет желчевыводящих путей и не нарушит отток желчи.
Среди частых симптомов, которые могут указывать на осадок в желчном пузыре, можно выделить:
- болезненные ощущения в правом подреберье, которые продолжаются от нескольких минут до нескольких часов;
- боль может быть кратковременной схваткообразной либо постоянной ноющей;
- тяжесть в правом боку;
- тошнота и рвота;
- расстройства стула;
- потеря аппетита.
Признаки выражены при холецистите, который также может сопровождаться образованием взвеси. В таком случае боль выражена, а острый приступ сопровождается желчной коликой. В большинстве случаев появление осадка связано с несоблюдением диеты и неправильным образом жизни, а не с более серьезными патологиями, поэтому клиническая картина отсутствует.
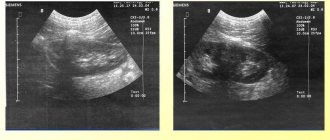
Во время обследования пациент должен менять положение тела, чтоб врач мог проследить, как двигается осадок
Своевременно распознать наличие осадка в желчном пузыре можно по характерным признакам. Их следует знать для того, чтобы можно было вовремя обратиться к врачу. Нередко бывает такое, что при плановом УЗИ находят взвеси, которые мешают полноценному функционированию билиарного тракта. Стоит отметить, что болезнь может быть латентной формы и видом с клиническими симптомами.
Если у человека отсутствуют признаки патологии, то без обследования можно и не знать, что она существует. Когда всё-таки присутствуют симптомы, в этом случае люди сами обращаются к врачу с жалобами на самочувствие.
Признаки патологии:
- Чувство тяжести и болезненности в правом боку, которое значительно усиливается после употребления тяжёлой пищи.
- Нарушение аппетита. Человек может даже полностью отказываться от пищи, тем более от жирной и острой.
- Привкус горечи во рту. Он может возникать по утрам, а также после употребления пищи.
- Тошнота, а также рвота, в которой наблюдаются примеси желчи. Это не обязательный симптом, но всё-таки он достаточно часто встречается.
- Расстройства стула. Могут возникать запоры, а также диарея.
Стоит отметить, что симптоматика способна нарастать по мере сгущения содержимого жёлчного пузыря. При продвижении густой желчи по протоку человек начинает испытывать колики, при которых может наблюдаться кратковременная схваткообразная боль в правом подреберье. Если взвеси много, тогда человек может испытывать постоянную боль ноющего характера. Если желчь становится слишком густой, тогда может наблюдаться закупорка протока, а также механическая желтуха.
Как можно классифицировать взвесь?
Мнение медиков о том, что представляет собой осадок в желчном пузыре, разделились. Некоторые врачи утверждают, что этот симптом является начальной стадией желчнокаменной болезни и требует срочного медикаментозного лечения. По их мнению, мелкие крупицы могут со временем превращаться в крупные камни, которые закупоривают желчные протоки и раздражают стенки желчного пузыря.
По химическому составу взвесь может быть разного происхождения:
- состоять из холестерина, компонента желчи;
- представлять собой соли кальция;
- являться желчными пигментами.
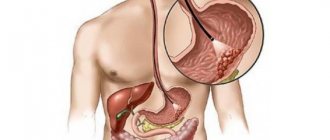
На УЗИ можно определить степень эхогенности взвеси, то есть ее способности отражать или поглощать ультразвуковые лучи. От этого зависит цвет, который осадок будет иметь на экране. Эховзвесь может быть разных оттенков серого цвета, в то время как желчные камни будут окрашены в белый цвет.
Эхогенная взвесь
Эхопозитивная взвесь отчетливо видна уже на первых стадиях заболевания. В норме жидкая и однородная желчь меняет свою консистенцию, на экране видны хлопья в желчном пузыре. Такой симптом говорит о том, что осадок еще недостаточно плотный и может свободно разрушаться и выводиться в кишечник. Хлопьевидная взвесь имеет темно-серый оттенок.
Со временем хлопья уплотняются, и в полости желчного пузыря появляется так называемый сладж. Этот термин обозначает плотные сгустки, которые визуализируются в виде гиперэхогенного осадка. Они имеют более светлый оттенок, а консистенция желчи становится менее однородной.
Билиарный сладж
Билиарный сладж в желчном пузыре ─ это общее название для взвеси разного происхождения. Крупицы осадка изменяют нормальную желчь, из-за чего на УЗИ можно увидеть включения различного размера и оттенка, от темного до светлого серого. Чем светлее осадок, чем плотнее кристаллы взвеси.
Эхогенную взвесь также принять классифицировать по размеру ее частиц:
- мелкодисперсная взвесь ─ это совокупность небольших (до 4─5 мм) гиперэхогенных элементов, которые не производят акустическую тень;
- сладж ─ это сгустки желеобразной консистенции, которые свободно перемещаются в жидкой желчи;
- сладжированная желчь ─ это синдром, при котором в ее составе присутствуют как сладж, так и мелкодисперсная взвесь.
Сладж-синдром ─ это термин, под которым часто подразумевают наличие любой взвеси в полости желчного пузыря. Образование билиарного сладжа может быть первой стадией холелитиаза, или желчекаменной болезни. Даже если синдром не вызывает боль и дискомфорт у пациента, его рекомендуется лечить, чтоб не допустить появление крупный опасных камней.
Сладж-синдром ранее считался болезнью взрослых, но среди пациентов встречаются и дети с первого года жизни
Разновидности взвеси в желчном пузыре
Согласно этиологии, химическому составу и данным УЗИ сланж классифицируют на виды:
- Эхонеоднородная желчь со сгустками – фиксируются единичные узлы высокой плотности в области задней стенки органа. Это эхогенная взвесь, выявляемая при УЗИ;
- Гиперэхогенные образования – не дают акустической тени и определяются только во время обследования на УЗИ, и только при смене положения тела больного. К ним относят мелкодисперсную взвесь, состоящую из белка, холестерина, кальциевых солей;
- Замозкообразная желчь – характеризуется наличием замазкообразных сгустков, перемещающихся в пространстве органа.
Методы диагностики
Главные причины развития болезни:
- первичная гиперхолестеринемия генетического происхождения;
- вторичное нарушение холестеринового обмена, которое возникает вследствие нездорового образа жизни и неправильного питания;
- беременность, способствующая повышению внутрибрюшного давления и, как следствие, развитию застоя желчи;
- прием контрацептивов, влияющих на состав желчи.
Прогрессированию ЖКБ способствуют сахарный диабет, развитие цирроза печени. Изменение состава желчи является проявлением нарушения обмена холестерина, поэтому часто сопровождается ожирением и (или) системным атеросклерозом.
На начальном этапе развития недуга, когда образуются первые сгустки в желчном пузыре, пациент зачастую не испытывает дискомфорта. При прогрессировании патологического состояния появляются такие симптомы, как:
- боль в области правого подреберья (проявленность болевых ощущений может быть различной, их характер приступообразный или постоянный, который становится более интенсивным после приема пищи);
- утрата аппетита;
- тошнота и рвота (иногда с примесью желчи);
- изжога;
- нарушения стула (запоры, поносы или их чередование).
Постановка диагноза осуществляется на основании нескольких факторов. Прежде всего, врач-гастроэнтеролог собирает анамнез: спрашивает, когда появились первые симптомы, каков их характер и где локализуются болевые ощущения. Обязательно принимаются во внимание имеющиеся у пациента патологии ЖКТ и факты приёма лекарственных средств или регулярного употребления алкоголя.
После этого доктор проводит осмотр и назначает анализы мочи и крови. Лабораторные исследования позволяют определить содержание ферментов печени, билирубина, холестерина и общего белка в крови. К традиционным методам исследования относятся:
- УЗИ органов брюшной полости, позволяющее обнаружить хлопья и определить их количество, а также оценить состояние стенок желчного пузыря;
- магнитно-резонансная томография, которая даёт возможность выявить различные изменения в желчном пузыре и печёночных тканях;
- дуоденальное зондирование, предусматривающее получение желчи и исследование ее состава.
В зависимости от состояния желчных путей, лечение может проводиться по одной из трёх схем:
- Пациентам с минимальными нарушениями показана корректирующая диета, приближенная к столу № 5, а медикаментозная терапия предусматривает устранение причин, приведших к развитию патологии.
- Второй (основной) группе пациентов показано консервативное лечение, которое предусматривает приём средств, устраняющих застой желчи, защищающих ткани печени и купирующих болевой синдром. Больному также назначается диета, которая исключает жирные, жареные и острые продукты, мучные изделия, яйца, майонез и соусы.
- Если подобное лечение оказывается неэффективным, назначается оперативное вмешательство.
Если эхогенные примеси в желчи не устраняются своевременно, то у пациента могут развиться желчные колики, панкреатит, холангит или холецистит, холестериновые псевдополипы в желчном пузыре. Состояние желчного пузыря влияет на весь организм — подробности читайте в статье о том, зачем нам нужен желчный пузырь.
Вторичная профилактика предусматривает нормализацию массы тела и устранение заболеваний, способствующих развитию патологии желчного пузыря.
Взвесь в желчном пузыре может со временем образовать желчные камни. Как этого не допустить, а также что делать, если всё-таки случился приступ желчнокаменной болезни, читайте в отдельной статье.
https://www.youtube.com/watch?v=uIwh7bCip9w
Вы можете врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья обновлялась в последний раз: 18.07.2019
Не нашли то, что искали?
Если имеется взвесь в желчном пузыре человеку, следует обратиться к врачу для того, чтобы пройти диагностику. По её итогам можно будет однозначно понять, с чем именно приходится иметь дело. Для начала понадобится рассказать врачу о своих жалобах, после чего он сможет сделать примерный вывод о том, в каком состоянии находится человек.
Способы диагностики:
- Магнитно-резонансная томография. С её помощью можно увидеть патологические изменения в области желчного пузыря, а также печени. Данное исследование считается безопасным для организма, при этом оно является информативным. При возникновении недуга МРТ обязательно рекомендуется пройти.
- Ультразвуковое исследование брюшной полости. С его помощью можно увидеть взвесь и осадок в области желчного пузыря. Примечательно то, что УЗИ имеет малое количество противопоказаний. Именно поэтому оно назначается многим пациентам.
- Лабораторный анализ мочи и крови. Можно будет проанализировать, какое количество ферментов печени содержится, а также, сколько в организме холестерина, билирубина и общего белка. С помощью анализа можно будет однозначно понять, с чем именно приходится иметь дело.
- Дуоденальное зондирование. Благодаря ему понадобится взять образец желчи для того, чтобы провести исследование.
С помощью данных процедур можно будет сделать вывод по поводу состояния здоровья человека. Обязательно понадобится узнать точный диагноз, а также понять, какая схема лечения поможет улучшить самочувствие. Не стоит ждать, пока болезнь начнёт активно прогрессировать. Чем раньше будет начата терапия, тем проще будет избавиться от патологии.
Диагностика
Достоверным методом выявления взвеси в желчном пузыре считают УЗИ. Благодаря ультразвуковой диагностике наличие взвеси удается распознать на первоначальной стадии. У здорового человека в полости желчного пузыря не должно находиться взвесей и осадка, структура органа при визуализации — однородная.
Взвесь в полости желчного пузыря на разных стадиях патологии определяется по-разному:
- эховзвесь визуализируется в виде хлопьев с неоднородной структурой; присутствие эхогенной взвеси свидетельствует о начальной стадии застоя желчи;
- гиперэхогенная взвесь визуализируется как более плотное содержимое с меньшей однородностью, что обусловлено склеиванием частиц осадка и образованием желчных сгустков;
- билиарный сладж — непосредственно сформированный осадок, представленный пигментами желчи, липидными частицами, солями.
Для уточнения диагноза проводят сбор анамнеза по жалобам и образу жизни. Важно выяснить, какие болезни ЖКТ перенес больной, имеет ли место длительное употребление медикаментов, наличие вредных привычек. Физикальный осмотр проводят для определения болезненности в брюшной полости и оценки размеров печени, поджелудочной железы.
Из клинических анализов наибольшую информативность дает исследование крови на биохимию. Из инструментальных методов, помимо УЗИ, применяют дуоденальное зондирование с последующим микроскопическим изучением состава желчи. Изредка при сомнениях в диагнозе проводят КТ и МРТ с целью выявления изменений в структуре органов желчевыводящей системы.
Взвесь у ребенка
Если ранее образование взвесей в полости желчного пузыря считалось исключительно болезнью взрослых людей, то сейчас среди пациентов присутствуют дети с первого года жизни. Такие случаи встречаются достаточно редко, но вероятность развития сладж-синдрома есть и у ребенка. Причин этому явлению может быть несколько:
- неправильное, несбалансированное кормление ребенка, его похудение;
- патологии выработки ферментов печени, из-за чего некоторые препараты не могут утилизироваться в полном объеме;
- операции по трансплантации органов и тканей;
- врожденные аномалии строения желчного пузыря и желчевыводящих путей, которые препятствуют нормальному оттоку желчи;
- прием матерью медикаментов во время грудного кормления;
- в подростковом возрасте – стрессы, которые приводят к длительному непроизвольному сокращению гладкой мускулатуры и сфинктера желчного пузыря.
Диагностика заболевания у детей осуществляется таким же образом, как и у взрослых пациентов. Родителям следует внимательно следить за самочувствием ребенка и при появлении любых тревожных симптомов обращаться к врачу. Следует понимать, что эту болезнь регистрируют с первого года жизни, когда единственными клиническими признаками будет потеря аппетита, тревожность и похудение.
Терапия
Лечение взвеси в желчном пузыре для каждого пациента подбирается индивидуально, с учетом сохранности функций органа, возраста, общего состояния и типа осадка. В зависимости от количества взвеси в полости желчного и размеров частиц тактику лечения подразделяют на несколько вариантов:
- сладж-синдром, не требующий консервативной терапии, для удаления взвеси требуется коррекция питания в виде стола №5;
- сладж-синдром, требующий безоперационного лечения;
- хирургическое вмешательство.
При наличии эхогенной, гиперэхогенной и мелкодисперсной взвеси назначают препараты:
- желчегонные и спазмолитики с целью разжижения желчи, ликвидации застоев и нормализации моторики — Гепатохолан, Гепабене;
- средства с содержанием урсодезоксихолевой кислоты для дробления и безболезненного вывода взвеси из пузыря — Урсосан;
- фитопрепараты для восстановления нормальной работы билиарного тракта — Гепатосан, Фосфоглив.
Дополнительно назначают курсовой прием ферментов (Креон, Панзинорм), помогающих снять симптомы диспепсии и улучшить пищеварение. Продолжительность медикаментозной терапии — не меньше 2 месяцев. За этот срок удается остановить процесс образования взвеси, оптимизировать состав желчи и вывести осадок естественным путем.
Варианты лечения
Только врач сможет однозначно сказать, как именно проводить лечение осадка в желчном пузыре. Обязательно потребуется медикаментозная терапия, потому как с её помощью удастся быстро нормализовать самочувствие. Самое главное, не допустить закупорку протоков, а также возникновения иных осложнений.
Лекарства может подбирать исключительно медицинский специалист. Также он может при необходимости менять список препаратов, которые требуются для человека. При этом самостоятельно не следует подбирать варианты терапии, если не хочется потом столкнуться с негативными последствиями. Даже если человек считает, что с помощью конкретных таблеток он улучшит состояние, то на самом деле он может лишь усугубить здоровье.
Все препараты обязаны приниматься в строгой дозировке. При этом важно не превышать назначенный курс лечения. В иной ситуации пациент может столкнуться с негативными последствиями, в частности с дополнительным ухудшением состояния печени и желчного пузыря.
Если человек почувствует, что самочувствие резко станет хуже, тогда от лекарств стоит отказаться. Обязательно необходимо вызвать врача, чтобы понять, что именно происходит со здоровьем.
Стоит отметить, что часто применяются желчегонные препараты, такие как Урсосан, Аллохол и Урсофальк. Естественно, выбирается только одно средство из них. Нередко используются спазмолитики, например, Папаверин и Но-шпа. При этом лечение будет назначено только после того, как будет проведено обследование на предмет закупорки желчных протоков.
Дополнительно человеку понадобится соблюдать диету для улучшения самочувствия. И разрешённых продуктов – постное мясо, свежие фрукты и овощи, крупы и качественные макароны. При этом потребуется отказаться от животных жиров, жирных видов мяса, жареной и острой пищи, а также от солений и консервов. Человеку обязательно понадобится пить больше жидкости для нормализации состояния здоровья. Как минимум, потребуется выпивать 2 литра воды в день.
Дополнительно доктор может назначить народные способы лечения, если посчитает, что они помогут в конкретной ситуации. В этом случае будет возможность значительно улучшить состояние здоровье и при этом не навредить организму. Ни в коем случае не стоит заниматься самолечением, потому как оно часто приводит к негативным изменениям в состоянии печени и желчного пузыря. Только правильно подобранная терапия позволит избавиться от патологии и не допустить возникновения осложнений из-за отсутствия лечения.
Причины
Взвеси в желчном пузыре могут возникать по разным причинам. Человеку полезно будет знать провоцирующие факторы для того, чтобы их можно было избежать. В этом случае будет возможность поддержать здоровье в хорошем состоянии.
Провоцирующие факторы:
- Плохое питание. Если человек употребляет большое количество животных жиров, солёной, острой и жареной пищи, тогда у него могут начаться проблемы с печенью и протоками. Также неполезным является фастфуд, вредит здоровью переедание и нерегулярное питание. Из-за этого значительно нарушается холестериновый обмен организма, что в свою очередь способствует возникновению патологий.
- Гиподинамия. Некоторые люди вынуждены вести малоподвижный образ жизни. К нему может приводить сидячая работа или нежелание входить на прогулки. Как итог, от гиподинамии страдает весь организм, из-за чего начинаются опасные заболевания.
- Беременность. В этот период у будущих мам увеличивается внутрибрюшное давление. Как итог, из-за этого появляется застой желчи.
- Злоупотребление спиртными напитками. Также ухудшает состояние печени медикаментозная терапия, потому как не каждое лекарство является безвредным для организма. В особенности часто к взвеси в желчном пузыре приводят ситуации, при которых человек самовольно увеличивает дозировку препарата или длительность курса лечения. В этом случае можно спровоцировать интоксикацию организма.
- Плохая наследственность. Если у ближних родственников были проблемы с желчным пузырём, тогда можно с большой вероятностью столкнуться с сладж-синдромом.
- Приём гормональных контрацептивов. Многие из них приводят к тому, что ухудшается состав желчи.
Стоит отметить, что достаточно часть взвесь в желчном пузыре может появиться на фоне других патологий пищеварительной системы. О них стоит знать, потому как их тоже важно своевременно начать лечить. Многие из них могут приводить к опасным для здоровья и жизни состояниям, поэтому нельзя запускать болезнь.
Какие патологии могут быть:
- Различные болезни пищеварительной системы. Если человек имеет проблемы с желудочно-кишечным трактом, тогда у него может начаться желчнокаменная болезнь.
- Ожирение. Наличие лишнего веса в целом ухудшает состояние здоровья. Именно поэтому важно избавиться от ненужных килограмм, чтобы предотвратить возникновение болезней.
- Атеросклероз. Он возникает на фоне формирования холестериновых бляшек. Они в свою очередь могут возникнуть из-за преклонного возраста, неправильного питания и различных проблем с сосудами. Атеросклероз является опасной патологией, потому как он приводит к закупорке сосудов. Ни в коем случае не стоит оставлять болезнь без внимания, потому как важно нормализовать состояние сердечно-сосудистой системы.
- Цирроз и фиброз печени. Оба состояния являются опасными для здоровья и жизни человека. При этом они могут приводить к различным осложнениям, таким как взвесь в желчном пузыре.
- Сахарный диабет. Если человеку был поставлен данный диагноз, тогда он должен тщательно следить за здоровьем. Только в этом случае удастся избежать опасных последствий для организма.
- Перегиб пузыря, а также сужение протоков. Это анатомические особенности организма, которые нередко приводят к различным проблемам.
- Воспалительный процесс в поджелудочной железе и в желчном пузыре. Он требует своевременного лечения для того, чтобы избежать опасных последствий для здоровья.
Достаточно часто может сразу несколько причин негативно повлиять на здоровье. Именно поэтому не всегда можно сразу сказать, что в конкретной ситуации привело к развитию болезни. Также стоит учесть, что в группу риска входят люди, которые перенесли операцию камнедробления или прошли терапию с использованием средств для растворения холелитов.
Лечебные мероприятия
Медикаментозное лечение должно подбираться врачом. В разных случаях необходимо принимать препараты разных групп, что зависит от причины появления взвеси. Так, желчегонные средства будут полезны только в том случае, если нет механической закупорки желчевыводящих путей. Если желчь не выводится из-за снижения тонуса гладкой мускулатуры желчного пузыря, прием спазмолитиков только усугубит проблему.
В любом случае пациенту придется соблюдать диету. Она общая для всех заболеваний печени и желчного пузыря и направлена на то, чтоб снизить нагрузку на эти органы:
- В день нужно принимать пищу не менее 4–5 раз, мелкими порциями.
- Основа рациона – это крупы, нежирное мясо, фрукты и овощи. Продукты животного происхождения следует отварить либо приготовить на пару. Из фруктов особенно полезны цитрусовые.
- Жирные, жареные блюда, копчености, соусы и алкоголь придется полностью исключить. Для их переработки необходимо большое количество желчи.
- В день нужно выпивать не менее 2 литров чистой негазированной воды. Остальные жидкости, употребляемые в течение дня в виде супов, чая или соков, в это количество не входят.
По показаниям врач назначает медикаменты разных групп. При болевом синдроме и повышенном тонусе мускулатуры желчного пузыря необходимы спазмолитики. Если его тонус снижен, следует принимать желчегонные средства. В некоторых случаях состояние пациента можно нормализовать исключительно диетой и физической активностью. Такую схему стоит выбрать, если взвесь в желчном пузыре не доставляет дискомфорта.
Посоветовавшись с врачом, можно дополнить свой рацион народными средствами и отварами. Следует выбирать те травы, которые снимают воспаление и провоцируют отток желчи. Из известных и безопасных рецептов можно попробовать отвары ромашки, кукурузных рылец либо полыни, а также облепиховый чай или ягодный морс.
Не все народные рецепты одинаково полезны, но врач может порекомендовать пить лечебные отвары, чаи или настои
Методы лечения
Лечение желчной взвеси сочетается с обязательным соблюдением диетического рациона. Больному рекомендуется употреблять пищу в небольшом количестве, 5-6 раз в течение суток. Из рациона следует исключить жирные и жареные блюда, копчености, соленья, пряности, острые продукты и приправы.
Также рекомендуется свести к минимуму потребление соли и сахара. Для больных, имеющих незначительное скопление желчной взвеси, отлично подходит диета №5.
Патологическое образование в желчном пузыре лечится по назначению врача. В первую очередь предусматривается устранение причин, повлекших застой желчи в органе. Консервативное лечение основывается на применении препаратов, разрушающих застой желчной массы.
Также пациенту назначаются средства, защищающие печеночные ткани и снимающие болевой синдром. Эффективность лечения зависит от соблюдения рекомендаций гастроэнтеролога. Если курс медикаментозного оздоровления не принес положительных результатов, пациенту назначается операция.
Лечение взвеси осуществляется хирургическим путем и проводится в разных вариантах:
- экстракорпоральная литотрипсия;
- холецистэктомия;
- холецистэктомия, с применением эндохирургии.
После того как патология и её этиология были установлены, доктор решает, как лечить заболевания и какие средства помогут вывести мелкодисперсную взвесь. Зачастую медики используют комплексную терапию, которая заключается в применении нескольких методик:
- диета №5;
- медикаменты;
- фитотерапия;
- операция – при осложнениях.
Медикаментозное лечение назначается для того, чтоб:
- восстановить функциональность желчного пузыря, тонкой кишки и сфинктера Одди;
- улучшить физико-химические свойства желчи;
- нормализовать пищеварение;
- восстановить микрофлору ЖКТ.
Вместе с медикаментами, пациенту нужно скорректировать своё питание. При выявлении характерных симптомов доктора советуют несколько дней поголодать и употреблять только воду. Это может разгрузить печень и немного очистить организм. После этого постепенно можно возвращаться к привычному рациону, но некоторых ограничений стоит придерживаться:
- есть свежие и полезные овощи, фрукты, ягоды;
- исключить из рациона кислые продукты, шпинат, щавель, клюкву, лимон, дрожжевые продукты и сладости с кремом, маринады, соусы, копчёности, переработанные мясные продукты;
- мясо и рыба должны быть постных сортов;
- употреблять каши, молочные продукты с низким процентом жирности.
Чтобы поддерживать тонус всего тела нужно регулярно заниматься спортом. Даже умеренные нагрузки на пресс помогут избавиться от сладжа и улучшить работу пищеварительной системы.
Очень важно начать лечение болезни сразу после обнаружения сладж-синдрома, поскольку без должной терапии это нарушение перерастет в желчекаменную болезнь, холецистит, холангит.
Народная медицина предлагает лечить заболевание отварами целебных трав и сборов. Такое лечение оказывает мягкое воздействие и комплексное положительное влияние на весь организм.
Кроме приема лекарственных снадобий необходимо понять, почему развился сладж-синдром, и коренным образом поменять образ жизни. Нужно отказаться от вредных привычек, заниматься спортом и соблюдать строгую диету. Только в этом случае можно предотвратить развитие желчекаменной болезни и нормализовать работу желчевыделительной системы.