На сегодняшний день заболевания почек являются очень актуальной проблемой. Согласно данным статистических наблюдений, то количество людей с проблемами мочевыделительной системы значительно возрастает по сравнению с общей заболеваемостью.
Существуют аномалии, когда почек бывает более двух, такой порок называют полным или неполным удвоением почек.
Контуры и размер органа
У взрослого человека нормальный размер органа следующий:
- толщина — 4−5 см;
- ширина — 5−6 см;
- длина — 10−12 см.
Информация о толщине и структуры почечной паренхимы
Это важно! Данный параметр характеризирует часть органа, отвечающую за мочеобразование (функциональная часть). В норме толщина паренхимы варьируется в пределах 18−25 мм. Повышение данных параметров может указывать на воспаление или отек органа, уменьшение говорит о дистрофических изменениях.
Это важно!
Данный параметр необходим для оценки состояния органов, с помощью которого можно изучить структуру почечной паренхимы.
Для того чтобы иметь представление о том, присутствуют или отсутствуют изменения в паренхиме, необходимо определить, что такое эхогенность, понятие нормальной эхогенности, получить представление о пониженной и повышенной эхогенности почек.
Это важно!
Под эхогенностью необходимо понимать такой термин УЗИ диагностики, который используется квалифицированными специалистами для описания структуры паренхимы любых органов, в данном случае почек.
Можно сказать, что эхогенностью называется свойство ткани, которое характеризует распространение звуковых волн в них. Ультразвук может отражаться от разных тканей по-разному. Интенсивность отражения звуковых волн напрямую зависит от плотности тканей, изображение при этом выглядит светлее, а у тканей с низкой плотностью изображение будет несколько темнее.
Здоровая ткань органов имеет собственную эхогенность, которая считается нормальной. Она является однородной. Если изображение от ультразвукового сигнала несколько светлее, по сравнению с нормой-эхогенность паренхимы почек повышена. Такие явления наблюдаются при уплотнении ткани, например, при склеротических процессах в почках и гломерулонефрите. Гиперэхогенность можно разделить на однородную и неоднородную. (чередование участков гиперэхогенной нормальной ткани).
Информация о причинах повышенной эхогенности почек:
- Наличие диабетической нефропатии;
- хронический пиелонефрит.
- поражение органов при артериальной гипертензии;
- наличие гломерулонефрита;
- амилоидоз;
- присутствие отдельных гиперэхогенных участков могут свидетельствовать о наличии доброкачественных или злокачественных новообразований;
- наличие прочих склеротических процессов.
В случаях, если у плода повышена эхогенность почек, это свидетельствует о врожденных патологиях почек.
Теперь, обнаружив в своем заключении, ранее незнакомый для вас термин эхогенность, вы не будете теряться в догадках. А все потому, что прочитав данную статью вы закрыли для себя ранее неизвестную страницу медицины.
Паренхима почки – специфическая ткань органа, окружающая его. Это своеобразный клеточный «щит» и «фильтр», благодаря работе которого орган способен восстанавливаться после многочисленных болезней и патологий.
Паренхима представляет собой специфическую соединительную ткань, окружающую почку. Она выполняет основную функцию этого органа – поддержание баланса жидкости в человеческом организме. Именно благодаря этой группе клеток, орган, способен к регенерации. И тем не менее, паренхима почки подвержена частым заболеваниям, что приводит к патологическим преобразованиям в органе.
Строение и функции ткани
Паренхима почек – это основная ткань почки. Паренхиматозный слой осуществляет такую важную функцию, как обеспечение водно-электролитного равновесия в организме человека, очищение крови, принимает непосредственное участие в обменных процессах, выводе продуктов метаболизма.
Наиболее важным ее показателем является толщина, по ней определяют работоспособность органа. Толщина данного слоя, даже если почки в норме, может изменяться в зависимости от возраста.
В норме толщина паренхимы почки может составлять от 14 до 26 мм, в старости ее размеры уменьшаются до 10-11 мм. Данная ткань состоит из двух основных слоев:
- Корковый. Это внешний слой, который находится под капсулой. В корковом веществе размещается огромное количество клубочков и канальцев (нефронов), где образовывается моча. Каждый из этих нефронов паренхимы связан с множеством сосудов. Подсчитано, что их существует около миллиона, однако в работе задействована только лишь третья их часть.
- Мозговой. Выполняет также немаловажную роль в мочевыделительной системе человека. Из коркового слоя первичная урина попадает в мозговой, где происходит процесс реабсорбции (обратного всасывания), благодаря чему образовывается вторичная моча, которая попадает в почечные чашки и лоханку, которая переходит в мочеточник. Между этими двумя слоями четкой границы не существует.
Необходимо помнить, что ткань паренхимы обладает уникальной способностью восстанавливаться, поэтому своевременная терапия способна полностью восстановить функционирование органа. Также стоит отметить, что процесс восстановления во многом зависит от метаболизма и состояния иммунной системы у больного.
Диагностические мероприятия
Первоначально паренхиматозные ткани оцениваются врачом с помощью УЗИ. Основной диагностический признак диффузных изменений паренхимы — измененный размер (утолщение/уменьшение) определенных участков. С помощью радиоизотопного обследования доктор определяет состояние границ почки, умеренные и четкие ли у нее очертания или волнообразные, нет ли асимметрии. При поражениях почек у пациента есть постоянные болевые ощущения в пояснице (с пораженной стороны — левой почки или справа) и ему больно мочиться, продолжительно сохраняется отек нижних конечностей. В анализах мочи концентрация белка будет выше нормы. Для получения более детальной информации пациенту проводят КТ и магнитно-резонансную томографию (МРТ).
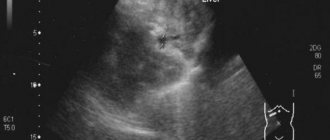
С помощью УЗИ можно оценить диффузных изменений паренхимы.
Перечисленные выше характеристики появляются, когда капсулы паренхимы растягиваются. Это происходит из-за значительной гиперплазии почек. Еще одной причиной таких симптомов являются кисты, поскольку они сдавливают кровеносные сосуды, тем самым перекрывая их. Если диффузные изменения или кистозные поражения — в запущенной форме, пациенту требуется срочная госпитализация. Когда УЗИ выявляет гиперплазию паренхимы почек, которая не связана с врожденными особенностями человека, это указывать на наличие в полости или синусах органа кальцинатов.
Эхогенность
Эхогенность почек определяется при помощи УЗИ. Если этот параметр повышен, такой симптом указывает на:
- раннюю стадию развития воспалительного процесса или неправильную и непродуктивную терапию болезней почек;
- нарушения метаболизма, проблемы в функционировании эндокринной системы;
- запущенную форму гломерулонефрита и другие болезни.
Если в диагнозе упоминаются «эхогенные образования», значит, в полости органа был обнаружен песок, его скопления или камни. Уровень эхогенности напрямую зависит от типа камней. В здоровом состоянии эхогенность почек на УЗИ будет в пределах нормы, а почечная структура однородная. Когда данное исследование неинформативно, прибегают к другим методам.
Диффузные изменения
Указанные нарушения представляют собой заметные на УЗИ изменения размера и строения органа, к основным их видам относят:
- истощение. Толщина паренхимы почек меньше 16 мм в молодом возрасте свидетельствует о развитии патологических процессов, чаще всего инфекционного и воспалительного характера. В таком состоянии орган не способен нормально функционировать, и необходимо немедленное лечение. Если же диагностируется нарушение структуры ткани в сторону истощения у пациентов старше 60 лет, то такое состояние допустимо и может считаться нормой;
- утолщение тканей. Диффузные изменения в почках, при которых наблюдается толщина тканей более 25 мм, наиболее часто указывают на формирование различных новообразований или кисты паренхимы почек. Также данное состояние может провоцировать острый воспалительный процесс, развивающий абсцесс, тромбоз;
- нарушение эхогенности. Понятие «эхогенность почек» характеризует то, как ткани почек пропускают ультразвук. При норме паренхимы почек ее структура на УЗИ должна быть однородной, в случае возникновения патологий данный показатель может повышаться или понижаться. Это по большей части возникает вследствие воспаления или развития отечности;
- нарушения в артериальном кровотоке;
- скопление жидкости;
- наличие асимметрии органа.
Одним из редких патологических изменений паренхимы почек относится полная или частичная гибель тканей коркового слоя.
Такое состояние называется кортикальным некрозом и может наблюдаться в любом возрасте. Его причиной может стать бактериальный сепсис или заражение крови при маточном кровотечении, некоторых отравлениях и пр.
Изменения диффузного характера практически в 90% случаях свидетельствуют о развитии какого-либо заболевания почек, которое требует точной диагностики и своевременной терапии.
Значения термина
У термина паренхима может быть две трактовки. Если мы говорим о паренхиме растений, то речь идет об однородных скоплениях мягких тканей в теле растения, которые заполняют пространство между другими тканями и служат для скопления запасов воды и питательных веществ, а также для поддержки стебля растения.
Если же говорить о паренхиме животных, то здесь речь идет о ткани, которая составляет основную часть большинства органов и отвечает за их нормальное функционирование. Особенно часто в медицинских статьях упоминается паренхима почек, печени, щитовидной железы и других органов.
Причины структурных изменений
Специалистами доказано, что чаще всего причиной диффузных изменений тканей почек являются:
- Кальцинаты. Это камни в почках, формирующиеся из-за плохого питания, неправильного метаболизма, других нарушений. Такие образования вызывают тяжелые заболевания, которые могут проявляться различной симптоматикой и вызывать серьезные осложнения. Появление песка или камней задерживает отток мочи, провоцирует воспаление или появление почечных колик.
- Киста. Одной из частых причин изменений является образование кист, которые возникают как на правой, так и на левой почке. При задержке жидкости в нефронах зачастую формируется простая или солитарная киста. При простой развивается тонкостенное образование овальной или круглой формы, содержащее геморрагическую или серозную жидкость. Размеры таких образований могут быть от 8 до 10 см, изредка встречаются и большие, в которых может размещаться около 10 л жидкости. При устранении кисты орган восстанавливается и наступает быстрое выздоровление. Кистозно-диспластические изменения провоцируют формирование мультилокулярной кисты, имеющей вид многокамерного образования с четко выраженными очертаниями. Основная проблема таких образований в том, что они могут переходить в злокачественные.
- Опухолевые процессы. Образование опухоли даже в одной почке остановится причиной серьезных изменений в структуре органа. Данный процесс может носить как доброкачественный, так и злокачественный характер. Чтобы понять какой природы образования нужно пройти необходимое обследование.
- Наличие патологий инфекционного характера (пиелонефрит, пиелит и пр.). При таких недугах, в особенности в хронической форме, чаще всего почки истощаются, длительное воспаление приводит к уменьшению площади паренхимы почек, что существенно влияет на функционирование органа.
- Изменение эхогенности тканей почек – это признак развития таких патологий, как гломерулонефрит, хроническая почечная недостаточность, нефропатия как следствие диабета, различные воспаления, сбои в обменных процессах.
- Заболевание почек хронического характера (нефриты, уролитиаз и пр.)
- Определенные болезни эндокринной системы. Такие недуги как тиреотоксикоз, нарушения, связанные с поджелудочной железой, способствуют истончению паренхимы почек с последующей ее атрофией.
Кроме этого, вызвать патологические нарушения в структуре тканей могут возрастные изменения, наследственные заболевания, неправильно назначенная терапия, последствия перенесенных болезней, у детей — врожденные аномалии, которые имеют свойство стремительно развиваться, поэтому представляют серьезную опасность.
Поджелудочная железа
Человек имеет органы, которые состоят из внутреннего наполнения (паренхимы) и соединяющей (стромы). Её основа — желёзки, разделённые на частички соединительной тканью. Все это находится в специальном «мешке». Её функции:
- Выработка ферментов для пищеварительной системы (сок железы).
- Гормоны (инсулин), попадающие в кровоток, принимающие участие во всех процессах организма.
Диффузные изменения
Она однообразна по своему составу. Воспаления, инфекции модифицируют её структуру, появляется соединительная, жировая ткань. Причиной диффузных трансформаций паренхимы поджелудочной могут быть:
- Увеличение сахара в крови.
- Воспаление железы.
- Болезни близлежащих органов (печень, желчный).
- Различные новообразования и опухоли.
- Неконтролируемое употребление алкоголя и никотина, несбалансированное питание.
- Стрессовые ситуации, переутомление, усталость.
- Генетические сбои. Возраст.
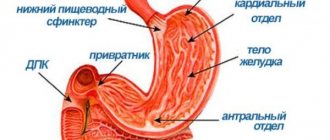
Эхогенность
- В норме паренхима при ультразвуковом обследовании однородного состояния.
- Никаких образований в ней не должно быть.
- Чёткая форма с ровным контуром.
- Размер — 35/30/25 мм.
- Длина протока около 2 мм.
Если наблюдается повышение объёма, неровные края – можно говорить о недоброкачественной опухоли. Увеличенная непроходимость — это воспаление протока (хроническое течение панкреатита).
Эхогенность повышена. При росте показателей орган как бы уплотняется, из него выходит влага, в тканях появляются различные образования – фибромы, липомы, опухоли. Умеренные диффузные изменения, пониженный показатель, показывают воспалительный процесс или отёк тканей. Принцип эхогенности состоит в отражении ультразвуковых волн. От количества жидкости зависит его показатель.
Однородность железы. Диффузные изменения паренхимы поджелудочной могут проявляться в её составе. Увеличение органа, размытость края, неоднородность – это признаки сильного воспаления.
Оно вызывает диффузное уплотнение, образование кист, наполненных кровью или отмирающими клетками. Их размер непостоянный, он меняется в зависимости от отёков. Во время воспаления возникают гнойные кисты, раковые опухоли.
Реактивные изменения
Поджелудочная, желчный имеют единый проток. Их паренхимы тесно связаны, когда возникает воспаление в печени или в желчном – это вызывает аллергию, происходят реактивные изменения состава железы.
При панкреатите — нарушение выработки ферментов, боли, диабетические проявления (повышение сахара). Диффузные модификации способствуют трансформациям во всём органе, без появления каких-то образований или камней. Это одно из самых частых проявлений болезни поджелудочной железы.
Признаки диффузных изменений паренхимы печени
Чем грозят такие модификации? Прежде всего надо знать, что это кроветворный орган, состоящий из множества мелких капилляров, наполненных кровью. Через неё проходят желчные протоки, доставляющие желчь.
Патологию органа можно определить эхо-признаками. В течение времени они претерпевают изменения – это постоянный процесс. Если нарушена работа органа под воздействием неблагоприятных условий, её клетки (гепатоциты) трансформируют свою структуру.
Она начинает накапливать жировую, соединительную ткань. Состав печени видоизменяется, отмирающие клетки, другие факторы могут образовывать различные кисты, гемангиомы. Появляются признаки гепатомегалии (увеличение печени в объёме).
Диффузные изменения могут быть ярко выраженными и слабыми. Незначительные возникают во время простудных, инфекционных заболеваний. Признаки и симптомы:
- Неприятные тянущие боли в области печени после еды.
- Выпирание её из-под ребра, увеличение в размерах.
- Горький прикус во рту.
- Кожные высыпания на теле, пожелтение.
- Общая слабость, раздражительность.
Эти признаки являются поводом обратиться к врачу. Изменение структуры органа может вызвать тяжёлые заболевания:
- Развитие гепатитов всех видов.
- Различные новообразования.
- Паразитарные инвазии.
- Воспаление желчных протоков (ангиохолит).
- Цирроз.
- Стеатоз – жировая дистрофия печени.
Причины диффузных изменений:
- Вредные привычки. Алкоголь, никотин.
- Несбалансированное питание. Жареная, копчёная, солёная пища.
- Диабет второго типа. Гормональный сбой.
- Постоянное употребление медикаментов.
Наша печень способна очистить организм от вредных веществ, при поступлении их в допустимой норме. Когда отравляющие компоненты поступают постоянно, например алкоголь, или попадают в ударной дозе (отравление грибами), она не в состоянии справиться.
Тогда поджелудочная железа и печень работают в «аварийном режиме», вызывая диффузные трансформации этих органов.
Симптомы
Если нарушаются фильтрационные и выделительные функции органа, то это значит, что развивается патология тканей органа. Признаки диффузных нарушений могут как развиваться стремительно, так и нарастать постепенно. По большей части об этом могут свидетельствовать следующие симптомы:
- повышение температуры тела, в особенности при острых инфекционных патологиях почек;
- изменение цвета кожи, она приобретает желтоватый оттенок, становиться сухой;
- слабость, быстрая утомляемость, возможные головные боли;
- нарушение мочеиспускание и изменение объема урины, который может уменьшаться или увеличиваться;
- наличие резей и жжения при опорожнении мочевого пузыря;
- образование отеков в области лица, в определенных случаях могут отекать руки и ноги;
- повышение артериального давления, одышка;
- боли в пояснице, имеющие как острый, так и ноющий характер.
При проблемах с почками во время лабораторного исследования мочи диагностируют изменением ее цвета, чаще всего она бывает мутной и темной, в ней появляется гной или кровь. Также пониженная эхогенность может свидетельствовать о скоплении жидкости или образовании опухолей.
Диагностика
Исследование паренхимы почек проводится несколькими способами. Благодаря этому можно выявить патологии мочевыделительной системы, определить структуру и толщину ткани, размер органов, а также некоторые другие параметры, которые дают возможность своевременно выявить нарушения и принять необходимые меры.
К наиболее распространенным диагностическим методам относят:
- УЗИ почек, при котором определяется размер, эхогенность и структура (неоднородность тканей почки). Более того, с помощью ультразвука можно определить наличие камней или новообразований, а также признаки воспаления.
- МРТ относится к самым информативным способам диагностики, назначается для более углубленного исследования. При данном обследовании легко обнаруживается утолщение паренхимы почек, врожденные аномалии, патологии кровеносных сосудов и пр.
- Биопсия с гистологическим исследованием тканей – микроскопическое исследование тканей, назначается для выявления хронических недугов, злокачественных опухолей, при нефротическом синдроме и др. При имеющихся противопоказаниях, таких как закупорка вен почек, низкая свертываемость крови, аневризма артерии, процедура запрещена.
- Кроме указанных методов диагностики, определяющих состояние паренхимы почек, возможно проведение анализа мочи и крови.
При опухолях злокачественного характера и наличии метастатических процессов в качестве вспомогательной диагностики проводится компьютерная томография рядом находящихся органов и систем.
Специфика
Паренхима состоит из мелких шариков, в которых и скапливается моча. В каждой почке более миллиона таких структурных единиц. В мозговой прослойке паренхимы очень много тончайших путей, которые сливаются друг с другом, и жидкость по ним стекает в лоханки и чашечки.
Несмотря на то, что паренхима является защитным слоем почек, она тоже может быть уязвимой. Имеется ряд заболеваний, при которых данная ткань начинает изменять свою структуру. Чтобы вовремя выявить такие изменения, человек проходит УЗИ органа, компьютерную томографию или МРТ.
Если толщина паренхимы превысила 14-25 мм, то можно говорить о развитии заболевания.
Способствует утолщению слоя возраст человека, чем он старше, тем толще становится слой. Кроме этого, и некоторые другие причины могут приводить к изменениям в оболочке почек:
- Воспалительные заболевания в почках, а также болезни невоспалительного характера.
- Проникновение бактериальных и вирусных инфекций.
- Появление злокачественных или доброкачественных новообразований.
- Несвоевременная или неправильная терапия заболеваний мочевыводящей системы.
- Если одна из почек удалена или нарушена ее работа, то другая становится единственным рабочим органом, при интенсивной ее работе, паренхима также может утолщаться.
Если имеются нарушения, то человек чаще всего жалуется на следующие симптомы:
- тошнота;
- плохой аппетит;
- усталость и головокружения.
Лечение
При выявлении пониженной активности почек и изменений в их тканях необходимо выяснить причину такого состояния и начать своевременное лечение.
Данной проблемой занимается врач-уролог, в зависимости от различных патологий он определяется с методами лечения, при необходимости подбирая противовоспалительные, антимикробные и другие препараты, необходимые для восстановления паренхимы.
В более тяжелых случаях, при наличии конкрементов и новообразований, в том числе и раковых опухолей, прибегают к хирургическому вмешательству, при котором иссекают новообразования, причиняя минимальный вред больному.
Болезни почек — серьезные недуги, которые влияют на организм в целом. Однако правильно назначенное лечение и соблюдение больным всех предписаний врачей поможет восстановить их функцию и быстро выздороветь.