Реактивным панкреатитом в медицинской практике принято называть острое воспаление поджелудочной железы человека. Происходит это в большинстве случаев при заболеваниях других органов пищеварительной системы. Симптомы недуга имеют ярко-выраженный характер, могут значительно ухудшать качество жизни пациента, а также вести к тяжелым последствиям, порой несовместимым с жизнью.
Статьи по теме:
Острый панкреатит: симптомы, причины и лечение Обострение хронического панкреатита Панкреатит: лечение медикаментами Панкреатит у мужчин: симптомы и лечение Правильно лечим панкреатит травами
Реактивный панкреатит, симптомы и лечение которого мы рассмотрим ниже в статье, является довольно распространенным заболеванием, встречающимся как у мужчин, так и у женщин. При появлении патологии крайне важно своевременно обратиться к специалисту. Это поможет избежать тяжелых последствий и перехода заболевания в хроническую форму.
Важно! На нашем сайте можно узнать: что такое панкреатит поджелудочной железы и как его лечить.
Почему возникает панкреатит?
Благодаря поджелудочной железе в организме человека вырабатываются ферменты, крайне необходимые для нормального пищеварения и нейтрализации желудочной кислоты. Часто функции железы нарушаются под различными воздействиями. Чаще всего панкреатит может развиваться на фоне следующих патологий:
- гепатита;
- холецистита;
- гастрита;
- различных кишечных инфекций;
- повреждений органов пищеварения во время операций или травм;
- цирроза печени;
- инфекционные заболевания ЖКТ.
Важно! Об обострении хронической формы панкреатита, можно узнать здесь.
Реактивный панкреатит встречается чаще у взрослых, это объясняется наличием различных провоцирующих факторов, к которым относят:
- табакокурение;
- употребление алкогольных напитков;
- чрезмерное количество жирной пищи в рационе;
- несбалансированный рацион;
- регулярный или неправильный прием некоторых лекарственных средств.
Важно! Хотите узнать о том, как проявляется панкреатит у мужчин и чем его лечить, читайте вместе с нами.
У детей панкреатит встречается гораздо реже. В большинстве случаев причины заболевания в детском возрасте – это врожденные патологии и различные нарушения в работе органов пищеварительной системы.
Важно! Часто болезнь развивается на фоне врожденных аномалий. В таких случаях человек вынужден кардинально пересмотреть свой образ жизни и питание.
Профилактика
Специальных профилактических средств от реактивного панкреатита не предусмотрено. Людям рекомендуется полностью отказаться от вредных привычек, соблюдать рекомендации относительно питания, принимать лекарства только по назначению врача со строгим соблюдением дозировки. Помимо этого, главное своевременно устранять те заболевания ЖКТ, которые могут вызвать появление такой болезни.
Прогноз заболевания при ранней диагностике и лечении – благоприятный. Практически во всех случаях, после начала терапии, все клинические проявления быстро исчезают. Существует вероятность рецидива, но только при несоблюдении диеты при реактивном панкреатите.
Основные проявления реактивного панкреатита
На первых порах симптомы заболевания могут быть выражены слабо. Пациент не испытывает особого дискомфорта, а на такие проявления как тошнота, периодическое вздутие, тяжесть в желудке не обращает внимания. К врачу такие больные тоже обращаются редко, списывая проявления болезни на переедание, несварение и некоторые другие факторы.
Важно! Больше о первых признаках панкреатита, можно узнать здесь.
При дальнейшем развитии недуга, симптомы болезни значительно обостряются. Это могут быть такие признаки:
- сильное вздутие;
- частая отрыжка с неприятным запахом;
- чувство тяжести и дискомфорта в области желудка;
- тошнота и неоднократная рвота;
- боли в области левого подреберья и желудка.
Важно! Узнайте в нашей статье о симптомах панкреатита у женщин.
Также реактивный панкреатит сопровождается поднятием высокой температуры, пациент испытывает все признаки интоксикации – слабость, недомогание, подавленность.
Кроме этого характерным для данного вида заболевания является присоединение признаков недуга, спровоцировавшего панкреатит. Так, например, при циррозе может быть значительно увеличена в размерах печень, желчнокаменная болезнь вызывает резкую или ноющую боль в области правого подреберья, пищевое отравление может вызвать высокую температуру и понос.
Важно! При обнаружении первых признаков патологии следует немедленно обратиться за квалифицированной медицинской помощью. При несвоевременном лечении последствия панкреатита могут быть самыми негативными.
Симптомы и клиническая картина
Первые симптомы при заболевании появляются через 2-3 часа от момента воздействия причинного фактора. Основные проявления следующие:
- боль в левом подреберье, которая может носить опоясывающий характер и переходит на спину. При приеме пищи болевой синдром усиливается;
- вздутие живота с изжогой и отрыжкой;
- диспепсические явления: тошнота и рвота. В рвотных массах могут быть желчь и слизь. После рвоты болевые ощущения усиливаются.
При отсутствии лечения развивается интоксикационный синдром. Больные спрашивают о том, что это такое. Это состояние, развивающееся из-за попадания в кровь ферментов поджелудочной железы и характеризующееся повышением температуры, бледностью кожи, учащением сердцебиения и снижением артериального давления. Пациенты с такими клиническими признаками нуждаются в госпитализации.
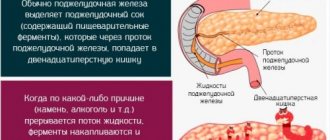
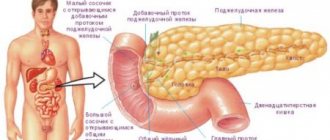
Чтобы разобраться в возникновении инцидента, представим ежедневную работу поджелудочной железы. Главная функция органа – вырабатывать панкреатический сок, предназначенный для переваривания пищи. В состав сока входят ферменты и бикарбонаты, вещества создают щелочную среду, способную до конца нейтрализовать кислый желудочный сок. В кишечник созданный сок «плывёт» по специальным протокам и, попадая в место назначения, взаимодействует с веществами, там находящимися.
Вступая в реакцию с продуктами, случайно оказавшимися в панкреатических протоках, сок начинает негативно влиять на поджелудочную железу. Орган приступает к перевариванию самого себя, начинается воспаление. Ферментные рецепторы, не воспринимая пищеварительные ферменты, начинают усиленную выработку реагентов, так как организм подсказывает: ферментов недостаточно.
Воспаление связано с тем, что панкреатические протоки попросту не имеют входа в кишечник. Сок не поступает в кишечник, остаётся в месте зарождения, органу становится плохо.
Подобный панкреатит постоянно протекает в острой форме, в хроническую не переходит. Хронический реактивный панкреатит пробуждается самостоятельно, без сторонних раздражителей.
Иногда возможно увеличение хвоста железы – стимулированная работа поджелудочной вызывает интенсивное деление клеток, спешащих заполонить пробитое пространство. На состоянии больного подобное сказывается отрицательно.
Часто больному при нахождении на стационарном лечении прописывают разные лекарства и процедуры, лишь бы реактивный панкреатит не развивался.
- гепатит;
- гастрит;
- камни в желчном пузыре;
- печёночный цирроз;
- холецистит;
- дискинезия желчных протоков;
- травмирование органов, расположенных в брюшной полости;
- инфекция в кишечнике.
Процесс, нарушающий работу кишечника, способен вызвать реактивный панкреатит. Уже потом устанавливается диагностика болезни и выбирается лечение.
Факторы риска
Известны группы людей, с возможностью получить воспаление поджелудочной железы чаще прочих. Сюда относятся:
- курильщики;
- алкоголики;
- люди, предпочитающие в рационе жирную пищу;
- люди, мало заботящиеся о питании, питающиеся нерегулярно;
- больные, принимающие лекарства, невзирая на противопоказания.
Если больному кажется, что у него открыта генетическая предрасположенность к виду заболевания, лучше избавиться от вредных привычек вовремя, до развития нежелательных событий.
Болезнь опасна своей стёртой клинической картиной в первые дни возникновения. Пациент может жаловаться на дискомфорт в кишечнике, повышенное газообразование, метеоризм и вздутие живота, тяжесть в желудке после каждого приёма пищи. Также наблюдается отрыжка горьким или тухлым, икота, горький привкус во рту и боли в животе без чёткой локализации. На первых порах боли носят подпороговый характер, больной их купирует привычными анальгетиками.
На вторые или третьи сутки боли усиливаются, принимают чёткую локализацию. Больной беспокоен, не может найти удобное положение, купировать приступ боли ничем не удаётся. Присоединяется рвота, которая может появиться как на высоте болевого симптома, так и после него. Отличительный признак: рвота не приносит никакого облегчения пациенту. Больного лихорадит (температура тела поднимается до 38-39 С), отмечается слабость, потливость.
На фоне вышеперечисленных симптомов имеются признаки основного заболевания.
- Симптомы поражения желудка: боли в эпигастральной области, возникающие после приёма пищи или натощак. Икота и отрыжка с забросом желудочного содержимого в ротовую полость, изжога.
- Симптомы поражения двенадцатиперстной кишки: боли в эпигастральной области преимущественно слева, иррадиирующие в спину и лопатку. Боли возникают через полчаса после еды или натощак ночью, заставляя просыпаться больного. Нарушения переваривания и всасывания, похудение, диспепсические расстройства (жидкий стул, метеоризм).
- Симптомы поражения желчного пузыря: боли в левом подреберье и иррадиацией в левую лопатку, возникающие сразу после приёма алкоголя или жирной, жареной пищи. Жидкий, частый стул, стеаторея (повышенное содержание жира в кале), метеоризм.
- Симптомы поражения печени: отёки ног, живота, увеличение вен передней брюшной стенки, видное невооружённым глазом, увеличение печени. Слабость и недомогание. Непигментированный кал, тёмная моча (моча цвета пива).
Диагностика
При поступлении в условия стационара проводится диагностика заболевания, подразумевающая следующие мероприятия:
- Опрос больного.
- Осмотр методом пальпации.
- Лабораторные исследования крови.
- Анализ кала.
Важно! Узнайте, какой врач лечит панкреатит.
Специалист выясняет особенности течения заболевания, хронологию появления симптомов, насколько остро проявлялись признаки патологии. После осмотра врача и получения результатов лабораторных исследований пациенту ставят диагноз и назначают необходимое лечение.
Причины болезни
Приступы панкреатита такого типа случаются чаще у мужчин, чем у женщин. Они в большем количестве употребляют вредную пищу, крепкие спиртные напитки, что приводит к закупорке протоков поджелудочной железы и, как следствие, патологии пищеварительного тракта. Вот список факторов, при которых может развиться реактивный панкреатит у взрослых:
- продолжительный стресс;
- наличие вредных привычек (курение, частое распитие спиртных напитков);
- переедание;
- потребление вредной пищи (жареной, жирной, острой, копченостей, фаст-фуда, газировок);
- долгий прием медикаментов (гормональных, Метронидазола, Фуросемида, НПВП);
- внутренние травмы живота, которые сопровождаются разрывом эпителия железы.
Проблема может возникать на фоне патологических процессов в органах ЖКТ при:
- гельминтозе;
- закупорке протоков желчными камнями;
- вирусном гепатите;
- пищевых отравлениях, в частности, грибами, ядами промышленного и бытового характера;
- циррозе печени;
- язве или гастрите желудка;
- хроническом холецистите.
Вследствие появления всех этих факторов панкреатические ферменты начинают разрушать клетки поджелудочной, начинается воспалительный процесс, вследствие чего продукты распада попадают в кровоток. Это чревато отеком железы и отравлением.
Методы лечения
Лечение панкреатита носит комплексный характер и заключается в следующих методах:
- Медикаментозное лечение.
- Хирургическое вмешательство.
- Использование народной медицины.
- Соблюдение диеты.
Правила питания при панкреатите
Одним из важнейших аспектов терапии реактивного панкреатита является диета. На первых порах заболевания больному рекомендуется в течение нескольких дней пить лишь кипяченную воду. Это делается для того чтобы максимально разгрузить поджелудочную железу и органы пищеварения, а также вывести скопившиеся токсины.
Важно! Интересно узнать: можно ли есть арбуз при панкреатите? Читайте в нашей статье.
В тех случаях, когда болезнь выражена не так ярко, больному подбирают диету, заключающуюся в приеме пищи с низким содержанием жиров и углеводов. Категорически запрещены алкогольные напитки, также врачи рекомендуют исключить из рациона продукты с ярко-выраженными вкусовыми качествами. Объясняется это тем, что такие блюда повышают выработку ферментов, то есть увеличивают нагрузку на поджелудочную железу.
Оптимальным вариантом для людей, страдающих панкреатитом, является дробное питание. Человек должен принимать пищу малыми порциями 5-6 раз в сутки. Это максимально снизит нагрузку на больной орган. Блюда могут быть следующими:
- каши без масла;
- овощные супы;
- нежирные кисломолочные продукты;
- овощи, приготовленные на пару;
- запеченные яблоки;
- паровые омлеты.
Важно! Острый панкреатит: симптомы, причины и лечение подробно описаны в нашей статье.
Важным правилом соблюдения диеты является также употребление достаточного количества чистой води. Количество жидкости и блюда подбираются для каждого человека учитывая его индивидуальные особенности и степень тяжести недуга.
Нередки случаи, когда пациенту необходимо хирургическое вмешательство. Показанием к операции может стать образование ложных кист.
Еще одним видом терапии является введение питательных веществ и витаминов через вену. Такое лечение проводится при состояниях, когда больной не может питаться самостоятельно.
Важно! Какие народные средства использую при хроническом панкреатите, смотрите здесь.
Использование медикаментов
Лечение лекарствами подразумевает использование следующих средств:
- Препараты против вздутия – эспумизан.
- Ферменты – мезим, панкреатин, креон.
- Средства, обладающие спазмолитическим действием – но-шпа, спазмалгон.
- Антибиотики – титрациклин, ормакс.
- Обезболивающие лекарства – диклофенак, кетанов.
Если человек находится в тяжелом состоянии, лекарства вводятся через вену. Капельницы, состав которых определяет специалист, быстро снимают основные симптомы заболевания и нормализуют состояние пациента.
Также особого внимания требует при панкреатите лечение у детей. Терапию проводят строго в условиях стационара с соблюдением диеты и питьевого режима. Для пациентов младшей группы используют медикаменты определенной группы, которые подбирает исключительно специалист.
Важно! Подбирать препараты и их дозу может только доктор. Самолечение нередко провоцирует тяжелые последствия и осложнения.
Народное лечение
В домашних условиях часто используют лечение народными средствами. Преимущественно данный вид терапии применяют как вспомогательные методы. К популярным рецептам относят следующие:
- Хорошо снимает симптомы заболевания свежевыжатый сок моркови и картофеля. Для этого овощи можно натереть на терке или пропустить через мясорубку. Сок отжимают через мелкое сито или марлю. Пить данный напиток необходимо натощак на протяжении двух недель.
- Взять несколько мясистых листьев золотого уса и залить их 500 мл кипятка. Средство нужно варить на слабом огне на протяжении 5 минут, после остудить и процедить. Принимать лекарство следует трижды в сутки до употребления пищи.
- Также часто используется лечение травами. Для приготовления отвара нужно смешать ромашку, подорожник, календулу и кукурузные рыльца по 1 ст. л. Далее растения заливаются одним литром кипятка и варятся на слабом огне 10-15 минут. Принимают полученный отвар по половине стакана дважды в сутки после еды.
- 200 г ягод калины заливают 500 мл. кипятка. Средство варят 5-10 минут и после употребляют в виде чая с добавлением небольшого количества меда.
Важно! Больше о лечении панкреатита в домашних условиях, можно узнать здесь.
Панкреатит относится к распространенным заболеваниям, затрагивающем работу поджелудочной железы и органов пищеварительной системы. Реактивный панкреатит — одна из тяжелых разновидностей болезни, сопровождающаяся ярко-выраженными симптомами. Очень важно при развитии данной патологии начать своевременное лечение, что поможет избежать многих осложнений в будущем.
Питание
Не многие врачи рассказывают, какое должно быть питание при воспалении поджелудочной железы.
Так как пищеварительная система нарушена, то больному нужно придерживаться щадящего питания.
Необходимо включить в рацион:
- Сухари, желательно из белого хлеба.
- Бульоны из нежирного мяса.
- Отварную печень.
- Каши: гречневая или овсяная.
- Компоты.
- Отварные овощи.
- Минеральная вода: Ессентуки, Боржоми.
Обязательно употреблять кисломолочные продукты, но только с низким содержанием кислоты.
Запрещенные продукты:
- Колбасы.
- Рыбные и мясные консервы.
- Пряности и сладости.
- Кислые фрукты и соки.
- Куриные яйца.
- Жирные сорта мяса и рыбы.
Также читайте: Хронический панкреатит симптомы и лечение
Помните, если правильно питаться и придерживаться рекомендаций лечащего врача, то можно быстро вылечить панкреатит.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
В домашних условиях можно приготовить не только вкусный, но и полезный напиток. Возьмите 200 грамм ягод калины и залейте их кипятком. Если у вас нет аллергии на мед, то в напиток можно добавить 1 ч. ложку, пить вместо чая.
Теперь вы знаете, как лечить данное заболевание. Но помните, при обнаружении первых признаков болезни, необходимо немедленно обратиться к доктору.