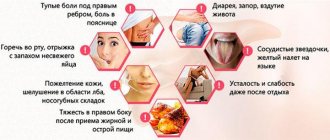
Наиболее распространенной причиной боли в животе является пища, которую мы употребляем. Раздражение пищевода (давящие боли) вызывает соленая, слишком горячая или холодная пища. Некоторые продукты (жирная, богатая холестерином пища) стимулируют образование или движение желчных камней, вызывая приступы желчных колик. Не секрет, что многие люди имеют непереносимость к определенного рода продуктам, например, молоку, молочному сахару или лактозе. Употребление их в пищу приводит к спастическим болям в животе, вздутиям живота и поносам.
Ранние боли в животе характерны для язв верхних отделов желудка и возникают через полчаса-час после еды. Постепенно они усиливаются, поскольку в желудке нарастает концентрация соляной кислоты. С течением времени пища перемещается из желудка в двенадцатиперстную кишку, кислотность желудочного содержимого падает и через 1-2 часа боли в животе уменьшаются.
Характер боли в животе и связь с приемом еды:
Поздние боли в животе возникают через 1,5-2 часа после еды. Они характерны так же для хронического панкреатита. — Голодные боли в животе возникают через 5-6 часов после еды. Они уменьшаются или прекращаются после того, как пациент выпьет молоко, или поест. — Ночные боли в животе аналогичны голодным болям, они возникают ночью. Ночные и голодные боли возникают при язвенном процессе в двенадцатиперстной кишке.
При каких заболеваниях возникает боль после еды:
Основные причины боли после еды:
1. При язвенной болезни желудка боль тоже возникает после еды, но не позднее чем через 1-1,5 часа после приема пищи. Ранние боли в желудке характерны для язв верхних отделов желудка и возникают через полчаса-час после еды. Постепенно они усиливаются, поскольку в желудке нарастает концентрация соляной кислоты. С течением времени пища перемещается из желудка в двенадцатиперстную кишку, кислотность желудочного содержимого падает и через 1-2 часа боли в животе уменьшаются. При язве желудка боль локализуется с левой стороны или по средней линии живота, в верхней его части. Если у пациента язва двенадцатиперстной кишки – боли возникают справа от срединной линии. Иногда боли могут быть загрудинными, или отдавать в спину. Характер болей может быть самым разнообразным. У трети больных боли в животе бывают очень сильными. У большей части они тупые, ноющи или же сверлящие, колющие, схваткообразные.
2. При язве канала привратника боль появляется через 1-1,5 часа после еды.
3. При локализации язвенного дефекта в двенадцатиперстной кишке обычно встречается поздняя боль – позднее, чем через 1,5-2 часа после еды.
4. При хроническом гастрите обычно отмечается раннее появление боли – практически сразу после еды, особенно если пища грубая, кислая. В зависимости от уровня кислотности желудочного сока, может наблюдаться изжога, кислая отрыжка, запор, или тошнота, отрыжка с неприятным запахом, метеоризм, вздутие живота, понос. Боли могут быть разного характера: тянущие, давящие, жгучие, режущи. Это, также, зависит от многих факторов: наполнение желудка, наличие спазмов, кислотности, индивидуальной реакции на продукты и других.
5. Воспаление слизистой оболочки желудка и непосредственно отходящей от него 12-перстной кишки называется гастродуоденитом. Это заболевание длительное. Оно, то обостряется, то затихает. Для него характерны периодические боли, различные по силе и продолжительности, которые локализуются «под ложечкой» и вокруг пупка. Боли в животе, как правило, возникают после еды. К ним присоединяется чувство распирания и тяжести в верхней части живота. Отрыжка кислым, реже тухлым.
6. Пилороспазм – это спазм пилоруса или привратника, который находится при переходе желудка в двенадцатиперстную кишку. Это состояние чаще всего встречается у больных неврозами. После еды или через некоторое время после приема пищи возникает боль в животе в подложечной области и обильная рвота. При этом состоянии может возникать значительное похудание пациентов, так как пища просто не успевает усваиваться.
7. Воспаление желчного пузыря и желчных путей: воспаление желчного пузыря (холецистит) или желчных путей (ангиохолит), а также нарушение их функции (дискинезии) часто вызывают боли в животе, больше в области правого подреберья. Боли возникают после употребления жирной, сильно пережаренной пищи, жирных сладостей — халвы, шоколада, мороженого и т.п.
8. Панкреатит. Постоянный и ведущий симптом — боли после еды, чаще всего постоянные, тупые или режущие, по мере развития заболевания нарастают до сильных, приводя иногда к шоку, локализуются высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер.
9. Для людей, страдающих синдромом раздраженного кишечника характерно появление боли сразу после еды, что сопровождается вздутием живота, усилением перистальтики, урчанием, диареей или урежением стула. Боли стихают после дефекации и прохождения газов и, как правило, не беспокоят по ночам. Болевой синдром при синдроме раздраженного кишечника не сопровождается потерей массы тела, лихорадкой, анемией.
10. Боль после еды характерна для рака желудка, однако следует принимать во внимание другие признаки онкологического процесса в организме: — Необъяснимое похудание и отсутствие аппетита. — Боль в желудке. — Неприятные ощущения (дискомфорт) в животе, часто выше пупка. — Чувство переполнения желудка после принятия малого количества пищи. — Изжога, нарушение пищеварения или симптомы, напоминающие язву. — Тошнота. — Рвота с кровью или без нее. — Увеличение размеров живота — Нарастающая бледность кожи.
Эта характеристика болевого синдрома имеет весьма важное диагностическое значение. Прежде всего, необходимо обратить внимание на связь боли с приемом еды и с характером принятой пищи. Пища, обладающая большой щелочной буферностью (отварное мясо, молочные продукты, кроме кисломолочных), вызывает более позднее появление боли. Грубая растительная пища, овощные маринады, черный хлеб, консервы вызывают более раннее появление боли. Так называемые ранние боли могут вызывать у пациента страх перед приемом пищи. Больные начинают отказываться от еды. Иная картина отмечается у пациентов страдающих дуоденитом, язвенной болезнью двенадцатиперстной киши. У них боль носит «голодный», ночной характер и облегчается приемом жидкой (молочной) или мягкой (каши, картофельное пюре, мясной или рыбный фарш) пищи, приемом соды.
Язвенная болезнь
Язвенная болезнь развивается и обостряется, когда защитное покрытие вашего желудка не может защитить его от кислоты, которую желудок использует для переваривания пищи. Язву обычно можно распознать по боли в левом верхнем квадранте живота или верхней его центральной части. Эта боль начинается в течение примерно двух часов после приема пищи. Она описывается как острая или тянущая боль, иногда отдающая в спину. Боль при язве может быть весьма болезненной, особенно если она углубляется настолько, чтобы перфорировать через слизистую желудка.
Камни в желчном пузыре
Камни в желчном пузыре можно распознать по спастическим болям в правом верхнем квадранте живота, обычно в течение нескольких часов после еды. Жирная пища обостряет боль в животе после еды. Стоит знать, что тучные люди и полные женщины чаще имеют камни в желчном пузыре. Желчнокаменная боль часто сопровождается тошнотой и рвотой и может отдавать в участок вокруг правой стороны тела и в спину. Важно отметить, что некоторые виды боли в животе могут стать слабее после перемены позы и физической активности, но желчнокаменная боль по-прежнему беспокоит человека независимо от того, какая у вас физическая нагрузка.
Брыжеечная (кишечная) ишемия
Кишечная ишемия развивается, когда в артериях растут холестериновые бляшки, нарушающие кровоток кишечника. Более сильный приток крови к кишечнику необходим после еды. Если ваши артерии засорены, прием пищи может ускорить и усилить боль, особенно, если кровоснабжения кишечнику недостаточно. Боль при брыжеечной ишемии, как правило, диффузная, она обычно сопровождается страхом принятия пищи. Пациенты боятся есть и теряют в весе.
Другие причины боли в животе после еды
Есть много причин сильных болей в животе после еды. Некоторые из них включают целиакию, которую можно распознать по вздутию живота и дискомфорту после приема блюд, содержащих глютен. Глютен – это белок, который содержится в пшенице, ржи и ячмене. На боль в животе после еды также влияет непереносимость лактозы. Ее можно распознать по дискомфорту и диарее после приема пищи с лактозой, и бактериальным пищевым отравлениям. Они характеризуются спастическими болями в животе через несколько часов после еды, особенно если она содержит майонез.
В этом разделе мы поговорим о том, почему болит живот после еды
.
Наиболее распространенной причиной боли в животе является пища, которую мы употребляем. Раздражение пищевода (давящие боли) вызывает соленая, слишком горячая или холодная пища. Некоторые продукты (жирная, богатая холестерином пища) стимулируют образование или движение желчных камней, вызывая приступы желчных колик.
Не секрет, что многие люди имеют непереносимость к определенного рода продуктам, например, молоку, молочному сахару или лактозе. Употребление их в пищу приводит к спастическим болям в животе, вздутиям живота и поносам.
Ранние боли в животе характерны для язв верхних отделов желудка и возникают через полчаса-час после еды. Постепенно они усиливаются, поскольку в желудке нарастает концентрация соляной кислоты. С течением времени пища перемещается из желудка в двенадцатиперстную кишку, кислотность желудочного содержимого падает и через 1-2 часа боли в животе уменьшаются.
При язве желудка боль локализуется с левой стороны или по средней линии живота, в верхней его части. Если у пациента язва двенадцатиперстной кишки – боли возникают справа от срединной линии. Иногда боли могут быть загрудинными, или отдавать в спину. Характер болей может быть самым разнообразным. У трети больных боли в животе бывают очень сильными. У большей части они тупые, ноющи или же сверлящие, колющие, схваткообразные.
Характер боли в животе и связь с приемом еды:
- Поздние боли в животе возникают через 1,5-2 часа после еды. Они характерны так же для хронического панкреатита.
- Голодные боли в животе возникают через 5-6 часов после еды. Они уменьшаются или прекращаются после того, как пациент выпьет молоко, или поест.
- Ночные боли в животе аналогичны голодным болям, они возникают ночью. Ночные и голодные боли возникают при язвенном процессе в двенадцатиперстной кишке.
При каких заболеваниях возникает боль в животе после еды и почему болит живот после еды
:
- Язвенная болезнь желудка.
- Язвенная болезнь 12-перстной кишки.
- Воспаление слизистой оболочки желудка и непосредственно отходящей от него 12-перстной кишки называется гастродуоденитом. Это заболевание длительное. Оно, то обостряется, то затихает. Для него характерны периодические боли, различные по силе и продолжительности, которые локализуются «под ложечкой» и вокруг пупка. Боли в животе, как правило, возникают после еды. К ним присоединяется чувство распирания и тяжести в верхней части живота. Отрыжка кислым, реже тухлым.
- Пилороспазм – это спазм пилоруса или привратника, который находится при переходе желудка в двенадцатиперстную кишку. Это состояние чаще всего встречается у больных неврозами. После еды или через некоторое время после приема пищи возникает боль в животе в подложечной области и обильная рвота. При этом состоянии может возникать значительное похудание пациентов, так как пища просто не успевает усваиваться.
- Воспаление желчного пузыря и желчных путей: воспаление желчного пузыря (холецистит) или желчных путей (ангиохолит), а также нарушение их функции (дискинезии) часто вызывают боли в животе, больше в области правого подреберья. Боли в животе возникают после употребления жирной, сильно пережаренной пищи, жирных сладостей — халвы, шоколада, мороженого и т.п.
- Панкреатит. Постоянный и ведущий симптом — боли в животе после еды, чаще всего постоянные, тупые или режущие, по мере развития заболевания нарастают до сильных, приводя иногда к шоку, локализуются высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер.
- Для людей, страдающих синдромом раздраженного кишечника характерно появление боли в животе сразу после еды, что сопровождается вздутием живота, усилением перистальтики, урчанием, диареей или урежением стула. Боли стихают после дефекации и прохождения газов и, как правило, не беспокоят по ночам. Болевой синдром при синдроме раздраженного кишечника не сопровождается потерей массы тела, лихорадкой, анемией.
Помните, если у вас постоянно или периодически болит живот после еды
, безотлогательно, обращайтесь за
Боль в животе – одна из самых распространенных жалоб, с которой пациенты приходят на прием к участковому врачу. Болевой синдром может различаться по степени выраженности интенсивности проявления, а также иметь острое или хроническое течение. Хронические боли обычно более слабые по сравнению с острыми приступами, так как имеющиеся воспалительные процессы на данном этапе переходят в стадию затухания. Для диагностики причин патологического состояния имеет значение также время возникновения боли: она может появляться после физических нагрузок, полового контакта, поднятия тяжелых предметов или приема пищи.
Если у человека болит живот после еды, причины могут быть разными, но в большинстве случаев они связаны с нарушениями в функционировании пищеварительной системы. Точно определить причину появления болевого синдрома можно только после обращения к гастроэнтерологу, который назначит обследование и лабораторную диагностику, позволяющую выявить признаки воспалительного процесса и оценить состояние иммунной системы человека.
Пищевое отравление – самая распространенная причина внезапного болевого синдрома в эпигастрии, который возникает через 10-30 минут после приема пищи. Основным источником инфекции становятся продукты, содержащие большое количество протеина, который накапливается в мышечных тканях животных. Это все сорта мяса и рыбы, мясо птицы, яйца, молочная продукция. Заподозрить отравление у человека с сильными болями в животе можно, если он употреблял следующие группы продуктов:
- консервы, которые хранились в помятых и вздувшихся банках;
- продукты с истекшим сроком годности;
- пирожки, салаты и другие блюда, продающиеся на улице;
- копченая на углях рыба;
- молочные продукты с нехарактерным (очень кислым) запахом;
- мясо темного цвета с заветренными краями.
Боль при отравлении острая, сосредотачивается в центре и нижней части живота, после чего разливается по всей брюшной полости с преимущественной локализацией в эпигастрии и абдоминальном пространстве. Болезненные ощущения вызываются кишечными спазмами и могут принимать приступообразный характер. У больного поднимается температура (при сильном отравлении выше 39°), появляется лихорадка, озноб. В течение 30-40 минут после употребления некачественного продукта начинается неукротимая рвота, обычно многократная, не приносящая облегчения.
Характерным признаком при пищевых отравлениях является диарея. Стул при этом имеет зловонный запах и водянистую консистенцию с большим количеством пены. Окрас стула – желтый или светло-коричневый. Если в каловых массах появляется зелень, значит, в кишечнике начинает активно развиваться патогенная флора, и больному требуется срочная медицинская помощь.
Важно!
При любых отравлениях человеку необходима госпитализация в стационар. Сильное обезвоживание, которое наступает в результате обильной потери жидкости из-за частой рвоты и поноса, может привести к смерти человека. Чтобы этого избежать, необходимо давать больному теплое солевое питье (небольшими глотками). Можно использовать готовые лекарственные препараты, например, «
Регидрон
». До прибытия «скорой помощи» необходимо выполнить промывание желудка и дать человеку любые сорбирующие препараты («
Смекту
», «
Активированный уголь
», «
Полисорб
»).
По каким причинам возникает боль в желудке
Когда желудок начинает болеть во время приема пищи, то надо задуматься о том, что вы едите. Зачастую причиной является употребление острой, раздражающей пищи, алкогольных, газированных и энергетических напитков.
Недоедание или избыточное потребление пищи также сказываются на здоровье желудка. Нерациональные диеты негативно отражаются на всем организме, а их постоянное соблюдение и желание, во что бы то ни стало соответствовать вымышленному стандарту, могут привести не только к анорексии, но и гастриту, возможно, и язвенному процессу.
Переедание приводит к сильному растяжению желудка. Такое небрежное отношение к себе отражается не только на желудке, но и на других органах пищеварительной системы: поджелудочной железе, печени, желчном пузыре, которые работают в условиях повышенной нагрузки.
Стрессовые ситуации – немаловажный фактор в развитии функциональных гастралгий. Формирование функциональной диспепсии, как правило, происходит на фоне психоэмоциональных напряжений – психических травм.
Какие заболевания могут спровоцировать боль в желудке:
- гастриты;
- язвенные образования;
- гастроэнтерит;
- гастроэзофагеальнорефлюксная болезнь (ГЭРБ);
- грыжи пищевода;
- новообразования желудка.
Патологии других органов, которые могут проявляться иррадиирующей болью в область желудка:
- острый инфаркт миокарда задней и нижней стенки левого желудочка;
- болезни желчного пузыря: холециститы, желчекаменная болезнь;
- панкреатит – воспаление поджелудочной железы, особенно в области головки и части ее тела.
Нехватка пищеварительных ферментов
Лактазная недостаточность – это одна из форм ферментной энтеропатии, при которой в организме человека не вырабатывается достаточное количество лактазы. Лактаза – это вид белка, который необходим для переваривания и расщепления молочного сахара. Некоторые ошибочно называют патологию лактазной недостаточностью. Это неправильно, так как лактозой называется содержащийся в молоке сахар, а лактаза – это один из видов пищеварительных ферментов.
Недостаток лактазы обычно диагностируется в детском возрасте (у младенцев до 1 года). Патология имеет физиологический характер и проходит, когда возраст ребенка достигает 6-8 месяцев. Такие нарушения временные и связаны с незрелостью пищеварительной системы ребенка.
У взрослых лактазная недостаточность появляется примерно в 10-13 % случаев – здесь речь уже идет о врожденном нарушении, которое при отсутствии лечения может привести к синдрому мальабсорбции. Это патологическое состояние, при котором нарушается всасывание и усвоение важнейших элементов: витаминов, кислот, минеральных элементов, липидов, углеводов и протеина.
Типичным симптомом заболевания в любом возрасте является боль в животе, которая возникает после употребления коровьего молока и блюд с его добавлением. Болевой синдром может сопровождаться и другими признаками, среди которых:
- вздутие;
- отхождение большого количества газов без запаха и наступающее после этого облегчение;
- низкая масса тела;
- бледность кожи;
- признаки малокровия при исследовании крови (сниженный гемоглобин).
Важно!
Хроническая лактазная недостаточность при отсутствии лечения может привести к очень тяжелым последствиям: остеопорозу, анемии, атрофии мышечной ткани, нарушению зрительной функции, эндокринным болезням. У детей патология увеличивает риск развития рахита и отставания в умственном и физическом развитии, поэтому важно не игнорировать болезненные ощущения и вовремя начинать лечение, которое включает прием пищеварительных ферментов лактазы (препарат «
Лактазар
»).
Характер болевых ощущений
Основываясь на жалобах пациентов, медики выделяют несколько типов боли в животе, которая беспокоит человека после еды. Они таковы:
- Острая боль, возникающая при поражении организма пищевым отравлением. Случается и такое, что подобные ощущения проявляются в результате воздействия на человека тяжелых металлов или облучения. Такой тип боли может появиться и при запоре, чрезмерном употреблении пищи, сильном напряжении желудка, травмах пищевода или кишечника.
- Жгучая боль проявляется у человека, который неправильно питается, увлекается острой и жирной едой. Объясняется это тем, что подобная пища вырабатывает дополнительную кислоту, которая повреждает желудочные стенки. Стоит учесть тот факт, что именно такое питание может спровоцировать появление или обострение гастрита или язвы желудка и двенадцатиперстной кишки.
- Тянущие боли могут являться следствием аллергии на какой-либо продукт или результатом неправильного питания. Особенно часто такая проблема встречается у пациентов, которые увлекаются полуфабрикатами и хлебобулочными изделиями.
- Смешанная и блуждающая боль говорит о наличии у человека нескольких патологий одновременно.
Очень часто к болезненности в животе после еды могут присоединиться такие неприятные симптомы: тошнота, вздутие живота, запор, снижение аппетита, повышенное газообразование, понос, изжога или отрыжка.
Провоцируются эти симптомы следующими факторами:
- Употребление пищи перед сном.
- Неправильный рацион питания.
- Вредные привычки: курение табака и увлечение алкоголем.
- Поглощение чрезмерно сухой еды.
- Острые специи.
- Несоблюдение режима приема пищи.
- Быстрое поглощение продуктов питания (перекус на ходу).
- Переедание.
Специалисты настоятельно рекомендуют пить больше жидкости, которая поддерживает работу всех органов и выводит из организма вредные вещества.
Хроническое воспаление кишечника
Боль в животе, которая появляется спустя несколько часов после употребления пищи, может быть признаком хронического колита – патологии, при которой воспаляется сигмовидная кишка и другие отделы толстого кишечника. Болевой синдром может быть острым, режущим, тянущим. Схваткообразная боль при колите встречается не так часто, но иногда возможно и такое течение заболевания.
Отличительным признаком болезни является разлитая боль и болезненные ощущения в боковых отделах живота, которые появляются после употребления пищи с повышенным содержанием клетчатки, пурина и грубых растительных волокон. Сюда можно отнести все виды бобовых культур (чечевица, фасоль, горох), капусту, огурцы, хлеб добавлением отрубей, крупы, сырые яблоки. Вызывать патологическую симптоматику могут напитки с добавлением газа (шампанское, лимонады), молоко, шоколад и жареная пища.
Другими симптомами заболевания являются:
- ослабление боли после приема спазмолитических препаратов и опорожнения кишечника;
- затихание выраженных симптомов после принятия горячей ванны или использования сухого тепла в области живота;
- нестабильность стула;
- частые позывы к дефекации, при которых не происходит выделения каловых масс;
- слизь в кале.
Для симптоматического лечения колита используются средства, расслабляющие гладкую мускулатуру и устраняющие спазм. Это могут быть препараты дротаверина («Но-шпа
», «
Дротаверин
») или «
Папаверин
». Для купирования острых симптомов лучше совмещать системную терапию с использованием средств местного действия в форме ректальных свечей. Также больному назначается строгая диета, исключающая употребление продуктов, содержащих растительную клетчатку.
Обратите внимание!
Хронический колит при длительном отсутствии лечения может стать причиной астено-невротического синдрома, при котором появляются расстройства сна, повышенная раздражительность, тревожность. У некоторых пациентов могут развиваться фобии.
Когда появляется боль
Промежуток времени с момента приема пищи до начала боли играет важную роль, так как именно по этому фактору можно распознать, чем болеет человек. Когда боль начинается практически сразу, в момент трапезы, не исключены проблемы с пищеводом и проходимостью сфинктера.
Болевые ощущения могут проявляться через двадцать минут, через один, три часа, потому что в это время происходит переваривание продуктов, и только потом еда попадает в кишечник. Вот почему трапеза может провоцировать неприятные ощущения:
- повреждения слизистой;
- лактоза;
- жареные блюда;
- глютен;
- фруктоза из продуктов питания;
- острая еда;
- алкоголь.
При язвенной болезни, затрагивающей двенадцатиперстную кишку, боль появляется через два–три часа или в ночное время. Боль в течение первого часа после еды говорит о заболеваниях пищевода или желудка. Если дискомфорт начинается позже, значит, причины кроются в кишечнике.
Боль сразу после еды
Брюшная жаба – одна из разновидностей атеросклероза, при которой происходит сужение и деформация кровеносных сосудов, по которым кровь попадает в желудочно-кишечный тракт. Боль при данной патологии появляется через 20 минут после еды и имеет высокую интенсивность. Болезненные ощущения будут сильнее, если больной склонен к перееданию или отдает предпочтение жирной и жареной пище. Характер боли – давящий, распирающий. Локализуется болевой синдром в верхней подвздошной области с левой стороны с переходом на правое подреберье.
Данная разновидность атеросклероза имеет определенные признаки, позволяющие отличить ее от других заболеваний пищеварительной системы. К ним относятся:
- купирование боли после приема «Нитроглицерина»;
- недолгая продолжительность приступа (в редких случаях боль может продолжаться до 2-3 часов);
- появление капелек пота на лбу;
- страх смерти;
- учащенный пульс.
Специфического лечения данной патологии нет – терапия направлена на комплексное лечение сосудов и профилактику тромбоэмболии. На запущенных этапах пациенту может быть показано только оперативное лечение, так как консервативные методы не дадут положительного результата.
Важно!
Брюшная жаба – опасная патология, которая может стать причиной смертельно опасных заболеваний, например, кишечной непроходимости. Еще одно возможное осложнение при длительном отсутствии лечения – желудочное кровотечение.
Пища, как причина болей в животе
Первым делом появление боли после трапезы следует связать с продуктами питания. Их качество напрямую влияет на работу органов. Несвежая или неправильно приготовленная пища может привести к дискомфорту и болям.
Слишком жирные и острые блюда, преобладающие на столах в праздничные дни, являются главной причиной болезненных ощущений у людей. Они вызывают воспаление органов пищеварения. В сочетании с алкогольной продукцией такая пища способна спровоцировать обострение панкреатита. При имеющихся хронических патологиях пищеварительного тракта любое нарушение диеты способно вызвать сильные боли. Таким пациентам важно всегда соблюдать рекомендации по питанию, чтобы быстрее справиться с болезнью и избежать неприятных ощущений.
Боль после ужина
Боли после еды также могут быть признаками желчнокаменной болезни или холецистита – воспаления желчного пузыря. При данной болезни болевые ощущения возникают преимущественно через 3-4 часа после ужина и усиливаются во время ночного сна. При остром течении воспалительного процесса боль будет сопровождаться тошнотой, обильной рвотой с неприятным запахом, высокой температурой, побледнением кожи и слизистых оболочек.
Болевой синдром при холецистите имеет строгую локализацию: в области правого подреберья с переходом на ключицу и лопатку с правой стороны. Патологические проявления усиливаются после употребления жирных блюд, острых приправ, копченостей и маринованных продуктов.
При остром воспалении больной обязательно госпитализируется в стационар. В большинстве случаев купировать приступ и добиться положительной динамики удается при проведении консервативной терапии. Если улучшений в состоянии больного нет, или УЗИ показало наличие камней в желчном пузыре, пациенту назначается холецистэктомия – хирургическое удаление желчного пузыря.
Синдром раздражённого кишечника (СРК)
Боль – неотъемлемый признак синдрома раздражённого кишечника. Кроме неё, человека обычно мучит вздутие, повышенное газообразование, отрыжка и чередование диареи с запором. Если эти симптомы вам хорошо знакомы, придётся идти к доктору. Обычно лечебная терапия СРК сводится к следующим пунктам:
- Правильное частое питание небольшими порциями;
- Отказ от алкоголя и курения;
- Снижения уровня стресса;
- Приём симптоматических препаратов для быстрого устранения неприятных ощущений (спазмолитики, противодиарейные, слабительные);
- Приём гастроэнтеропротекторов для восстановления слизистой оболочки и полного устранения симптомов.
Другие причины
Вызывать болевые ощущения в животе, которые появляются или усиливаются после приема пищи, могут и другие патологии желудочно-кишечного тракта, например:
- гастрит;
- панкреатит;
- дуоденит;
- язвенная болезнь желудка и кишечника.
Если человек мало двигается, употребляет большое количество вредных продуктов, склонен к перееданию и испытывает постоянные эмоциональные нагрузки (или находится в состоянии хронического стресса), боль после еды может быть связана с синдромом раздраженного кишечника. Механизм появления данной патологии до конца не изучен, но врачи называют рад причин, способствующих возникновению патологического состояния. К ним относятся:
- кишечный дисбактериоз;
- погрешности в питании;
- болезни эндокринной системы;
- заболевания мочеполовой сферы.
Обратите внимание!
Симптомы при синдроме раздраженного кишечника начинают затихать во второй половине дня и к вечеру исчезают совсем. Боль беспокоит человека преимущественно после завтрака, к обеду ее интенсивность начинает снижаться. Возрастная группа, в которой чаще всего диагностируется данная патология, включает больных в возрасте от 28 до 40 лет.
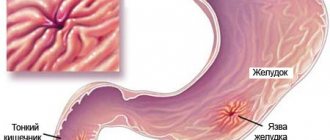
Язва желудка
Развитие язвы желудка становится причиной появления болезненности в районе живота после приема пищи. Болезненность проявляется в течение первых 60 минут. Вначале боль дает о себе знать со слабой силой, но по мере того, как желудок переваривает пищу, она усиливается, иногда становится невыносимой. Причиной этому является усиленная выработка необходимой для пищеварения соляной кислоты и наличие повреждений слизистой оболочки желудка. После переваривания пищи и ее попадания в двенадцатиперстную кишку, болезненность стихает, но она вернется после приема пищи.
При наличии язвы желудка боли локализуются в центральном районе брюшной полости или с левой его стороны. Если поражена его слизистая оболочка, то боль будет находиться справа. При запущенном заболевании болезненность способна появиться в спине, а вот ее характер становится самым разным. Боли бывают:
- острыми;
- тянущими;
- схваткообразными;
- ноющими.
Связь болей после еды с локализацией и другими признаками
Чтобы врач смог определить причину болевого синдрома, возникающего после еды, необходимо указать точную локализацию неприятных ощущений. Это поможет составить точную клиническую картину и поставить предварительный диагноз, а также назначить необходимые обследования и анализы.
| Локализация боли | Характеристики боли | Возможные заболевания |
| Эпигастральная область и передняя часть левого подреберья | Разлитое течение или строгая локализация болевых ощущений при наличии язвенных дефектов слизистой пищеварительного тракта | Гастрит, дуоденит, язвенная болезнь |
| Правое подреберье (возможен переход на лопатку и ключицу) | Острая интенсивная боль, возможно приступообразное течение | Желчнокаменная болезнь, холецистит |
| Верхняя половина живота | Болевой синдром часто принимает опоясывающий характер | Панкреатит |
| Зона вокруг пупка | Тупая, колющая, режущая боль, кишечные спазмы | Заболевания кишечника |
Видео — Разъяснение невролога о брюшных болях
Чтобы установить точный диагноз одного осмотра и пальпации живота будет недостаточно. В обязательном порядке пациенту будут назначены лабораторные исследования биохимических показателей крови и мочи, УЗИ органов брюшной полости, ФГДС, рентгенография брюшины. При наличии показаний врач может отправить больного на колоноскопию кишечника – осмотр кишечника при помощи специального зонда с оптическим устройством на конце.
Боль в животе после еды – клинический симптом, типичный для многих патологий желудочно-кишечного тракта. Некоторые совершают большую ошибку, когда начинают лечиться самостоятельно по советам знакомых. Важно понимать, что причин, которые могут спровоцировать патологию, очень много. Каждая из них имеет свои особенности и подход к лечению.
Некоторые препараты, которые используются для терапии гастрита и дуоденита могут навредить при атеросклеротическом поражении сосудов брюшной полости и пищеварительного тракта, поэтому перед приемом любых лекарств необходимо пройти обследование и убедиться, что диагноз определен верно. Если этого не сделать, существует высокая вероятность тяжелых последствий и осложнений, поэтому начинать лечение любой боли нужно с похода к профильному специалисту.
Панкреатит
Это заболевание обусловлено воспалительным процессом поджелудочной железы. Основными признаками развития являются сильные боли в брюшной полости, появляющиеся спустя немного времени после приема пищи. Боль способна локализоваться в правом подреберье, а в очень тяжелых случаях болезненность становится опоясывающей.
Это очень серьезное заболевание, не терпящее самолечения и промедления в лечении, итогом этого может стать летальный исход. Именно поэтому при первых признаках панкреатита необходимо срочно обратиться к врачу.
Диагностика болевых ощущений
Современные диагностические мероприятия находятся на высшем уровне, что дает возможность распознавать различные заболевания на ранних сроках их появления.
Причины боли в желудке после еды можно выявить с помощью следующих вариантов обследования организма:
- Опрос пациента с целью уточнения характера боли после еды, ее локализации и образа жизни человека.
- Проведение пальпации, в ходе которой врач пытается прощупать проблемное место и определить реакцию человека на прикосновения. Именно эта процедура может помочь выявить холецистит и панкреатит.
- Исследование желудка с помощью фонендоскопа. Всем людям известна такая процедура, как ФГДС. Она является одной из самых важных и эффективных при диагностировании проблем с желудочно-кишечным трактом. Именно эндоскопия дает возможность увидеть слизистую оболочку желудка, обнаружить язву, опухоль или воспаленный участок.
- Ультразвуковая диагностика внутренних органов, расположенных в брюшной полости.
- Рентгенологическое исследование с использованием контрастного вещества.
- Взятие анализа на наличие в организме бактерии хеликобактер.
Диагностика значительно затрудняется тогда, когда боль не проходит, а обследование желудка патологии не выявило. Здесь медики должны назначить анализы крови, мочи, взять печеночные пробы, анализ кала.
Кроме того, рекомендуется сделать рентген грудной клетки, электрокардиограмму и Эхо-КГ.
После всех этих обследований врач сможет выставить окончательный диагноз, поняв причины образования патологии.