Подверженность детей заболеванию
Засорение у малыша младше 2 лет чаще всего является следствием инфекционных заболеваний, нарушений в работе пищеварительной системы и проблем с кровоснабжением. Иногда симптомы заболевания появляются как осложнение желудочного гриппа, который может привести к воспалительному поражению слизистой органа.
Выявить засорение у ребенка раннего возраста может быть весьма сложно, поскольку малыш не в состоянии описать имеющиеся симптомы. Для этого нужно провести пальпацию живота и выявить болезненные участки. Затем врач делает прослушивание данных мест с помощью стетоскопа.
Чтобы диагностировать это нарушение у ребенка, нужно сделать рентгенографию брюшной полости с применением контрастного вещества. Благодаря этому можно увидеть уровень проходимости органа и выявить желчные камни в протоке.
Какие бывают виды кишечной непроходимости?
Существуют разные классификации кишечной непроходимости:
| В зависимости от причины | Механическая — подразделяется на три типа:
Динамическая кишечная непроходимость возникает в результате стойкого спазма или пареза (расслабления) стенки кишки. |
| В зависимости от уровня |
|
| В зависимости от скорости возникновения |
|
| В зависимости от степени нарушения проходимости кишечника |
|
По статистике, если не оказана своевременная медицинская помощь, при острой кишечной непроходимости до 90% больных погибают в течение 4–6 часов. Поэтому для пациента важно знать первые симптомы этого состояния и при их возникновении сразу же обращаться к врачу.
Признаки проблемы
Симптомы засорения желудка не имеют специфичного характера и могут относиться к различным патологиям пищеварительной системы – к примеру, острой форме гастрита. Потому поставить диагноз поможет исключительно проведение инструментальной диагностики.
К основным признакам заболевания относят следующее:
- Рвота с желчными примесями. Она является следствием того, что организм старается любыми способами вывести пищу.
- Симптомы обезвоживания. Данное состояние является следствием частой рвоты.
- Быстрое появление ощущения слабости или усталости.
- Тошнота.
- Метеоризм.
- Выраженный болевой синдром, имеющий приступообразный характер.
- Диарея. Данный симптом распространен при наличии не слишком серьезных повреждений. При выраженных поражениях наоборот, появляется запор.
- Кровянистые примеси в каловых массах.
- Повышение температуры.
- Потеря аппетита.
При появлении крови в рвотных массах или кале можно говорить о начале внутреннего кровотечения. При таких симптомах нужно срочно обратиться к врачу.
При засорении желудка рекомендуется рентген с контрастом.
Симптоматика заболевания
В настоящее время все больше людей сталкивается с различными нарушениями в работе органов пищеварительной системы. К этому приводят нарушения в режиме питания, стрессовые ситуации, вредные привычки. Одной из опасных проблем является засорение желудка. Если вовремя не обратиться к специалисту, есть риск развития опасных осложнений.
Симптомы засорения желудка зависят от нескольких факторов в виде:
- причины патологического процесса;
- степени поражения организма инфекцией;
- наличия или отсутствия новообразований злокачественного характера;
- места локализации пораженной части;
- индивидуальных особенностей организма.
Несмотря на разные причины, способные вызвать непроходимость желудка, признаки патологии похожи:
- постоянная тяжесть в верхней части живота, сопровождаемая отрыжкой;
- частая рвота непереваренной пищей;
- больной теряет в весе.
Атрезия
Для атрезии характерно полное отсутствие продвижения пищи из желудка. У новорождённых непроходимость характеризуется:
- повторяющейся рвотой с отсутствием при этом признаков желчи в рвотных массах;
- быстрым обезвоживанием;
- постепенным уменьшением мекония (фекалии новорождённого) до полного отсутствия стула.
Диагностика патологии желудка
Для уточнения диагноза при желудочной непроходимости используют несколько методов.
Начинают как обычно с беседы, визуального осмотра, затем прощупывания (пальпации) и прослушивания живота.
Назначают лабораторные обследования крови, мочи, желудочного содержимого и каловых масс.
Для полноты обследования необходимы:
- УЗИ органов брюшной полости – даёт возможность оценить размеры увеличенного желудка.
- Более полную картину дают рентгеноскопия и рентгенография с контрастным веществом. Метод позволяет определить размеры желудка, имеется ли сужение канала, за какое время происходит эвакуация пищевой массы из органа.
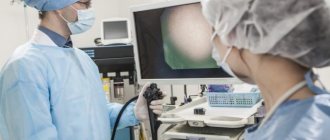
- Эзофагогастроскопия – при помощи зонда и миниатюрной видеокамеры осматривается внутреннее состояние стенок желудка, можно определить размеры и наличие деформаций органа. Также при подозрении на опухоль есть возможность взять ткань на гистологический анализ.
- Электрогастроэнтерография – даёт представление о моторной функции желудка, его электрической активности.
На основании полученных результатов обследования врач определяет диагноз и назначает лечение.
Как лечить
Лечение засорения может осуществляться как хирургическим методом при тяжелой форме, так и консервативным способом в больнице, однако в домашних условиях при острых симптомах можно провести такие мероприятия:
- промыть желудок, вызвав рвоту при помощи воды или употребления касторки;
- принимать Регидрон по 1 чайной ложке каждые 10 минут в течение нескольких часов;
- выпить Мезим форте, Фестал или другие ферментные препараты в количестве 2 таблеток для взрослого и 1 – для ребенка;
- пить минеральную воду комнатной температуры небольшими глотками, но часто;
- ограничить употребления жирных, жареных и других блюд, которые требуют значительного времени и ресурсов для переваривания;
- в качестве народных рецептов можно применять отвар аптечной ромашки или шалфея для снятия острых воспалительных процессов.
Лечение консервативным методом с госпитализацией предполагает проведение клизм и промывание желудка, а также назначение специальных капельниц для восстановления водно-электролитного баланса, если в этом есть необходимость.
В отдельных случаях для сбалансирования количества жидкости в организме устанавливается катетер.
Если необходимый эффект не достигается, то проводится лечение операционным методом.
При помощи эндоскопа откачивается лишняя жидкость из желудка, затем, если начался некроз тканей, врач удаляет омертвевший участок желудка.
После проведения операции устраняются симптомы обезвоживания и восстанавливается водно-электролитный баланс.
К сожалению, не существует таких лекарств, которые смогли бы самостоятельно удалить засорение, поэтому медикаментозные препараты в основном назначаются после операции для улучшения общего самочувствия больного.
В общем случае прописываются антибиотики для остановки инфекции, обезболивающие средства при сильной боли и антирвотные препараты.
Перед принятием любых медикаментов самостоятельно проконсультируйтесь с врачом.
Лечение патологии может осуществляться такими методами:
- Консервативная терапия – в этом случае назначают клизмы и промывания желудка. Также врач может выписать капельницы с применением специального раствора. Это помогает восстановить нормальный баланс электролитов. В некоторых случаях показана катетеризация, которая поможет определить баланс жидкости.
- Хирургическое вмешательство – при его проведении гибкой трубкой выводят из желудка лишнюю жидкость, после чего в случае необходимо удаляют ткани, которые подверглись некрозу. Затем здоровые фрагменты органа соединяют. На протяжении 6-8 часов после операции следует устранить обезвоживание и приступить к восстановлению водно-электролитного баланса.
Консервативная терапия показана в случае не очень серьезных повреждений. При этом оперативное вмешательство требуется на тяжелых стадиях недуга.
При появлении симптомов засорения врачи советуют придерживаться таких рекомендаций:
- любым доступным способом промыть желудок;
- принимать регидрон каждые 5-10 минут – делать это нужно 2-3 часа;
- принять мезим, фестал или другой ферментный препарат;
- небольшими глотками пить теплую воду;
- убрать из меню трудноперевариваемые продукты;
- выпить отвар ромашки, чтобы остановить воспалительный процесс.
При малейшем подозрении на непроходимость желудка нужно срочно обращаться за врачебной помощью. Больного помещают в стационар, где после проведенного обследования назначается соответствующая терапия, чаще всего это срочная операция.
- Лечение непроходимости желудка консервативным способом не практикуется, за исключением незначительного засорения.
- Под контролем врача, с применением инструментальных методов диагностики, в условиях стационара, может быть проведено промывание желудка.
- Но чаще всё-таки операция.
Первая доврачебная помощь на дому не рекомендуется, даже если развитие симптомов происходит медленно. Тем более опасно самостоятельное применение симптоматических лекарственных средств.
Симптомы и лечение непроходимости желудка
Непроходимость желудка – синдром, который характеризуется полным либо частичным нарушением продвижения пищевых продуктов и всего содержимого по пищеварительному тракту.
Переваренное вещество просто не может попасть в кишечник, задерживается в организме, вызывая тем самым болезненные ощущения.
По характеру развития выделяют механическую и динамическую непроходимость, которая обусловлена 2 факторами:
- механическое препятствие внутри органа;
- нарушение двигательной функции органа.
Различают также острую и хроническую форму непроходимости.
Причины развития
К основным причинам развития непроходимости из желудка в кишечник относят:
- инфекционные/воспалительные процессы в кишечнике/желудке;
- новообразования, развивающиеся при раке органов ЖКТ, независимо от их природы и характера онкологического заболевания;
- сужение выходного отдела внутреннего органа. Чаще всего, подобное состояние провоцируется язвой кишечника;
- употребление в пищу несъедобных, твердых, больших по размеру предметов, которые не могут быть переварены и усвоены организмом;
- атрезия кишечника (состояние, при котором зарастают либо отсутствуют с рождения естественные каналы и отверстия в организме);
- копростаз (закупорка грыжи, закрытие кишечной петли каловыми массами);
- инвагинация (заболевание, при котором одна часть кишечника внедряется в просвет другой);
- туберкулез ЖКТ;
- образование спаек;
- дивертикул пищевода;
- нарушения нормального кровообращения в организме (возникает при выхождении органов/грыжеобразовании);
- наличие инородных тел в желудке/кишечнике;
- формирование свищей (фистул).
Симптомы
Симптомы заболевания являются неоднозначными и зависят от следующих факторов:
- природа заболевания;
- степень поражения организма инфекцией;
- локализация пораженного органа;
- индивидуальные показатели пациента;
- наличие рака, онкологических патологий.
Основные симптомы проявляются так:
- тошнота/рвота (при заболевании раком рвотные массы содержат кровяные сгустки, большое количество слизистого вещества, издают тухлый запах);
- неприятный запах из ротовой полости во время отрыжки;
- резкое снижение массы тела;
- постоянное чувство перенасыщения;
- дискомфорт, болезненные ощущения в области кишечника;
- интенсивные спазматические боли в животе;
- задержка стула и газов;
- интоксикация;
- ассиметричное вздутие живота;
- расслабление сфинктера заднего прохода;
- резкие неконтролируемые напряжения брюшной стенки;
- скопления газа в толстой кишке;
- кровянистые каловые выделения;
- шум плеска над кишечником.
Стеноз привратника
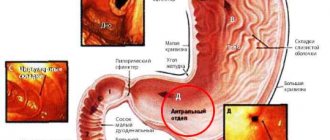
Стенозом привратника называют непроходимость определенного отдела желудка (пилорического), которая возникает в качества осложнения язвенной болезни желудка.
Происходит рубцевание язвы, внутренний орган деформируется, полость желудка сужается (специальный канал, по которому, при помощи диагностики, определяется уровень непроходимости). Просвет желудка закрывается мембранной тканью.
Данная ткань имеет неравномерную структуру, укрыта небольшими отверстиями разного размера (просветы могут составлять более половины размера мембраны).
Мембрана, расположенная в канале привратника, состоит из тонкой слизистой оболочки, подслизистого покрытия, фрагментов мышечной ткани. При отсутствии должного лечения мембрана увеличивается в размерах (происходит утолщение стенки) и становится идентичной тканям, составляющим стенки желудка.
Симптомы стеноза привратника не отличаются от симптомов язвы. Боль не влияет на общее состояние пациента, имеет спазматический характер и небольшую интенсивность.
Редкие приступы тошноты либо рвоты списываются на употребление некачественной пищи либо переедание. Следует обратить внимание на состав и запах рвотной массы.
Она имеет специфический кислотный привкус и большие слизистые выделения.
Нормализация проходимости при стенозе привратника происходит при помощи зондирования, откачивания из внутреннего органа содержимого, которое подверглось окислению. Пациенту назначают систематические промывания желудка. После проведения подобных манипуляций состояние пациента улучшается. При отсутствии медицинских манипуляций происходит следующее:
- увеличение воспаления;
- снижение тонуса в мышечных тканях внутренних органов;
- резкая потеря веса;
- растяжение нормальных размеров желудка;
- проявление обильной рвоты;
- развитие атонии;
- обезвоживание;
- общее истощение организма;
- нарушение обмена веществ;
- запоры.
Классификация
Классификация по функциональным признакам:
- Динамическая непроходимость. Нарушение двигательной функции кишечника, которое не спровоцировано механическим воздействием. Причины: снижение мышечного тонуса/резкое повышение мышечного тонуса.
- Механическая непроходимость. Нарушение продвижения пищевой массы причиной которого являются: заворот, ущемление органа, механическое препятствие (желчные камни, свищи, кал, гельминты, инородные тела), опухоль, киста.
- Смешанный тип. Характеризуется инвагинацией и формированием спаек.
Первая помощь
На первичных стадиях развития болезни потребность в доврачебной помощи отсутствует, поскольку нет выраженной симптоматики. Единственная форма помощи – оказание содействия во время рвоты.
Проследите за соблюдением санитарно-гигиенических норм.
После того, как пациент приведен в адекватное состояние, а рвота прекратилась, следует направить человек на стационарное лечение в ближайший медицинский центр.
Лечение
После точного диагностирования заболеваний, пациента экстренно госпитализируют в хирургический стационар. Предполагается незамедлительное проведение операции (как уже оговаривалось, с каждый часом организм подвергается более интенсивному патогенному воздействию). Прежде чем приступить к оперативному вмешательству, пациент проходит специальную подготовку, которая занимает до 4-х часов.
Если диагноз не установлен, либо не установлен окончательно, лечение заключается в консервативных (медикаментозных) методах и дополнительной диагностике состояния пациента.
Консервативная терапия
Техника постановки клизмы.
Консервативное лечение направлено на:
- оказание обезболивающего эффекта;
- нормализацию процессов саморегуляции организмов;
- дополнительную защиту от рака пораженных органов;
- освобождение пищеварительного тракта от остатков застойного вещества (непереваренной пищи).
Лечение заключается в приеме предписанных лечащим врачом медикаментов, соблюдении строгой диеты, нормализации физической активности. Дополнительным методом очищения организма являются клизмы. После консервативного лечения состояние пациента должно улучшиться, а симптомы притупиться либо исчезнуть:
- исчезнет боль в животе;
- прекратится ощущение тошноты/рвота;
- нормализуется отхождения каловых масс и газов;
- исчезнет вздутия живота;
- выведение из организма застойное вещество;
- нормализуется функциональности желудочно-кишечного тракта.
После правильной консервативной терапии пациенту не потребуется операция.
Оперативное вмешательство
Операция показана только в тех случаях, когда консервативное лечение не дало никаких результатов.
Дополнительный фактор, который влияет на временные рамки проведения операции – текущее состояние пациента (симптомы болезни, состояние пациента, которое может угрожать жизни).
В некоторых случаях нет времени на проведение терапевтических мер, поскольку это грозит летальным исходом пациента.
Диета
Пациентам с непроходимостью желудка следует придерживаться специальной диеты для скорейшей нормализации состояния организма, избежания рецидивов болезни. Человеку следует изменить собственный рацион питания и перейти на здоровую пищу:
- Организовать дробное питание небольшими порциями через каждые 2-3 часа. В среднем, получается 5-6 приемов еды в день.
- Отказ от употребления жирной, углеводной, копченой, приправленной, маринованной пищи. Рекомендуется употреблять еду, которая прошла минимальную термическую обработку.
- Употребление витаминных комплексов/биологических добавок.
- Повысить уровень потребление фруктов и овощей.
- Повысить уровень потребление белка.
Возможные осложнения/последствия
Плохая проходимость чревата следующим:
- летальный исход;
- шоковое состояние больного (требует принятия дополнительных медицинских мер);
- формирование паралитической непроходимости;
- выраженный болевой синдром;
- развитие дополнительных заболеваний онкологического, инфекционного характера;
- ограничения передвижения;
- ухудшение состояния организма;
- разрушение внутренней микрофлоры, угнетение защитной функции иммунитета, его ослабление.
Прогноз
Разрушение микрофлоры человека последствие непроходимости желудка.
Специалисты заявляют, что вероятность летального исхода от данного заболевания составляет 25 %.
При этом, каждый час промедление оказывает пагубное влияние на организм. При наличии непроходимости возможен ее переход в паралитическую непроходимость, высока опасность шокового состояния.
Врачи составляют прогноз, опираясь на следующие факторы:
- возраст;
- гендер;
- сроки операции, степень поражения организма;
- вид непроходимости;
- наличие/отсутствие шокового состояния. Учитываются меры для снятия шокового состояния;
- наличие/отсутствие обезболивания;
- общие показатели организма (температура, давление, уровень воды, уровень потребления и переваривания белков/жиров/углеводов/полезных микроэлементов);
- наличие/отсутствие рака, онкологических новообразований.
В зависимости от приведенных выше факторов и зависит постановка прогноза. Случаи летального исхода распространены, но при своевременном обращении к специалисту и выполнении врачебных предписаний операция пройдет успешно.
Профилактические меры
Для профилактики плохой проходимости следуют выполнять следующее:
- излечить первопричину. которая вызвала непроходимость;
- своевременно лечить заболевания ЖКТ;
- проходить плановую диагностику у лечащего доктора;
- нормализовать физическую активность. Рекомендуется выполнять лечебную физкультуру, обратить внимание на занятия в бассейне, проводить больше времени на свежем воздухе;
- сменить рацион питания. Плохая (жирная, углеводная, твердая) пища должна быть исключена из рациона. Рекомендуется употреблять больше белковых продуктов. Внедрить в питание большое количество фруктов и овощей. Допускается прием витаминных комплексов и биологически активных добавок;
- контролировать развитие глистов. Следует проводить профилактику паразитов два раза в пол года;
- регулярно сдавать анализы на наличие рака, онкологических заболеваний;
- в случае необходимости, принимать медикаментозные веществ, предписанные лечащим доктором;
- отказаться от самолечения.
Источник: https://TvoyZheludok.ru/bolezni/neprohodimost-zheludka.html
Возможные осложнения
Последствия, которые могут развиться по причине засорения желудка, обычно зависят от причины появления данной патологии и локализации опухоли. Если пища застаивается в пилорическом отделе, пациент страдает от постоянной рвоты. Однако данная форма болезни встречается очень редко.
Если патологический процесс затронул дистальный отдел, есть риск накопления пищи на протяжении недели и более. В такой ситуации у человека появляются серьезные нарушения стула.
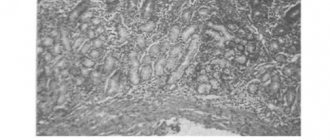
На фото видно засорение в районе толстой кишки.
При локализации патологии за пределами желудка происходит забрасывание кишечного сока в данный орган. Это вещество раздражает слизистые оболочки, что может стать причиной перфорации стенки или развития язвенной болезни.
При наличии врожденной желудочной непроходимости самым распространенным осложнением является аспирационная пневмония. Постоянные приступы рвоты приводят к нарушению водно-электролитного обмена. Как следствие, рвотные массы попадают в органы дыхания или провоцируют перфорацию желудка.
Засорение желудка считается достаточно опасной патологией, которая при появлении осложнений может привести к развитию серьезных осложнений, включая и летальный исход. Чтобы этого не произошло, при первых же признаках патологии следует обратиться к врачу.
- Вы устали от болей в животе, тошноты и рвоты…
- И эта постоянная изжога…
- Не говоря уже о расстройствах стула, чередующихся запорами…
- О хорошем настроении от всего этого и вспоминать тошно…
Поэтому если вас мучает язва или гастрит рекомендуем вам прочитать блог Сергея Коротова, главы Института заболеваний ЖКТ.
Отказ от госпитализации при непроходимости желудка может иметь серьёзные последствия:
- внезапное ухудшение общего состояния здоровья;
- болевой шок;
- стать толчком для развития онкологических или инфекционных заболеваний органов ЖКТ;
- привести к необратимым процессам в желудке и невозможности восстановления его функции;
- даже к летальному исходу.
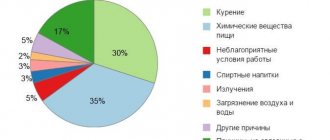
Причины
Засорение желудка возникает в связи с нарушением работы желудка.
Можно выделить несколько факторов, провоцирующих развитие болезни:
- в желудке образуются опухолевые образования;
- болезнь развивается из-за того, что опухоль затрудняет перемещение пищи;
- причиной повреждения слизистых может быть лучевая терапия;
- на стенках желудка можно увидеть спайки;
- рубцовые изменения происходят после оперативного вмешательства;
- воспалительные процессы сопровождаются уменьшением диаметра привратника желудка;
- засорение желудка может быть связано с желчнокаменной болезнью;
- существуют сложные формы запора, которые развиваются из-за болезни Паркинсона;
- у многих больных патология является врожденной;
- прием лекарственных препаратов, нарушающих моторику, влияет на продвижение пищи по желудку;
- засорение желудка может быть связано с употреблением некачественных продуктов; любопытные дети могут случайно проглотить несъедобный предмет;
- атрезия желудка приводит к заращиванию каналов, которые затрудняют свободное перемещение пищи;
- при гипертрофии желудочной стенки пациент страдает от постоянных приступов рвоты.