Основные симптомы:
- Боль в левом подреберье
- Непереваренная пища в стуле
- Опоясывающая боль
- Потеря аппетита
- Потеря веса
- Рвота
- Тяжесть в желудке
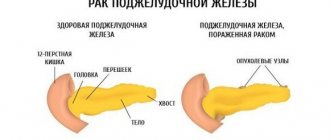
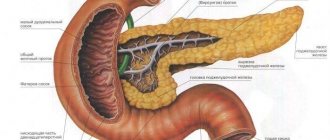
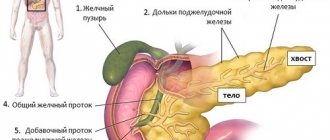
Фиброз (склероз) поджелудочной железы – сложный процесс, для которого характерно замещение полноценных и функциональных клеток этого органа соединительной тканью. Сама железа состоит из двух видов тканей, которые по типу являются разными – это паренхима и строма. Строма – это своего рода каркас данного органа, а паренхима образована, они вырабатывают гормоны и панкреатический сок. Если на железу длительное время оказывают влияние неблагоприятные факторы, то это приведёт к необратимой гибели её клеток.
- Причины
- Симптоматика
- Диагностика
- Лечение
Поражённые клетки постепенно сменяются на соединительную ткань. Если железистая ткань органа сменяется на рубцовую, то происходит развитие фиброза. Если же клетки сменяет жировая ткань, то данный патологический процесс в медицине именуют липоматоз.
Часто развивается состояние, когда поражённые участки паренхимы поджелудочной железы одновременно замещаются и рубцовой, и жировой тканью. В данной ситуации развивается липофиброз. Его возникновение более характерно для пациентов, страдающих сахарным диабетом. Это обусловлено тем, что развитие липофиброза приводит к нарушению метаболизма.
Фиброз является опасным состоянием, так как его прогрессирование приводит к нарушению функционирования органа. Дело в том, что соединительная ткань не имеет возможности вырабатывать ни гормоны, ни ферменты. К тому же и фиброз, и липоматоз — это процессы, которые обратить невозможно. Если они имеют место быть, то поражённую железистую ткань нет никакой возможности восстановить. В некоторых случаях соединительная ткань может разрастаться стремительно, что приводит к образованию опухоли.
Этиология
Формирование фиброзных изменений поджелудочной железы обуславливается влиянием следующих предрасполагающих факторов:
- воспаление этого органа, которое может протекать как в острой, так и в хронической форме. Наиболее часто именно хронический панкреатит приводит к развитию такой болезни;
- нарушение функционирования желчных протоков;
- протекание заболеваний инфекционного характера;
- злоупотребление спиртными напитками или табакокурением;
- нерациональное питание, т. е. преобладание в рационе жирных, пересоленных и острых блюд, копчёностей и сладостей, а также газированных напитков;
- бесконтрольный и длительный приём медикаментов;
- тяжёлое отравление организма химикатами и токсинами;
- муковисцидоз или генетическая предрасположенность к развитию подобного заболевания. Именно такая наследственная патология вызывает развитие фиброза у детей;
- продолжительное влияние стрессовых ситуаций;
- синдром гиперфункции щитовидной железы;
- наличие у человека системной склеродермии или эпидемического паротита;
- нарушение нормального кровоснабжения поджелудочной железы;
- внутренние или открытые травмы этого органа;
- сахарный диабет;
- недостаток в организме витаминов;
- отравление пищевыми продуктами;
- аутоиммунные процессы.
Основную группу риска составляют представители обоих полов старше шестидесятилетнего возраста.
Муковисцидоз – возможная причина фиброза поджелудочной железы
Классификация
В гастроэнтерологии принято выделять две формы фиброза поджелудочной железы:
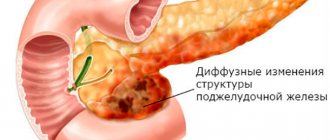
- диффузную – при этом происходит равномерное замещение тканей этого органа соединительной тканью;
- очаговую – отличается тем, что для такой разновидности характерно частичное замещение ПЖ фиброзной тканью, во время диагностики видны участки изменений.
Протекание фиброза заключается в том, что здоровые клетки этого органа сменяются соединительной тканью, при этом нередко происходит рубцевание. В случаях, когда нормальные клетки поджелудочной железы сменяются жировой тканью, то такой процесс называется липоматозом.
Довольно часто развивается такое состояние, во время которого здоровые клетки замещаются одновременно рубцовой и жировой тканью – в медицине подобное состояние получило название липофиброз поджелудочной железы.
Симптоматика
Клинические проявления подобного заболевания имеют большое количество признаков, которые во многом зависят от того, какой этиологический фактор послужил его источником.
В случаях обострения панкреатита симптомы будут следующими:
- появление болевых ощущений в зоне под левыми рёбрами. Характер болезненности может варьировать от резких и острых до постоянных и ноющих;
- тошнота, которая сопровождается рвотой. Рвотные позывы зачастую возникают после употребления в пищу жирных блюд;
- нарушение стула – каловые массы имеют жидкую консистенцию. Кроме этого, в них отчётливо видны частички непереваренной пищи. Некоторые пациенты жалуются на запоры;
- дискомфорт и тяжесть в желудке;
- снижение или полное отсутствие аппетита;
- повышенное газообразование;
- увеличение размеров живота;
- истощение.
Если фиброз поджелудочной железы протекает в тяжёлой форме, то в клинической картине будет наблюдаться:
- ярко выраженный болевой синдром, который будет проявляться в режущих болях. Такое проявление будет возникать в независимости от того, что кушает человек;
- опоясывающие болевые ощущения, возникающие на голодный желудок, а также через тридцать минут или четыре часа после трапезы;
- постоянная тяжесть в желудке;
- сильная отрыжка с неприятным кислым запахом недавно съеденной пищи;
- тошнота с частыми рвотными позывами;
- отвращение к пище;
- возрастание температуры тела;
- вздутие живота и метеоризм;
- значительное снижение массы тела;
- частые позывы к опорожнению – кал жидкий с примесями непереваренных частиц пищи.
В случаях протекания очаговой формы фиброзных изменений поджелудочной железы, интенсивность проявления симптоматики напрямую зависит от размеров патологического очага. Если новообразование, состоящее из соединительной ткани, будет иметь большие объёмы, то оно непременно сдавит соседние с поджелудочной железой органы, в частности печень. Это станет причиной того, что больной будет чувствовать постоянную рвоту, а кожный покров и слизистые оболочки приобретут желтоватый оттенок.
Помимо этого, такой недуг приводит к недостатку в организме жирорастворимых витаминов, среди которых А, К, D и Е. Их дефицит может выражаться в:
- повышенной кровоточивости;
- развитии остеопороза;
- нарушении адаптации зрения к темноте.
У большинства пациентов присутствует симптоматика сахарного диабета:
- сухость в ротовой полости;
- сильная жажда;
- зуд кожи;
- слабость;
- учащённые позывы к мочеиспусканию;
- нарушение сна.
Симптомы сахарного диабета
Муковисцидоз (кистозный фиброз поджелудочной железы)
Для исключения болезни у новорожденных и детей до 1 года проводится скрининг (плановое обследование всех детей). Одним из самых первых симптомов муковисцидоза у детей является чрезмерно соленый пот из-за повышенного уровня натрия и хлора в выделениях. Кожа человека становится соленой.
Дальше густая слизь может образоваться в верхних дыхательных путях, особенно в бронхах. Это приводит к постоянному затяжному кашлю (один из признаков муковисцидоза), который может сопровождаться гнойными выделениями, потерей сна, рвотой, сильной одышкой. Серьезным симптомом является не проходящие или часто повторяющиеся заболевания легких. Также у больных муковисцидозом может наблюдаться полипоз и синуситы. Полипоз — это болезнь, при которой в носу появляются доброкачественные образования — полипы. При дальнейшем развитии муковисцидоза появится синюшность кожи, грудная клетка становится бочкообразной формы, втягиваются межреберные промежутки.
Когда густая слизь начинает закупоривать протоки поджелудочной железы, уменьшается всасывание питательных веществ в желудочно-кишечном тракте. Это приводит к следующим симптомам:
- частый стул жирной консистенции;
- запоры, вздутие, боли в районе живота;
- ректальный пролапс — частичное выпадение прямой кишки;
- замедленная прибавка в весе и росте при нормальном полноценном питании.
Муковисцидоз — это аутосомно-рецессивная болезнь, то есть если у родителей есть дефектный ген, но они не больны, заболевание у ребенка может случиться в 25 % случаев. Такая мутация происходит на 7 хромосоме и кодирует белок, от которого зависит транспортировка хлора и натрия по клеткам организма. Этот белок имеет название «трансмембранный регулятор муковисцидоза», сокращенно МВТР. Когда нарушается выработка МВТР, снижается образование хлоридов, что приводит к повышению всасывания натрия через слизистые ткани. Именно из-за этого слизь становится густой и вязкой и закупоривает тем самым протоки внешних желез.
В верхних дыхательных путях закупориваются мелкие бронхи, к этому может присоединиться инфекция и как результат — воспаление легких. Очень часто у больных муковисцидозом возникает хроническая обструктивная болезнь легких или ХОБЛ. Эта болезнь ведет к непоправимым изменениям в дыхательной системе человека. У больных муковисцидозом часто обостряется ХОБЛ, что приводит к ухудшению ситуации в целом.
В результате закупорки протоков в поджелудочной железе, уменьшается и сильно сокращается попадание пищеварительных ферментов в желудок и кишечник, что приводит к неполной переработке еды в желудочно-кишечном тракте. Обычно такие ферменты помогают переработать жиры и другие питательные вещества и усвоить все полезные микроэлементы. Из-за такого нарушения у пациентов часто наблюдается изменение стула. Он становится жирным, обильным и частым. Отмечается задержка роста и веса, общее угнетенное состояние, уменьшается мышечная масса.
Изменения в кишечнике приводят к большему всасыванию воды. Муковисцидоз у детей, особенно у новорожденных, вызывает частые запоры, вздутие живота, боли и рвоту. Такие симптомы наблюдаются и в старшем возрасте.
Больные муковисцидозом очень часто бесплодны или имеют большие проблемы с зачатием. У мужчин может закупориваться предстательная железа, что и приводит к бесплодию.
Осложнения
Осложнения, к которым может привести муковисцидоз:
- полипоз в носовых пазухах и частые инфекционные заболевания легких;
- бронхоэктазы — неизлечимые мешотчатые расширения в стенках бронхов, которые возникают из-за гнойно-воспалительных разрушений в бронхиальной ткани;
- пневмоторакс — накопление воздуха в грудной клетке (требует немедленного лечения);
- дыхательная недостаточность — это состояние дыхательной системы организма, когда в легкие не попадает достаточного количества воздуха, то приводит к снижению уровня кислорода в крови;
- диабет — неизлечимое заболевание, когда в организме недостаточный уровень инсулина приводит к возрастанию уровня сахара в крови. Это происходит из-за нарушений в работе поджелудочной железы, которая вырабатывает инсулин;
- воспаление желчного пузыря (желтуха) — происходит из-за закупорки желчных протоков. Также могут образовываться камни в желчном пузыре. В тяжелых формах муковисцидоз у взрослых вызывает цирроз печени (разрушение здоровой ткани печени и замещение ее на рубцовую);
- выпадение части прямой кишки — часто случается у детей. Это происходит от сильного перенапряжения, которое человек испытывает при запорах;
- остеопороз — заболевание, характеризующееся истончением костной ткани. Когда нарушается всасываемость питательных веществ в кишечнике, это приводит к дефициту необходимых витаминов и микроэлементов в организме, в том числе и витамина D, который участвует в формировании костной ткани.
Диагностика
Поставить правильный диагноз, основываясь лишь на клинических проявлениях, не представляется возможным. По этой причине диагностика носит комплексный характер.
Прежде всего, гастроэнтерологу необходимо:
- провести детальный опрос пациента – для получения полной картины протекания подобного заболевания;
- ознакомиться с анамнезом жизни и историей болезни не только пациента, но и его ближайших родственников. Это объясняется тем, что некоторые из этиологических факторов носят наследственный характер;
- выполнить тщательный физикальный осмотр, который обязательно должен включать в себя пальпацию передней стенки брюшной полости, изучение состояния кожи и склер.
Среди лабораторных обследований стоит выделить:
- клинический и биохимический анализ крови – укажет на признаки протекания воспалительного процесса и уровень ферментов поджелудочной железы. В случае их низкой активности существует вероятность тотального поражения этого органа;
- общий анализ мочи – для определения кетоновых тел и уровня диастазы;
- микроскопические изучения каловых масс;
- пробу Лукаса – в случаях подозрения муковисцидоза.
Основу диагностических мероприятий составляют следующие инструментальные обследования пациента:
- УЗИ органов брюшной полости – для анализа эхогенности, объёмов и формы поражённого органа. Эхогенность будет повышена, а размеры ПЖ уменьшены;
- ЭРХПГ – для выявления изменений протокового аппарата, которые вызваны рубцеванием;
- КТ поджелудочной железы – процедура проводится для получения более детальной картинки этого органа;
- биопсии – это основная методика диагностирования фиброза поджелудочной железы. Она заключается в заборе небольшой частички этого органа, что даёт возможность получить полную информацию относительно морфологических изменений ПЖ.
Процедура ЭРХПГ
Лечение
Устранение фиброза поджелудочной железы основывается на нескольких методиках:
- приёме лекарственных препаратов;
- соблюдении щадящего рациона;
- хирургическом вмешательстве.
Медикаментозное лечение включает в себя применение:
- спазмолитиков;
- антибиотиков;
- противовоспалительных средств;
- ферментов – при абсолютной недостаточности поджелудочной железы такие препараты нужно пить постоянно и в больших дозировках;
- сахароснижающих веществ;
- дезинтоксикационной терапии;
- инсулинотерапии.
Хороших результатов можно добиться при помощи диетотерапии, которая предусматривает соблюдение нескольких правил:
- частое и дробное питание;
- избегание перееданий;
- тщательное измельчение и пережёвывание пищи;
- потребление блюд каждый день в одно и то же время;
- обильный питьевой режим;
- полный отказ от жирной, острой еды, солёного, сладкого, копчёностей, маринадов, крепкого кофе, газированных напитков, а также тех ингредиентов, которые повышают выделение желудочного сока;
- употребление только тёплой пищи, она ни в коем случае не должна быть чрезмерно холодной или сильно горячей;
- приготовление блюд без добавления жира, а именно путём варки, пропаривания, тушения и запекания.
К хирургическому вмешательству прибегают в следующих ситуациях:
- ЖКБ;
- образование опухолей больших размеров, которые сдавливают соседние органы;
- тяжёлое протекание недуга;
- стремительное снижение веса;
- неэффективность консервативных методик.
Во всех случаях, кроме первого, показана полная или частичная резекция поджелудочной железы.
Соблюдение диеты
Во время проведения терапии рекомендуется соблюдать специальную диету. Из рациона нужно исключить жареную, жирную и раздражающую пищу. Она провоцирует усиленную выработку ферментов поджелудочной железы, что повышает нагрузку на этот орган. Меню нужно составлять так, чтобы в день было не менее 5 приемов пищи.
Все блюда нужно готовить на пару, фрукты запекать в духовке, а овощи отваривать. Основной рацион состоит из круп, нежирного мяса, злаковых и овощей. Сладкие блюда разрешены не более 1 раза в сутки, и потреблять их нужно в минимальном количестве. В качестве напитков стоит выбирать морсы, черный и зеленый чай, отвары из ягод и овощей, компоты.
Профилактика и прогноз
Специальных профилактических мер от такого недуга не существует, людям необходимо придерживаться общих рекомендаций:
- полностью отказаться от вредных привычек;
- на ранних сроках заниматься лечением тех болезней, которые могут вызвать развитие фиброза поджелудочной железы;
- обогащать рацион витаминами и питательными элементами, а также полностью отказаться от вредной пищи;
- избегать стрессовых ситуаций;
- принимать медикаменты только по предписанию клинициста и со строгим соблюдением суточной нормы;
- регулярно обследоваться у гастроэнтеролога.
Прогноз недуга определяется несколькими факторами – степенью распространения патологического процесса и соблюдением пациентом всех терапевтических рекомендаций лечащего врача.
Поскольку не существует методик полного избавления от фиброза, то благоприятный прогноз будет заключаться в пожизненном приёме ферментных веществ и отказе от спиртного.
Продолжительность того, сколько жить пациенту, определяется индивидуальным течением болезни. Зачастую продолжительность жизни составляет десять лет.
Народная медицина
Медикаментозный методы, как и народная медицина не в состоянии остановить перерождения паренхимы. Однако при помощи средств народной медицины можно уменьшить нагрузки на поджелудочную и улучшить ее работоспособность.
Итак, при фиброзе рекомендуются принимать настои и отвары из таких растений:
- девясил и овес;
- золототысячник и пурпурный очиток;
- шиповник и фенхель;
- укроп;
- мята перечная;
- фиалка;
- кориандр;
- сушеница;
- зверобой.
Профилактика недуга
Чтоб предотвратить развитие недуга, нужно уменьшить негативное влияние факторов, которые могут спровоцировать гибель клеток поджелудочной. Очень важным моментом является полный отказ от вредных привычек, умеренный прием жирной пищи.
Все вышеперечисленные факторы негативно влияют почти на все пищеварительные органы, и тем более на поджелудку.
Прогноз заболевания
Нет лекарств, которые могут вернуть оборотные процессы тканей органа. При легких формах недуга нужно избегать проявлений хронической формы воспаления поджелудочной. В этом поможет строгая диета, отказ от вредных привычек. Во периоды обострения недуга рекомендуется прием медикаментозных средств, выписанных врачом.
Своевременная диагностика, лечение и строгое следования всех рекомендаций гастроэнтеролога избавит от развития неприятных осложнений.
- Диета при дисфункции поджелудочной железы
- Лечение поджелудочной железы при сахарном диабете
- Что можно кушать после операции на поджелудочной железе
- Показывает ли узи рак поджелудочной железы