Количество людей, которые страдают от заболеваний желудочно-кишечного тракта, ежегодно растет. Согласно статистике, каждый 3 человек имеет проблемы с пищеварительной системой. К сожалению, в эту статистику входят также и дети. Нередко страдает поджелудочная железа. Этот важный орган «отвечает» за выработку инсулина и секрецию панкреатической жидкости, которая необходима для полноценного пищеварения.
Реактивные изменения поджелудочной железы часто диагностируются у детей и подростков. Проблема кроется в том, что именно эта категория очень увлекается «вредной» пищей, такой как сухарики, чипсы, газировка и прочее. Однако не всегда реактивные изменения являются следствием нарушения режима питания. Иногда они проявляются на фоне антибиотикотерапии, других патологий ЖКТ, а также при повреждении органов, локализованных в брюшной полости.
Любой сбой в работе пищеварительной системы – уже патология. Важно знать, когда это является лишь незначительным отклонением от нормы, а когда требуется медицинское вмешательство. Если ребенок начал жаловаться на боль в левом боку или же в эпигастрии, следует обязательно показать его лечащему врачу.
Развитие патологии
Реактивный панкреатит не является самостоятельной болезнью. Поражение ткани поджелудочной железы — это вторичные изменения, развившиеся на фоне различных патологических состояний.
К ним могут привести:
- нерациональное питание с употреблением большого количества полуфабрикатов, продуктов с консервантами и другими химическими добавками;
- инфекционные и аутоиммунные патологии. Большое значение имеют «детские» инфекции: корь, краснуха, скарлатина и др.;
- поражение желчевыводящих путей и желчного пузыря: дискинезия протоков, желчнокаменная болезнь и т.д.;
- врожденные аномалии строения поджелудочной железы;
- длительный прием медикаментов из группы антибиотиков, цитостатиков или глюкокортикостероидов;
- травматические повреждения области живота;
- наследственная предрасположенность.
Указанные состояния приводят к преждевременной активации ферментов в панкреатическом соке. Это происходит в тот момент, когда они располагаются внутри протоков органа. Активированные ферменты начинают повреждать клетки и соединительную ткань, расположенную между ними.
В результате протоковые изменения в поджелудочной железе у ребенка способствуют еще большему повреждению паренхимы органа и усилению воспаления.
Реактивное состояние характеризуется такими патологическими процессами, как дистрофия и некроз. Некроз — это необратимая гибель клетки, при которой нарушается целостность ее мембраны и содержимое выходит во внеклеточную среду. Дистрофия обратима и проявляется обменными нарушениями в клетках органа.
Лечебные процедуры
Выявленные диффузные изменения в железе являются вторичными и не требуют специального лечения. При своевременной и адекватной терапии основного заболевания состояние поджелудочной железы нормализуется, поэтому нет необходимости назначать лишний препарат, чтобы не нагружать функционально органы пищеварения.
Основными лечебными процедурами по отношению к диффузно измененной ПЖ являются:
- отказ от алкоголя;
- соблюдение диеты;
- ограничение физических нагрузок до наступления полной ремиссии.
Медикаментозная терапия назначается с учетом основной патологии, вызвавшей изменения в железе. Возможно применение симптоматического лечения, когда выявлены отклонения в анализах и есть жалобы и симптомы, указывающие на нарушение функций ПЖ. В таких случаях, в зависимости от состояния пациента и степени проявлений симптомов поражения ПЖ, используются:
- ферменты;
- спазмолитические средства;
- ветрогонные – для уменьшения метеоризма;
- антисекреторные, снижающие выработку соляной кислоты – она стимулирует функции ПЖ и увеличивает ее функциональную нагрузку.
Негативные последствия
Прогноз для ребенка благоприятен в тех случаях, когда заболевание выявлено на начальных этапах развития. При поздней диагностике панкреатит переходит в хроническую форму из-за диффузно-реактивных изменений в поджелудочной железе и интенсивной воспалительной реакции. В этом случае заболевание приобретает циклический характер с периодическими обострениями и ремиссиями.
При прогрессировании патологии в отсутствие лечения возможно развитие панкреонекроза, то есть тотальной гибели поджелудочной железы и рядом расположенных тканей. На фоне этого развивается асептический перитонит и болевой шок. Без интенсивной терапии большинство больных умирает.
Длительное течение болезни характеризуется внешнесекреторной и эндокринной недостаточностью. Поджелудочная железа выделяет панкреатический сок, содержащий ферменты, необходимые для переваривания пищи. Их недостаток приводит к диспепсическим расстройствам (тошнота, рвота и др.), так как продукты не перевариваются и не всасываются из кишечника в кровь.
У детей с хроническим панкреатитом повышен риск развития сахарного диабета, так как орган содержит клетки, выделяющие инсулин. Это гормон, контролирующий уровень глюкозы в крови.
Диагностирование
Реактивные изменения, происходящие в поджелудочной железе, можно диагностировать с помощью УЗИ, при котором обследуются все органы, являющиеся возможными причинами возникновения приступа.
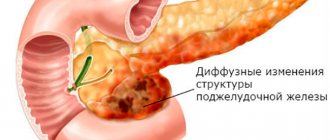
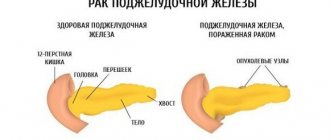
На УЗИ паренхима здоровой поджелудочной железы однородная. Ее размеры не увеличены и не уменьшены, без каких-то очагов либо диффузных изменений.
Диффузные изменения – это не диагноз, а состояние поджелудочной железы. При этом изменения распределены по всей ткани органа равномерно. Когда изменения имеют очаговый характер, то, скорее всего, у пациента в железе имеются опухоли или камни.
К тому же в процессе ультразвукового исследования в больном органе может выявиться различный характер диффузных изменений, благодаря чему устанавливается тот или иной диагноз:
- диффузное снижение плотности эхогенности и паренхимы (если параметры органа увеличились, то это является подтверждением наличия приступа острого панкреатита;
- диффузные изменения поджелудочной железы с повышением эхогенности и плотности при уменьшенном либо нормальном размере железы (свойственно при наличии фиброза);
- диффузное понижение эхогенности и уменьшение плотности паренхимы, при котором орган не увеличивается (явление характерно для реактивных и хронических изменений);
- диффузное увеличение эхогенности при естественных параметрах железы может свидетельствовать о лимпоматозе (для недуга характерно частичное замещение паренхимы жиров;
По причине того, что, основываясь только на УЗИ установить точный диагноз болезни довольно непросто необходимо проводить дополнительные диагностические исследования, в которые входит:
- эндоскопия двенадцатиперстной кишки (проводится для исследования слизистой в месте, где впадает проток);
- общий и биохимический анализ крови (делается с целью установления нарушений функционирования органа и для диагностирования либо исключения наличия воспаления);
- анализ мочи на содержание ферментов пищеварения.
После, результаты всех анализов тщательно исследуются гастроэнтерологом. Затем он оглашает точный диагноз и назначает лечение, борющееся с тем или иным недугом.
Следует заметить, что реактивные изменения не нуждаются в специальной терапии, поэтому, когда основной недуг органов ЖВП или печени будет вылечен, от них не останется и следа.
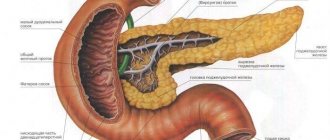
Поджелудочная железа один из самых крупных органов пищеварительной системы, по величине она немного уступает только печени. Железа состоит из головки, хвоста и тела, перемежающихся один с другим.
Орган продуцирует особые ферменты, принимающие непосредственное участие в процессе переваривания пищи, еще поджелудочная железа вырабатывает гормон инсулин, отвечающий за уровень глюкозы крови.
Железа частично прикрыта желудком, протоками связана с печенью и желчевыводящей системой. Если в ней начинается какой-либо патологический процесс, он вполне может быть реакцией организма на хронические заболевания органов брюшной полости.При возникновении реактивных изменений наблюдается ряд существенных физиологических нарушений, способствующих развитию массы недугов.
Поджелудочной железе отведено выполнять две немаловажные функции:
В первом случае говорят о выработке гормона инсулин, во втором – о выделении панкреатического сока, без которого невозможен нормальный пищеварительный процесс. Когда в органе наступают патологические изменения, в полном объеме не может функционировать весь организм.
Клинические проявления
Говоря о симптомах реактивных изменений поджелудочной железы у ребенка и о том, что это такое, врачи выделяют ряд характерных признаков болезни. Их знание позволяет родителям заподозрить заболевание на ранней стадии и своевременно обратиться за медицинской помощью.
Основные проявления реактивного панкреатита:
- острый болевой синдром с локализацией в верхней части живота. Боль может иррадиировать в подреберье или поясничную область;
- субфебрильная температура — до 38оС;
- диспепсические нарушения в виде тошноты, рвоты, диареи, вздутия живота и отсутствия аппетита;
- общая слабость и быстрая утомляемость;
- при сопутствующем нарушении оттока желчи развивается желтушность кожи и склер.
Если заболевание возникает у детей раннего возраста, они не всегда могут описать родителям свои жалобы. В этом случае ребенок становится беспокойным, плаксивым и отказывается от еды. Своевременное посещение педиатра позволяет предупредить прогрессирование патологии и развитие осложнений.
Реактивный панкреатит у ребенка
Пришло письмо с просьбой рассказать что такое реактивный панкреатит у ребенка, каковы симптомы, как лечат реактивный панкреатит у детей.
Это письмо, было отправлено читателем в отклик на статью «Что значит беречь поджелудочную железу»
Вот письмо:
«Здравствуйте, прошу объяснить мне, что такое реактивный панкреатит, а именно реактивный панкреатит у ребенка, симптомы и лечение реактивного панкреатита у детей. Все началось с того, что у моей дочери ночью открылся неожиданно понос. Температура 37,2 град. Врач поставила диагноз реактивный панкреатит, который возник по причине имеющегося холецистита.»
На все вопросы письма я отвечу в этой статье
О том , что реактивный панкреатит это вторичное заболевание, заболевание вызванное каким-либо первичным заболеванием, как ответная реакция было написано ранее в статье «Что такое реактивный панкреатит?»
О том, что может спровоцировать развитие реактивного панкреатита было написано в предыдущей статье «Что такое реактивный панкреатит?» Речь сегодня пойдет о реактивном панкреатите у детей.
Причины возникновения реактивного панкреатита у детей
- Основной причиной возникновения реактивного панкреатита у ребенка являются грубые нарушения правил и режима питания. Особенно опасно необдуманное введение новых пищевых продуктов в младенческом возрасте.
Нововведенные продукты, которые не соответствуют возрасту вызывают усиленное газообразование , повышенную нагрузку на поджелудочную железу. Поджелудочная железа не может справиться, наступает ее воспаление.В младенческом возрасте реактивный панкреатит часто заканчивается летальным исходом.
Также наблюдаются ошибки в организации питания детей дошкольного и школьного возраста.
Нарушения в питании детей являются одной из основных причин возникновения острых заболеваний, в том числе и возникновение реактивного панкреатита. Не стоит забывать, что хронические заболевания начинают формироваться именно в этом возрасте.
Спровоцировать воспаление поджелудочной железы у ребенка способны чипсы, кириешки, даже магазинный сок, а также любые продукты, в составе которых имеются усилители вкуса и консерванты.
Кроме того, к причинам возникновения реактивного панкреатита у ребенка относятся:
- прием некоторых лекарственных средств (метронидазол, фуросемид);
- травмы живота;
- патология развития органов ЖКТ, в том числе аномалии протоков двенадцатиперстной кишки;
- врожденная патология развития поджелудочной железы и ее протоков;
- инфекции;
- стрессы и эмоциональные переживания
Реактивный панкреатит у ребенка Симптомы
Симптомы реактивного панкреатита у детей и у взрослых одинаковы. Воспаление поджелудочной железы проявляется в острой форме, внезапно.
- боль жгучего и опоясывающего характера;
- тошнота, рвота;
- повышенная температура
- сердцебиение;
- слабость;
- диарея.
Поведение родителей при наступлении признаков панкреатита у ребенка
Следует знать и соблюдать главное правило — «холод-голод- и покой»
- незамедлительно вызвать скорую помощь;
- обеспечить покой ребенку;
- холодная грелка на область живота, со смещением влево.
Поскольку реактивный панкреатит — это воспаление поджелудочной железы, в результате которого происходит разрушение органа, то отнестись к лечению следует со всей серьезностью и ответственностью. Ребенок помещается в стационар для обеспечения постоянного медицинского контроля. Лечение и питание назначается в соответствии с тяжестью заболевания.
Диагностика реактивного панкреатита у ребенка
Диагностировать реактивный панкреатит у ребенка довольно сложно, для этого необходимо пройти следующие процедуры:
- пройти УЗИ (ультразвуковое исследование брюшной полости);
- сдать общий анализ мочи;
- сделать рентген брюшной полости;
- сделать гастроскопию;
- пройти компьютерную томографию;
- сдать биохимический и клинический анализ крови.
Все эти процедуры важны, и каждый из них помогает определить степень поражения брюшной полости. Клинический анализ крови необходим для выявления количества лейкоцитов, при заболевании его уровень повышается. Биохимический анализ крови показывает, на сколько повышен уровень фермента амилазы и позволяет поставить окончательный диагноз.
С помощью гастроскопии врач может взять материал для биопсии, а так же установить степень воспаления желудка и двенадцатиперстной кишки. УЗИ брюшной полости применяется для того, чтобы определить какие изменения от нормы произошли в двенадцатиперстной кишке и органах желудочно-кишечного тракта. Для общей оценки состояния организма врачи проводят компьютерную томографию.
Реактивный панкреатит у ребенка Лечение
Реактивный панкреатит чаще проявляется в острой форме. Этот факт не говорит о том, что неострой формы реактивного панкреатита не существует. Конечно же есть, но, с одной стороны пациенты не обращают на это должного внимания и не обращаются к врачу, с другой стороны врачи часто относят симптомы к другим заболеваниям. Таким образом,
РЕАКТИВНЫЙ панкреатит требует безотлагательного лечения. Лечение следует проводить под наблюдением врача. Самостоятельное лечение заболевания часто приводит к переходу данной формы заболевания к хронической.
Однако,часто родители не могут своевременно начать лечение реактивного панкреатита у детей младшего возраста. Бывает так, что родителям кажется, что ребенок капризничает. Они стараются накормить ребенка через силу, и, тем самым, ситуацию усугубляют.
Основная тактика лечения:
- снятие болевого синдрома,
- обеспечение отдыха (покоя) поджелудочной железе,
- назначение ферментов, аналогичных тем, что в норме вырабатывает поджелудочная железа,
- диета.
Диета при реактивном панкреатите у детей
Цель лечебного питания — ликвидация воспалительных изменений и восстановление функциональных нарушений поджелудочной железы через обеспечение максимального щажения поджелудочной железы.
Первые 1-3 дней. В зависимости от тяжести заболевания больному назначается первые голод. В это время пища не поступает в пищевод, секреторная активность органов пищеварения отсутствует.
Обеспечивается покой и восстановление воспаленного органа. Разрешено: минеральная вода типа «Боржоми». Объем минеральной воды рассчитывается — 5 ml на 1 кг массы ребенка.
Вода должна быть без газа, теплая, прием- 6 раз/сутки.
Первый вариант диеты №5п — щадящий. Продолжительность — около 2 недель. Блюда протертые. Переход к первому варианту диеты №5п должен быть постепенным.
Постепенно увеличивается объем и рацион — узнайте как здесь >> . Меню при реактивном панкреатите в острый период соответствует меню при остром панкреатите.
Образец меню представлен на сайте, а также в статье «Диета при панкреатите. Примерное меню».
Второй вариант диеты №5п — вне стадии обострения. Продолжительность 2-3 месяца. Блюда непротертые. Переход от первого варианта диеты №5п ко второму также должен быть постепенным.
Предлагаю Вам примерное меню второго варианта диеты №5п
Диета №5 — следующий этап. Общий стол. С разрешения врача, если лечение прошло успешно и хронический панкреатит не образовался. Прочитать подробнее о первом и втором вариантах диеты №5п Вы можете на страницах этого проекта — диета №5п при панкреатите.
Полный перечень блюд, рекомендованных в лечебном питании поможет Вам определить, что можно есть при реактивном панкреатите. Нужно полностью нормализировать режим питания ребенка и полностью исключить с рациона вредную пищу. Главное регулярно питаться, лучше всего 6 раз в день в небольших дозах.
Нужно полностью убрать с рациона ребенка сладкое, мучное, жирное , острое, соленое. Также нужно исключить со своего меню кофе, шоколад, какао, концентрированные соки.
Пища должна быть приготовлена на пару, ее нужно полностью перетереть, также очень важно снизить калорийность пищи. При диете очень важно учитывать вес, образ жизни, активность и хронические заболевания.
Итак, очень важно хронический и острый панкреатит вовремя излечить у ребенка, чтобы не возникло в дальнейшем серьезных проблем со здоровьем.
В лечении реактивного панкреатита следует особое внимание уделить питанию.
Список разрешенных и запрещенных продуктов в диете при реактивном панкреатите
Список разрешенных продуктовСписок запрещенных продуктов
| Супы | супы слизистые, приготовленные из различных круп на воде;супы-пюре овощные, в суп можно добавить отварное измельченное мясо. | мясные, рыбные, грибные или овощные отвары, бульоны; |
| Мясо, блюда из мяса | Мясо нежирных сортов в виде паровых котлет, фрикаделек; | Мясо жирное — свинина, баранина |
| Рыба, блюда из рыбы | Рыба речная нежирных сортов в виде паровых котлет, фрикаделек; | Рыба жирых видов |
| Яйца | Омлет белковый паровой омлет; | Глазунья, яишница, яйца отварные |
| Крупы | каши:Гречневая, овсяная, рисовая; | Пшенная |
| Картофель и овощи | Пюре картофельное. | Сырые овощи (особенно белокочанная капуста, редис, горох , фасоль и другие) |
| Фрукты и ягоды.Блюда из фруктов и ягод | Печеные яблоки некислых сортов, | Фрукты, содержащие грубую растительную клетчатку, вызывающие вздутие кишечника |
| Напитки | Компоты из фруктов, кисели, желе, мусс. | Кофе, какао, кислые фруктовые и овощные соки, газированные напитки. |
| Сливочное масло. Жиры. | Сливочное масло можно добавлять в готовые блюда в небольшом количестве. | Резко ограничиваются жиры |
| Хлеб и хлебобулочные изделия | Хлеб употребляется белый, вчерашний, сухое печение галеты | Свежий хлеб, булочки, торты и пирожное |
Примерное меню при реактивном панкреатите у детей
Ниже — вариант однодневного меню при панкреатите:
| Примерное однодневное МЕНЮ диеты №5п (механическое щажение) | |
| Наименование блюд | |
| 1 завтрак | Суфле творожное паровое |
| Каша овсяная молочная протертая без сахара | |
| Чай | |
| 2 завтрак | Творог свежий нежирный |
| Обед | Суп из сборных овощей вегетарианский протертый, 1/2 порции без сметаны и капусты |
| Овощное пюре | |
| Компот из протертых яблок без сахара | |
| Полдник | Омлет белковый паровой |
| Отвар шиповника | |
| Ужин | Суфле из рыбы с творогом |
| Пюре картофельное | |
| Каша рисовая молочная протертая без сахара | |
| Чай | |
| На ночь | Кефир |
| На весь день: | Сухари белые |
Еще несколько вариантов меню при панкреатите
I. В статье «Диета при панкреатите. Примерное меню» Вы найдете три варианта меню:
I вариант меню диеты № 5п, более строгий вариант. Меню с механическим щажением; II вариант меню диеты № 5п, вне стадии обострения, т.е. без механического щажения; Меню диеты №5п при запорах.
II. Меню при панкреатите вне стадии обострения
III. Меню на один день Рецепты А также руководствуйтесь «памяткой» по диетическому питанию при панкреатите.Искренне желаю Вам здоровья!
Используя список разрешенных и запрещенных продуктов и руководствуясь образцом пеню, Вы можете подобрать рацион питания так, чтобы ребенок ел с удовольствием.
После того, как ребенок поправится, следует расширить диету. Пища может быть уже не протертой, однако по-прежнему остается под запретом то, что прописано в таблице — «Список запрещенных продуктов». Кормить ребенка следует часто 4-6 раз в день. Все блюда готовятся на пару, запекаются в духовом шкафу, в мультиварке.
Источник: https://pancr.ru/pankreatit/reaktivnyj-pankreatit-u-rebenka.html
Диагностические мероприятия
Симптомы реактивного панкреатита схожи с большим количеством болезней: первичное поражение поджелудочной железы, дискинезия желчных протоков, острый аппендицит и др.
Для уточнения диагноза обследование включает в себя следующие методы:
- клинический анализ крови. При исследовании определяются воспалительные изменения: лейкоцитоз (увеличение количества лейкоцитов) и ускорение СОЭ (скорость оседания эритроцитов);
- в биохимическом анализе крови возрастает уровень воспалительных белков (С-реактивный белок, фибриноген) и панкреатических ферментов (амилаза, липаза и др.);
- в копрограмме выявляют большое количество жиров и непереваренные остатки крахмала;
- УЗИ поджелудочной железы — «золотой стандарт» диагностики. Исследование позволяет поставить точный диагноз за счет выявления эхографических признаков патологии: неоднородность структуры и появление гипоэхогенных образований.
В сложных диагностических случаях проводится компьютерная или магнитно-резонансная томография, а также эндоскопическая ретроградная холангиопанкреатография. При необходимости показаны консультации гастроэнтеролога, генетика и других специалистов.
Внимание! Проводить расшифровку результатов исследований и назначать терапию должен только врач. Попытки самолечения могут стать причиной прогрессирования воспалительных изменений и развития осложнений.
Подходы к терапии
Лечение реактивных изменений носит комплексный характер. Оно основывается на использовании лекарственных препаратов и лечебной диете. Среди медикаментов назначаются лекарства следующего действия:
- обезболивающие и спазмолитики: «Баралгин», «Дротаверин» и др.;
- противорвотные медикаменты: «Метоклопрамид», «Ондансетрон» и их аналоги;
- лекарственные средства, подавляющие выделение панкреатических ферментов: «Пирензепин» и др.;
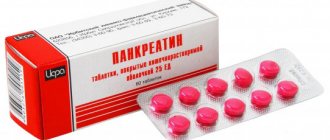
- заместительная терапия ферментными средствами: «Креон», «Мезим» и др.
Для уменьшения интоксикационных явлений проводится внутривенное введение глюкозо-солевых растворов. Важно отметить, что все лекарственные средства имеют противопоказания к применению. Их назначает только врач после обследования ребенка.
Лечебная диета
В первые 2-3 дня острого панкреатита ребенку показано лечебное голодание. Оно позволяет уменьшить количество выделяемых железой панкреатических ферментов и предупредить прогрессирование патологии. Через несколько дней от начала лечения рацион расширяется: добавляются бульоны на нежирном мясе, обезжиренный творог, овощи и фрукты, приготовленные на пару.
Диета подразумевает исключение любых жирных, острых, копченых и жареных блюд. Также не рекомендуется есть фастфуд и снеки (чипсы, сухарики и др.). Детям следует ограничить употребление газированных напитков.
Лечение реактивных изменений поджелудочной железы
Изменения в тканях поджелудочной железы реактивного характера требуют комплексной терапии. В тяжелых случаях пациента помещают в стационар, где он находится под постоянным наблюдением врача. В период лечения соблюдают строгий постельный режим и специальную диету.
Медикаментозные средства
Чаще всего при реактивных заболеваниях поджелудочной применяют следующие препараты:
- обезболивающие средства (при легком течении заболевания – нестероидные противовоспалительные средства, при тяжелом – наркотические анальгетики);
- спазмолитики (Но-шпа, Платифиллин);
- лекарства, устраняющие метеоризм (Эспумизан);
- ферментные препараты (Панкреатин, Мезим).
Подробнее о ферментных препаратах для поджелудочной железы читайте в статье.
Народные методы
Реактивные изменения поджелудочной лечатся с помощью следующих натуральных средств:
- Напиток из калины. 1 ст. л. ягод заливают 300 мл кипятка, настаивают 2 часа, смешивают с 1 ч. л. меда. Принимают 3 раза в день в течение месяца.
- Масло шиповника. Препарат принимают по 15 мл в течение недели. Через 2 месяца курс лечения повторяют.
- Сок кизила. 0,5 ст. сока разбавляют теплой водой, пьют перед каждым приемом пищи.
- Настойка ириса и полыни горькой. Травы берут в равных частях, 1 ст. л. сбора заливают 200 мл кипятка, настаивают 3 часа, принимают 3 раза в день по 4 ст. л.
- Картофельный сок. Это средство принимают по 100 мл 2 раза в день натощак. Со временем дозу повышают до 200 мл. Через несколько минут после принятия сока выпивают стакан кефира. Курс лечения – 14 дней, после 2-недельного перерыва его повторяют.
- Отвар черники. 1 ст. л. ягод кипятят в 200 мл воды 10 минут, пьют 3 раза в день.
- Настойка бессмертника. Для приготовления потребуется 2 ст. л. цветков и 0,5 л кипятка. Препарат кипятят 30 минут, настаивают до полного остывания, принимают по 100 мл. за полчаса до еды.
Диета
Питаться при заболеваниях поджелудочной железы необходимо небольшими порциями, 5-6 раз в день. В первые дни обострения рекомендуется полностью отказаться от приема пищи. Через несколько дней в рацион вводят сухари, галетное печенье, несладкий чай и овсяную кашу. Разрешены к употреблению:
- кисломолочные продукты;
- кисель;
- черствый хлеб;
- овощные супы;
- отварное мясо;
- свежие овощи и фрукты.
Правильное питание при реактивных изменениях поджелудочной подразумевает отказ от следующих продуктов:
- шоколад;
- копчености;
- колбасные изделия;
- крепкие мясные бульоны;
- пища, содержащая консерванты, ароматизаторы и красители;
- кислые фрукты.
Профилактика
Предупредить развитие болезни у детей можно, соблюдая простые рекомендации:
- необходимо организовать правильное и рациональное питание, исключив продукты с повышенной жирностью и большим количеством простых углеводов;
- ребенок должен вести активный образ жизни: гулять на свежем воздухе и заниматься спортом;
- важно своевременно лечить заболевания органов пищеварительного тракта и других систем организма.
При появлении первых симптомов реактивного панкреатита родителям следует обратиться за медицинской помощью. Это позволит быстро поставить точный диагноз и подобрать терапию.
Диагностика
Диагностировать реактивный панкреатит можно следующим образом:
- врач осуществляет осмотр и выслушивает жалобы;
- сдаются анализы на кровь, которые покажут следствие воспалительного процесса;
- проводится биохимический анализ крови, что позволит выявить повышение количества ферментов;
- сдаются на анализ каловые массы, чтобы определить количество увеличенных жиров и белковых волокон;
- делают рентген кишечно-желудочного тракта;
- проводится узи полости брюшины и органов пищеварительной системы.
Вернуться к оглавлению