Почему развивается непроходимость кишечника?
Механизм развития болезни связан с появлением препятствий, которые не позволяют каловым массам нормально передвигаться между отделами кишечника. Причин возникновения застоя много, по ним доктора определяют типы болезни. Непроходимость кишечника у детей бывает врожденной (диагностируется как атрезия, стеноз) или приобретенной.
В первом случае понятно, что ребенок появляется на свет с проблемой. Во втором – заболевание развивается через некоторое время под влиянием разных факторов, которые делятся на функциональные и механические.
Число механических факторов составляют:
- гематомы;
- глистные инвазии;
- заворот кишечника;
- уменьшение просвета кишки;
- неправильное строение брюшины;
- воспалительные процессы в тракте и пр.
Механическая атрезия классифицируется как:
Педиатр Комаровский к функциональным факторам причисляет такие патологические состояния, как: спазмы и паралитические явления, болезнь Гиршпрунга и сбои в моторике кишечника.
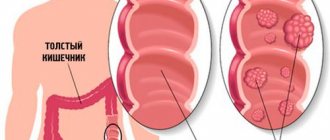
Разновидности заболевания
Закупорка отдельных участков кишечника может возникнуть у детей любого возраста, в том числе у грудничков и новорожденных.
Основные виды кишечной непроходимости:
- Врожденная. Этот вид заболевания возникает вследствие патологий при развитии желудочно-кишечной системы ребенка. В некоторых случаях на ранней стадии внутриутробного развития врожденная непроходимость кишечника развивается у плода еще до рождения. В результате малыш появляется на свет уже с этим заболеванием. Протекание болезни зависит от степени и уровня непроходимости. При высоком уровне закупорки у новорожденного возникает рвота с желчью. Низкая степень непроходимости характеризуется наличием у ребенка задержки стула и рвотных рефлексов, которые возникают через несколько дней после рождения.
- Приобретенная. Существуют разнообразные формы приобретенного недуга. Наиболее распространенным видом заболевания является механическая непроходимость (инвагинация). Реже непроходимость кишечника возникает вследствие наличия спаек. Болезнь наблюдается у маленьких деток с рождения до 1 года. Этот вид закупорки кишечника возникает внезапно и характеризуется острыми болями, рвотой. Стул ребенка может содержать кровяные выделения и слизь.
Клинические проявления кишечной непроходимости
Характерными симптомами болезни, протекающей в острой форме, являются проблемы с выделением газов, запоры, рвота, боль в животе. Такие симптомы, как задержка стула и отсутствие газиков, при непроходимости толстого отдела кишечника могут наблюдаться по несколько дней. Если же атрезия тонкокишечная, дефекация происходит самостоятельно или вслед за постановкой клизмы. Отсутствие газообразования и испражнений при патологии тонкой кишки могут быть ее поздними признаками.
Болевые ощущения в животе носят схваткообразный характер. Приступы совпадают с ритмами перистальтики, и в эти моменты боль приобретает интенсивный характер. Ребенок беспокоится и пытается подобрать такое положение тела, которое позволит уменьшить дискомфорт. Сильный синдром дает болевой шок.
Если кишечная непроходимость у детей развивается в тонком отделе, организм страдает от обильной многократной рвоты. Но освобождение желудка не приносит долгожданного облегчения. При стенозе толстой кишки рвота открывается нечасто.
Также существуют другие симптомы, облегчающие диагностику закупорки:
- жажда;
- вздутие живота;
- учащенное сокращение кишечника на ранних этапах патологии;
- остановка перистальтики по мере прогрессирования болезни.
Среди всех признаков непроходимости отдельное место занимает симптом Валя. Это опухание живота, заметное визуально и определяющееся при ощупывании. Отклонение характеризуется асимметрией, устойчивостью и сохранением локализации.
У новорожденных и грудничков атрезия имеет подобные симптомы с незначительными отличиями. К ним относятся рвота с желчью после кормления, вздутие верхней части живота, сероватый оттенок кожи, потеря веса из-за обезвоживания, повышение температуры. В симптомы кишечной непроходимости у малышей возрастом до года также входит капризность, беспокойство, отказ от еды при ранее хорошем аппетите и нормальном поведении.
Каковы симптомы заболевания?
Заворот кишок сопровождается яркими проявлениями клинической картины кишечной непроходимости у детей острого течения. Неожиданно для ребенка в области живота появляются приступообразные боли, вздутие и отторжение рвотных масс. Болевой синдром настолько силен, что ребенок не может плакать и даже кричать, лишь крутится волчком.
При наличии некротического состояния сдавленной стенки кишечного тракта боли уходят и общее состояние ребенка осложняется. Изматывающая, непрекращающаяся рвота, которая имеет место, если заворачивается тонкая кишка, возникает в первые моменты наличия болезни.
Причем появление ее более раннее, если помеха располагается ближе к ЖКТ. Рвотные массы включают остатки пищи на начальных этапах, позже — в ее содержании находится желчь, а далее рвота отходит с кровянистыми примесями.
При поражении участка толстого кишечника, рвота то отступает, то наступает. Имеют место мучительные позывы к опорожнению кишечника, есть вздутие живота с задерживанием газов. Непроходимость вероятна с поносом, в котором имеют место комочки нормального стула. Такое явление повторяется несколько раз.
Причины проявления нарушения вызваны пороками развития — когда кишка и ее определенные участки сужаются или удлиняются, ввиду наличия такого расположения или поворотов кишечника, которые могут спровоцировать помехи в перемещении пищи по ЖКТ.
Предвестники нарушения и симптоматика проявлений недуга:
- вздутие (живот приобретает ладьевидную форму);
- рвотные массы с содержанием желчи;
- скудный стул, есть вероятность его отсутствия или задержки;
- нет выхода газов;
- многоводие матери в период вынашивания плода;
- синдром Дауна;
- наследственность;
- атрезия тонкого кишечника;
- диабет матери;
- заболевание Гиршпрунга.
При отсутствии просвета в толстой или двенадцатиперстной кишке или при наличии сужений к вышеперечисленному перечню симптоматики следует добавить выделение комочков из прямой кишки, где не имеется примесей клеточных структур поверхностных кожных покровов, которые присутствуют при выделении околоплодных вод, и жидкости, проглатываемой образовавшимся плодом. При наличии нормальной проходимости кишечника данные клеточные образования уместны как составляющие элементы в меконии новорожденных.
Нарушение проходимости кишечника у грудничка. У грудничков наличие подобного нарушения специфично. Инвагинация детей — состояние, когда часть кишечника, выворачиваясь, вторгается в другую кишку. Возможно наличие подобного состояния у малышей 5-10 месяцев, преимущественно у представителей мужского пола. Дети до 1,5-2 лет могут приобретать подобную патологию крайне редко.
В результате неоказания своевременной помощи дальнейшее течение вышеописанного заболевания чревато негативными последствиями. Изоляция определенной части кишечника, а также выключение ее из пищеварительного акта, омертвление определенных областей в результате провоцирует сбой в системе пищеварения и метаболических процессах.
Понижение показателей защитной функции слизистой провоцирует увеличение показателей проницаемости стенки ЖКТ для патогенных микроорганизмов и продуктов их жизнедеятельности. Имеет место осложненная интоксикация, перерастающая в такие нарушения, как перитонит, сепсис, полиорганный характер недостаточности.
Прерывание процесса всасывания относится и к жидкости. Недостаточное количество содержания ее в крови в сочетании с рвотными позывами в результате вызывает обезвоживание организма.
Прогрессирование данных явлений идет стремительно, процесс развивается на протяжении суток и является причиной летального исхода, в случае если пациент не отправится в медучреждение в отделение «Детская хирургия».
Способы диагностики кишечной непроходимости
Атрезия легко выявляется по результатам рентгенограммы брюшной полости. У новорожденных диагностическое мероприятие определяет «двойной пузырь» при дуоденальной непроходимости, уровни жидкости при низкой непроходимости и кальцинаты, образующиеся при перфорации кишечника и мекониальном илеусе. Болезнь Гиршпрунга у новорожденных специалисты диагностируют по ответам ирригографии и биопсии кишки.
Пренатальная диагностика кишечной непроходимости у будущих новорожденных деток проводится на 16 – 18 неделе беременности. Аномалию выявляют по факту расширения участка кишки или желудка развивающегося ребенка. Тонкокишечную непроходимость лучше диагностировать на 24 – 30 неделе, точность результатов методики достигает 89 %.
Распознать толстокишечную непроходимость у плода в большинстве случаев не удается, поскольку околоплодная жидкость впитывается слизистой тракта. Важными диагностическими критериями считаются увеличение размеров живота и отсутствие гаустр – участков выпячивания на ободочной кишке.
Диагностика заболевания у ребенка
При диагностике в первую очередь необходимо осуществить непосредственный осмотр ребенка. Только после этого врач может выдвинуть предположение о причине заболевания.
Рекомендуем: Массаж для грудничков с 1 месяца
Наиболее эффективно будет использование рентгена области брюшной полости ребенка. За счет этого появляется возможность определить конкретное место, из которого возникло заболевание. Если же есть определенные затруднения в процессе диагностики, то специалисты прибегают к более эффективному виду рентгенографии.
Как лечат кишечную непроходимость?
Малышей, родившихся с признаками стеноза кишечника, оперирует хирург. Медикаментозного лечения для них не предусмотрено. Суть вмешательства состоит в иссечении поврежденного участка и наложении колостомы, если состояние считается тяжелым. При инвагинации обходятся без резекции. Кишечник распрямляют при помощи воздуха под рентгенологическим контролем.
Динамическую непроходимость, характеризующуюся длительным напряжением органа или полным расслаблением его стенок, устраняют путем проведения медицинских манипуляций:
- промывание желудка;
- подкожное введение Прозерина;
- клизма с гипертоническим раствором;
- внутривенное введение гипертонического раствора.
От глистных инвазий избавляются при помощи очистительных и сифонных клизм. Для процедуры используют раствор хлорида натрия однопроцентный. Кишечные стенки, уставшие от усиленной перистальтики, расслабляют спазмолитиками.
Врожденная непроходимость кишечника до настоящего времени остается главной причиной, требующей экстренного хирургического вмешательства в периоде новорожденности. Клиническая картина кишечной обструкции у новорожденного развивается в ближайшие часы и сутки после рождения, и при отсутствии своевременной диагностики и последующего хирургического вмешательства приводит к смерти ребенка вследствие обезвоживания, интоксикации, недостатка питания и аспирации желудочного содержимого.
Эпидемиология
В среднем кишечная непроходимость встречается у 1 из 1500-2000 живорожденных детей.
Этиология
Причины врожденной кишечной непроходимости могут быть следующие: — пороки развития кишечной трубки (атрезия, стеноз); — пороки развития, вызывающие сдавление просвета кишечника (кольцевидная поджелудочная железа, аберрантный сосуд, опухоль); — аномалии ротации и фиксации кишечника (заворот средней кишки, синдром Ледда); — обтурация просвета кишечника вязким меконием при муковисцидозе (мекониальный илеус); — нарушение иннервации кишечника (болезнь Гиршпрунга, нейрональная дисплазия).
По уровню расположения препятствия различают высокую и низкую непроходимость кишечника, каждая из них имеет характерную клиническую картину.
Высокую непроходимость вызывает обструкция на уровне двенадцатиперстной и начальных отделов тощей кишки, низкую — на уровне дистальных отделов тощей, а также подвздошной и толстой кишки.
Непроходимость двенадцатиперстной кишки
Эпидемиология
Частота выявления в среднем составляет 1 случай на 5000-10 000 живорожденных. В 30% наблюдений сочетается с синдромом Дауна.
Этиология
Учитывая анатомические особенности двенадцатиперстной кишки, непроходимость этого отдела может быть вызвана следующими причинами: стеноз, атрезия, сдавление просвета аномально расположенными сосудами (предуоденальной воротной веной, верхней брыжеечной артерией), эмбриональными тяжами брюшины (синдром Ледда) и кольцевидной поджелудочной железой.
Пренатальная диагностика
УЗИ плода визуализирует в верхнем отделе брюшной полости расширенные и заполненные жидкостью желудок и двенадцатиперстную кишку — симптом двойного пузыря, что в сочетании с многоводием позволяет установить диагноз уже с 20 нед беременности.
Если родители принимают решение в пользу пролонгирования беременности, то при выраженном многоводии целесообразно провести лечебный амниоцентез с целью предупреждения преждевременных родов. Раннее установление диагноза крайне важно: требуется генетическая консультация и исследование кариотипа плода, поскольку в 30% случаев этот диагноз сочетается с синдромом Дауна.
Синдромология
При установлении пренатального диагноза атрезии двенадцатиперстной кишки показано комплексное обследование плода, так как в 40-62% случаев возможны сочетанные аномалии. Среди них наиболее часто встречаются врожденные пороки сердца и мочеполовой системы, пороки желудочно-кишечного тракта и гепатобилиарной системы. Кроме того, атрезия двенадцатиперстной кишки может входить в состав ряда наследственных синдромов, среди которых следует выделить панцитопению Фанкони, гидантоиновый синдром, синдромы Fryns, Opitz G, ODED (oculo-digito-esophageal-duodenal syndrome — синдром глаз, конечностей, пищевода, двенадцатиперстной кишки), Townes-Brocks и TAR (тромбоцитопения с отсутствием лучевой кости).
Помимо этого, при атрезии двенадцатиперстной кишки описаны гетеротаксия и выше упомянутая VACTER-ассоциация. Особое внимание при атрезии двенадцатиперстной кишки следует уделять пренатальному кариотипированию, поскольку хромосомные аномалии имеют вероятность 30-67%. Чаще прочих — синдром Дауна. Описаны семейные случаи с предположительно аутосомно-рецессивным наследованием.
Внутриутробная диагностика атрезии двенадцатиперстной кишки заранее информирует врачей неонатальной бригады о рождении такого ребенка и позволяет организовать экстренную помощь больному новорожденному. При подозрении на врожденную кишечную непроходимость сразу после рождения ребенку устанавливают зонд в желудок для декомпрессии желудочно-кишечного тракта и профилактики аспирационного синдрома, исключают энтеральную нагрузку и переводят новорожденного под наблюдение детского хирурга.
Клиническая картина
Симптомы высокой кишечной непроходимости обнаруживают уже в первые часы после рождения. Наиболее ранними и постоянными признаками являются повторные срыгивания и рвота, при этом в желудочном содержимом может быть небольшая примесь желчи. Установив сразу после рождения назогастральный зонд, из желудка эвакуируют большое количество содержимого (более 40,0-50,0 мл), в дальнейшем жидкость продолжает пассивно оттекать по зонду. Непостоянным, но характерным симптомом является вздутие живота в эпигастральной области, в остальных отделах живот запавший. Непосредственно после рвоты вздутие живота уменьшается. Пальпация живота безболезненна. Получение мекония при выполнении очистительной клизмы свидетельствует в пользу частичной кишечной непроходимости или обструкции выше фатерова сосочка судя по беспрепятственнму поступлению желчи в дистальные отделы кишечника. Вместе с желудочным содержимым ребенок теряет большое количество калия и хлоридов. При отсутствии лечения быстро наступает дегидратация. Ребенок становится вялым, адинамичным, физиологические рефлексы снижены, появляется бледность и мраморность кожного покрова, ухудшается микроциркуляция.
Диагностика
Для подтверждения диагноза применяют рентгенографическое исследование. С целью диагностики выполняют прямую рентгенографию брюшной полости в вертикальном положении, на которой определяют два газовых пузыря и два уровня жидкости, соответствующие растянутым желудку и двенадцатиперстной кишке. У большинства пациентов этого исследования бывает достаточно для постановки диагноза. В сомнительных случаях желудок дополнительно наполняют воздухом или водорастворимым контрастным веществом, при этом контраст скапливается выше зоны обструкции.
Лечение
При высокой кишечной непроходимости операцию выполняют на 1-4-е сутки жизни ребенка — в зависимости от тяжести состояния при рождении и сопутствующих заболеваний.
Прогноз
Летальность определяется тяжестью сочетанных пороков развития. В отдаленном периоде в 12-15% наблюдений отмечают такие осложнения, как мегадуоденум, дуодено-гастральный и гастроэзофагеальный рефлюкс, пептические язвы и холелитиаз. В целом прогноз благоприятный, выживаемость превышает 90%.
Атрезия тонкой кишки
Врожденные аномалии тонкой кишки в большинстве случаев представлены атрезиями.
Эпидемиология
Встречается с частотой 1 на 1000-5000 живорожденных детей. Дистальный отдел подвздошной кишки чаще подвержен поражению — 40%, а проксимальный и дистальный отделы тощей кишки — в 30 и 20% случаев соответственно, реже бывает непроходимость проксимального отдела подвздошной кишки — 10%.
Пренатальная диагностика
Обструкция тонкой кишки у плода визуализируется в виде множественных расширенных петель кишечника, при этом количество петель отражает уровень непроходимости. Увеличение количества вод и множественные дилатированные петли тонкой кишки, особенно с усиленной перистальтикой и плавающими частицами мекония в просвете кишки, позволяют заподозрить атрезию тонкого кишечника.
Синдромология
Встречаются сочетанные пороки развития, преимущественно желудочно-кишечного тракта (болезнь Гиршпрунга, дополнительные участки атрезии кишечника, аномалии аноректальной области) и мочевыводящих путей.Большинство случаев атрезии тонкой кишки бывают спорадическими. В отличие от атрезии двенадцатиперстной кишки, при атрезии тонкой хромосомные аберрации встречаются редко. От пренатального кариотипирования можно воздержаться, поскольку частота хромосомных аномалий при этом пороке низкая. При пролонгировании беременности и наличии выраженного многоводия для предупреждения преждевременных родов показан лечебный амниоцентез.
Помощь новорожденному в родильном зале
Внутриутробные признаки врожденной непроходимости тонкой кишки у плода требуют организованных действий персонала родильного дома. Низкий уровень обструкции вызывает значительное увеличение живота в объеме, что обращает внимание врача уже на первичном осмотре. При постановке желудочного зонда получают большое количество содержимого, часто застойного характера с примесью темной желчи и тонкокишечного содержимого. Отсутствие мекония при выполнении очистительной клизмы подтверждает подозрение, требуется экстренный перевод ребенка в детский хирургический стационар.
Клиническая картина
Поведение ребенка в первые часы после рождения не отличается от здорового. Основным признаком низкой кишечной непроходимости служит отсутствие мекония. При выполнении очистительной клизмы получают только слепки неокрашенной слизи. К концу первых суток жизни состояние ребенка постепенно ухудшается, появляется беспокойство, болезненный крик. Быстро нарастают явления интоксикации — вялость, адинамия, серо-землистая окраска кожного покрова, нарушение микроциркуляции. Прогрессирует равномерное вздутие живота, петли кишечника контурируют через переднюю брюшную стенку. Отмечается рвота застойным кишечным содержимым. При осмотре живот мягкий, доступен пальпации, болезненный в связи с перерастяжением петель кишечника. Течение заболевания может осложниться перфорацией петли кишечника и каловым перитонитом, в этом случае состояние ребенка резко ухудшается, появляются признаки шока.
Диагностика
Прямая обзорная рентгенография брюшной полости в вертикальном положении демонстрирует значительное расширение петель кишечника, повышенное неравномерное газонаполнение и уровни жидкости в них. Газонаполнение нижележащих отделов брюшной полости отсутствует. Чем больше петель визуализируется, тем дистальнее расположено препятствие.
Лечение
Новорожденный с признаками низкой кишечной непроходимости нуждается в экстренном хирургическом лечении. Предоперационная подготовка может проходить в течение 6-24 часов, что позволяет дополнительно обследовать ребенка и устранить водно-электролитные нарушения. Пролонгировать предоперационную подготовку не следует из-за высокого риска развития осложнений (перфорация кишечника и перитонит). Цель хирургического вмешательства — восстановить целостность кишечника при возможном сохранении максимальной его длины.
Прогноз
Выживаемость пациентов с неосложненной атрезией тонкой кишки близка к 100%. Летальность обусловлена осложнениями и неблагоприятным фоном в виде недоношенности, задержки внутриутробного развития, перфорации или заворота кишечника, кистозном фиброзе поджелудочной железы.
Атрезия и стеноз толстой кишки
Эпидемиология
Это самый редкий вид атрезии кишечника: встречается не чаще чем у 1 из 20 000 живорожденных детей. Чаще наблюдают поражение поперечной ободочной и сигмовидной кишки. Атрезия толстой кишки встречается менее чем в 5% случаев среди всех атрезий кишечника.
Пренатальная диагностика
Заподозрить обструкцию толстой кишки у плода можно при выявлении расширенных петель толстой кишки, заполненных гипоэхогенным содержимым с включениями. Однако в большинстве случаев эта патология не диагностируется пренатально в связи с резорбцией жидкости из кишечника и равномерным расширением кишечника на всем протяжении — без участков значительного увеличения диаметра. При выявлении расширенных петель толстой кишки дифференциальный диагноз следует проводить с болезнью Гиршпрунга, аноректальной патологией, с мегацистис-микроколон-интестинальным гипоперистальтическим синдромом и мекониевым перитонитом.
Непроходимость кишечника у новорожденных – явление достаточное частое. Иногда у ребенка возникают боли в животе, но после поглаживания животика они проходят.
Но в некоторых случаях боли в животе – это симптомы непроходимости кишечника, что предполагает серьезное лечение.
В данной статье рассмотрены случаи непроходимости кишечника у новорожденных, способы ее лечения, а также признаки, которые свидетельствуют о проблемах в кишечнике.
Причины
Все причины кишечной непроходимости у младенца также следует подразделять в зависимости от уровня поражения пищеварительного тракта. Выделяют такие формы:
- Высокая кишечная непроходимость;
- Низкая кишечная непроходимость.
| Высокая | Низкая |
|
|
Подобные пороки развития в 50% случаев ассоциированы с синдромом Дауна, поэтому в антенатальном периоде обязательно проведение первичной диагностики (УЗД плода).
Инвагинация
Существует смешанный вариант кишечной непроходимости у грудных детей, который характеризуется внедрением проксимального отдела в дистальный. Механизм этого заболевания связан с нарушенной перистальтикой Определяющее значение при этом имеет гипермоторика циркулярного слоя мускулатуры стенки полого органа.
К этому могут привести следующие факторы риска:
- Резкие изменения в режиме/рационе малыша;
- Неправильное введение прикормов;
- Отсутствие лечения воспалительных заболеваний кишечника.
При тонкокишечном варианте инвагинации следует ожидать начало некроза спустя 12-24 ч, подвздошно-ободочном – 6-12 ч, с локализацией в толстом – 36-48 ч.
Пилоростеноз
Происхождение пилоростеноза до сих пор не выяснено. Морфологический субстрат заболевания – наличие резко утолщенного мышечного слоя пилорического отдела желудка, из-за чего происходит задержка эвакуации и непроходимость.
Статистически встречается чаще среди мальчиков первого года жизни. Причем клиническая картина начинает развиваться уже к 3-4 неделе. Сперва возникают частые срыгивания, «рвота фонтаном». Ребенок не набирает массу, прогрессирует обезвоживание.
Своевременное оперативное лечение позволяет достаточно быстро вернуть малыша к нормальной жизни – к 7-8 суткам уже отсутствуют признаки нарушения пищеварения, начинается прибавка в весе.
Летальность при оказании лечения отсутствует.
Мекониальный илеус
У грудничка с наличием муковисцидоза может наблюдаться непроходимость по типу обструкции конечного отдела подвздошной кишки чрезмерно вязким меконием. Состояние начинает развиваться еще внутриутробно, поэтому его можно определить при проведении ультразвукового исследования (УЗИ).
Обращение к врачу является обязательным, так как мекониевая непроходимость может послужить причиной перекрута, что опасно развитием острой ишемии (инфаркт) кишечника и последующим перитонитом.
В группу риска попадают дети, имеющие отягощенный семейный анамнез по муковисцидозу.
Подробнее о непроходимости и ее причинах
Непроходимость делится на хроническую и приобретенную, которая может развиться в двух случаях:
- из-за передавливания кишечника (странгуляционная);
- если задний проход закрыт какой-либо опухолью или новообразованием (обтурационная).
Также непроходимость делится на частичную и полную. При первом виде непроходимость неполная, т. е. остается небольшая часть для прохода. Во втором случае кишка становится полностью непроходимой.
У грудничка основные причины, которые могут вызвать непроходимость, – защемление или ущемление кишки. Другое название этого явления – инвагинация.
В этом случае часть одной кишки входит в область другой. У мальчиков после шести месяцев жизни такое явление возникает чаще.
Причиной заворота кишки являются нарушения в работе перистальтики, которым подвержены дети.
Проблемы в сокращении стенок кишечника могут быть из-за излишней подвижности толстой кишки и незрелости системы пищеварения, еще кишку может сдавить опухоль в кишечнике.
Кроме того, инвагинация может произойти из-за спайки, находящейся в животе ребенка после операции. Если ребенок достаточно активный, то кишечник может завернуться за спайку в ходе прыжка.
Проблемы с проходимостью кишечника у ребенка заключаются также в слишком тугих каловых массах для организма новорожденного.
В итоге фекалии ребенка перекрывают кишечный просвет, что формирует копростаз, который вызывает непроходимость.
Копростаз может наблюдаться при различных врожденных дефектах кишки. Однако перекрыть задний проход может не только обилие каловых масс, но и глисты, а также какое-либо новообразование.
В случае с глистами дополнительный спазм кишки происходит от выделяемых ими токсинов. В таких случаях лечение начинают со снятия спазма кишечника.
Случается, что в течение первых двух недель с начала жизни ребенка появляются обильная рвота и тошнота.
Это может произойти из-за сужения жома между желудком и кишечником (пилоростеноз), из-за чего молоко не поступает в данные органы.
К врожденным дефектам, которые могут вызвать непроходимость в организме ребенка, относятся неправильное расположение и размеры кишечника, неправильное расположение соседних органов (поджелудочной железы).
Недостаток калия в крови может также вызвать динамическую кишечную непроходимость у новорожденного ребенка.
Развитие непроходимости происходит из-за нарушений двигательной функции кишечника. Все это возможно после перенесенной операции, пневмонии или родовой травмы ребенка.
Также данный недостаток ЖКТ возможен, если новорожденный болен кишечной инфекцией.
Итак, давайте обобщим причины кишечной непроходимости:
- новообразования, опухоли в кишечнике;
- хронические дефекты ЖКТ;
- защемление, зажим кишки;
- спайки в кишечнике;
- осложнения после оперативного вмешательства;
- осложнение после курса лечения медикаментами;
- копростаз.
Причины возникновения
Факторы, провоцирующие развитие кишечной непроходимости, у детей до года и в более старшем возрасте отличаются.
У новорожденных причинами такого недуга являются нарушения формирования определенных внутренних систем при внутриутробном развитии.
Диагноз непроходимости кишечника в большинстве случаев устанавливается в первые дни после рождения ребенка.
У детей старшего возраста патологический процесс развивается на фоне некоторых заболеваний, последствий воздействия негативных внешних факторов или генетической предрасположенности.
Причинами кишечной непроходимости у детей могут стать следующие факторы:
- чрезмерный прием некоторых лекарственных средств;
- серьезные погрешности в питании;
- врожденная нестабильность работы кишечника;
- поражение организма глистами и паразитами других категорий;
- прогрессирование новообразований в системе пищеварения;
- попадание инородных тел в пищевод;
- заворот кишок;
- инвагинация (выпадение части кишечника у грудничков);
- врожденные отклонения работы внутренних органов;
- прогрессирование воспалительных процессов в организме;
- нарушение работоспособности желчевыводящих путей;
- развитие спаечных процессов в желудочно-кишечном тракте;
- последствия хирургического вмешательства в органы брюшной полости.
Как проявляется долихосигма кишечника у ребенка? Узнайте об этом из нашей статьи.
Признаки заболевания и его диагностика
Признаки кишечной непроходимости ребенка абсолютно разные. Одним из них является отсутствие дефекации после рождения или испражнения с кровью.
Возможны жидкий стул, вздутие живота от скопившихся газов. Также характерно вздутие кишки. В некоторых случаях она бывает заметна невооруженным глазом.
Кроме того, признаком непроходимости является и рвота, которая наступает спустя какое-то время после приема пищи.
Как правило, количество рвотных масс намного больше объема молока, которое выпил ребенок. После расширения желудка временно интервал тошноты может увеличиться.
Основные симптомы при этом проявляются и внешне – ребенок становится беспокойным, у него наблюдаются активное потоотделение и бледность. В таком случае быстрое и эффективное лечение необходимо.
Отсутствие, задержка дефекации и внезапные боли в животе – основные симптомы непроходимости. Как правило, боли выражены в области живота, они возникают внезапно, схватками, и повторяются каждые десять минут.
Причины этого кроются в том, что кишечник пытается протолкнуть содержимое, позднее боль становится постоянной, потому что мышцы кишечника устают.
Боль может уменьшиться на второй или третий день, но это плохой знак.
Несмотря на проявляющиеся симптомы, поставить диагноз «непроходимость» достаточно сложно.
Уточнить ее вид и причины еще сложнее, потому что, несмотря на то, что существует рентген, спутать кишечную непроходимость с чем бы то ни было еще несложно, т. к. похожие симптомы и нарушения в кишечнике бывают у недоношенных детей.
Однако при каких бы то ни было подозрениях на непроходимость кишечника следует сразу обратиться к врачу, т. к. проблема очень серьезная и может привести к летальному исходу.
Первым делом врач выполняет осмотр ребенка, чтобы определить состояние здоровья в целом. Затем возможно обследование рентгеном, которое позволяет выявить дефекты в развитии или расположении органов ЖКТ.
Иногда кишечник ребенка наполняют воздухом или используют барий для большего раскрытия кишки, чтобы увидеть возможные опухоли или копростаз.
Данная процедура делается, если родители обратились не позднее двенадцати часов после появления первых симптомов.
В более сложных случаях применяют особый метод хирургического вмешательства – лапароскопию для обследования заворотов и спаек кишки.
Возможно применение УЗИ, но только в качестве дополнительной диагностики в спорных случаях.
Диагностика
Рентгенологическое исследование помогает врачу правильно поставить диагноз.
- Опрос ребенка (если это возможно по возрасту) и родителей: позволяет выяснить время начала заболевания, жалобы, динамику развития болезни, индивидуальные особенности организма ребенка.
- Осмотр дает возможность оценить общее состояние ребенка, выявить болезненность живота и ее локализацию, вздутие живота, характер рвотных масс и стула (если он есть), напряжение мышц живота, состояние сердечно-сосудистой и дыхательной систем и др.
- С помощью рентгенологического обследования можно провести раннюю диагностику инвагинации, подтвердить наличие пилоростеноза, удлинение сигмовидной кишки и др. По решению врача, в некоторых случаях применяется нагнетание воздуха в кишечник через прямую кишку, а в некоторых исследованиях используют барий.
- В сложных для диагностики случаях применяется исследование лапароскопией (при спаечной непроходимости, заворотах и др.).
- УЗИ органов брюшной полости применяется в качестве вспомогательного метода обследования.
Терапия патологии
Если у ребенка наблюдаются вышеперечисленные симптомы, то нужно немедленно обратиться к врачу.
Непроходимость кишечника у детей может повлечь за собой серьезные последствия, включая смерть ребенка.
Самолечением в таких случаях заниматься не нужно – требуется лечение под наблюдением опытного врача.
В клинику или больницу следует обратиться как можно скорее, в некоторых случаях может потребоваться консультация хирурга.
При завороте кишки ее пытаются расправить воздухом, который запускают в задний проход ребенка.
Чтобы быть уверенным, что кишечник принял нормальное состояние, малыша оставляют в больнице для дальнейших наблюдений. Позже ребенку вводят бариевую взвесь в кишечник.
Если кишка приняла нормальное состояние, то взвесь примерно через три часа выйдет вместе с фекалиями.
Кишечник можно расправить таким способом, если обратиться за помощью и начать лечение не позже суток с начала появления первых симптомов.
Если непроходимость вызвана клубком глистов в просвете кишки, то сначала пробуют снять с кишки спазм.
Если это не помогает, то требуется оперативное вмешательство – хирург разрезает живот и пытается протолкнуть глистов дальше, по кишечнику.
В некоторых случаях, если этот способ не сработал, кишку разрезают и достают гельминтов с последующим зашиванием.
Динамическая непроходимость требует лечение более длительное и серьезное, а также обязательную госпитализацию.
Ребенку делают различные виды клизм, восполняют нехватку калия в организме, вкалывают «Прозерин» и ставят капельницы с различными гипертоническими растворами.
Кроме того, лечение динамической непроходимости предполагает введение в желудок зонда и дальнейшие процедуры очищения кишечника.
Спаечная непроходимость кишечника наиболее опасна. В данном случае без оперативного вмешательства не обойтись.
Если родители поздно обратились в больницу, то кишечник может быть с первыми симптомами некроза. Тогда омертвевшую часть кишечника приходится удалять.
При перитоните лечение включает в себя различные витамины, обезболивающее и средства, направленные на общее укрепление организма.
При кишечной непроходимости важно очень быстро распознать признаки и симптомы патологии, а затем вовремя начать лечение.
Если первые симптомы непроходимости проявляются еще в роддоме, то тогда ребенку делают промывание желудка, ставят различные капельницы.
В случае ухудшения состояния обязательно прибегают к оперативному методу.
Если наблюдается замедление процесса выделения кала или его полное прекращение, врачи говорят, что диагностирована кишечная непроходимость у детей. Заболевание — сложное и многопричинное. Нарушение вызывают врожденные пороки развития кишечного отдела, двигательная дисфункция органа, растущие новообразования. Патология требует немедленного медвмешательства, т. к. высок риск развития тяжелых последствий вплоть до смерти ребенка или новорожденного. Недуг лечится медикаментозно, диетотерапией, хирургически.
Лечение
Перед началом терапии потребуется пройти диагностику, чтобы подтвердить подозрение на конкретную болезнь и определить её вид. Спаечная кишечная непроходимость у детей будет лечиться определённым образом, и для каждого типа могут назначаться свои меры. Для диагностики применяется ряд процедур, которые позволят определить разновидность болезни.
- В первую очередь проводится физический осмотр, во время которого врач расспрашивает и истории болезни и про симптомы. Доктор прощупает живот малыша и сделает предположение о возможной проблеме. Если брюшная полость вздутая, чувствительная и прощупывается комок, тогда можно заподозрить закупорку. Дополнительно доктор будет слушать звуки, которые издаёт брюшная область.
- Рентгенография позволяет утвердить диагноз, поэтому при подозрениях на кишечную непроходимость, врач должен настоять сделать снимок. Не все препятствия можно увидеть благодаря обычным рентгеновским лучам, поэтому полезна будет компьютерная томография. Ультразвуковое исследование достаточно часто назначается, если есть у ребёнка кишечная непроходимость.
- Предпочтительной мерой является бариевая или воздушная клизма, потому как данная процедура способна убрать патологию и избавить от дальнейшего лечения. Во время неё вводится жидкий барий или кислород в толстый кишечник через прямую кишку.
При подтверждении кишечной непроходимости, ребёнка госпитализируют после первого обследования. Терапию начнут незамедлительно, чтобы снизить вероятность защемления кишок. Потребуется предпринять ряд действий, которые помогут улучшить состояние ребёнка.
Лечебные мероприятия
- Прежде всего, будет введена назогастральная трубка, с помощью которой можно устранить составляющее желудочно-кишечного тракта.
- Внутривенная жидкость вводится для того, чтобы не допустить обезвоживание и убрать ионный дисбаланс.
- При завороте используют ректальную трубку – она вставляется в кишечник. Бариевая клизма помогает при инвагинации в 70% случаев.
- Полная непроходимость ликвидируется благодаря операции. Поражённую область убирают хирургическим путём, также устраняют долю кишечника. Когда проблема спровоцирована грыжами, спаечным процессом, полипами и опухолью, то их удаляют во время операции.
- Антибиотики прописывают до и после хирургического вмешательства, чтобы не допустить угрозу заражения в области блокировки.
После принятия терапевтических мер и устранения проблемы, необходимо соблюдать диету. В рационе должно присутствовать большое содержание волокон, чтобы можно было правильно сформировать стул.
Прогноз для многих детей положительный, если лечение было своевременным. При правильном подходе можно выздороветь без осложнений. Всего 1-2% детей лечение не помогает и наступает летальный исход.
Также к смерти приводит неконтролируемая непроходимость, потому как достаточно редко патология проходит без терапевтических мер.
Описание патологии
Непроходимость кишечника у детей представляет собой патологию, связанную со сбоем в процессе проталкивания химуса (расщепленной пищи с пищеварительным соком) по просвету. У малышей первого года жизни заболевание сопровождается сильными болями, спазмами, рвотой. В основной массе применяют хирургическую тактику устранения патологии, особенно у новорожденных. Старшим деткам назначают консервативное лечение и диету.
У грудничков болезнь вызывает сильные спазмирующие боли.
Детская кишечная непроходимость — это своего рода закупорка просвета. Сложность и степень тяжести недуга зависит от локализации проблемы — чем выше произошел засор, тем тяжелее будет проходить болезнь. Особенностью является проявление специфически быстрыми симптомами в яркой форме. Правильное и своевременное реагирование в виде лечения определяет исход. Если хроническая форма устраняются медикаментозно, то острая — только хирургически.
Классификация кишечной непроходимости у детей
Кишечная непроходимость у новорожденных и более старших пациентов классифицируется по генетике, анатомически-физиологческим, симптомными параметрам. Правильное определение типа засора позволяет назначить адекватное лечение, отрегулировать интенсивность применяемых мер. Международная классификация:
- По происхождению различают врожденную и приобретенную форму.
- По механизму образования — механическую, динамическую.
- По особенностям симптоматики — полную, частичную, острую, хроническую.
- По характеру сдавливания сосудов, снабжающих кишку кровью, — странгуляционную, обтурационную, смешанную (со спайками).
Врожденная
Формирование непроходимости кишечника может начаться еще в утробе матери.
Эта форма непроходимости кишечника формируется еще в утробе матери на фоне аномалий развития плода, поэтому новорожденный уже с первых часов страдает от выраженных симптомов дисфункции. При особой тяжести протекания у младенца развивается рвота желчью, вздутие живота. При слабой форме болезни наблюдаются запор, рвота. Если эта патология обнаруживается с опозданием, повышается риск разрыва кишечника. Проявлениями врожденной патологии являются стеноз (сужение сосудов, просвета), атрезия (сращение стенок органов), воспаление. Такая форма характерна новорожденным.
Приобретенная
Патология провоцируется внешними или внутренними неблагоприятными факторами. Чаще развивается у грудничков возрастом от 4-х месяцев до года в виде инвагинации (проникновение одного участка кишки у другой) или механического нарушения. Спайки образуются довольно редко. Характерными особенностями болезни является неожиданно возникший, приступообразный болевой синдром, который переходит во рвоту, а в стуле обнаруживается кровь со слизью. Детский недуг требует немедленной госпитализации малыша.
Основной причиной непроходимости является застой каловых масс на фоне слабости (атонии) кишечных мышц, а, следовательно, перистальтики.
Динамическая
Скачки внутрикишечного давления провоцируют перитонит.
Провоцируют развитие этой формы ослабление регионарного кровоснабжения брыжейки, нарушение водно-электролитного баланса, дисфункция отделов ЦНС, отвечающих за коррекцию работы ЖКТ. В результате развивается воспаление. Частота возникновения — 10% из всех фиксированных случаев. Классификация на подформы:
- паралитические, когда проблема атонии возникает на фоне проведенной операции и сопровождается парезом, скачком внутрикишечного давления, что чревато разрывом кишки и перитонитом;
- спастические патологии, характеризуемые чрезмерным напряжением мышц, приступообразной болью живота, отсутствием скачка температуры, вздутия, но возможно появление рвоты.
Механическая
Вызывать эту патологию могут образование спаек в организме на фоне неправильного заживления ран после вмешательства в брюшную полость. В зависимости от причинных факторов существуют такие подформы:
Каждый из перечисленных видов кишечной непроходимости у грудничка и старшего ребенка отличается характерными симптомами, но имеются общие признаки патологии, такие как:
Непроходимость кишечника у ребенка: симптомы состояния у новорожденных и детей постарше. Сильные боли в животе могут быть опасны для жизни.
Классификация
В зависимости от времени образования патология бывает врожденной и приобретенной. Первый вариант формируется еще во время внутриутробного развития. Патология может проявляться в виде сужения просвета органа, сращивания или воспалительных процессов. Приобретенная форма развивается на фоне ухудшения перистальтики с последующим застоем химуса.
В зависимости от патогенеза (механизма образования) синдром бывает механическим и динамическим. Первая форма развивается на фоне спаек, инвагинации, оперативных вмешательств, а также сдавливания опухолями, паразитами и инородными телами. Она, в свою очередь, делится на странгуляционный и обтурационный тип.
При обтурации, или закупорке, просвет кишечника сдавливается каловыми камнями, опухолями и т. д. Странгуляционная непроходимость развивается на фоне нарушения кровообращения. Она может стать причиной перитонита и некроза кишечной стенки. Причины динамической непроходимости связаны с нарушением кровообращения, ЦНС, а также водно-электролитного баланса. Бывает паралитической и спастической.
Высокая непроходимость диагностируется в том случае, если область поражения приходится на тонкую кишку. Низкая – если патологический процесс локализуется ниже баугиниевой заслонки тонкого кишечника. По течению процесс КН бывает острой и хронической. В детском возрасте чаще всего возникает первый вариант. Также синдром бывает полным и частичным. При частичном варианте нарушается тонус кишечной стенки. Полный вариант требует незамедлительного лечения и опасен для жизни ребенка.
Синдром вызывает боль и вздутие живота
Коротко о том, что значит непроходимость кишечника у детей
Кишечная непроходимость у ребенка, это состояние, которое характеризуется остановкой прохождения содержимого желудка через кишечник. Бывает механическая непроходимость, когда просвет кишечника закрыт (имеется какое-нибудь препятствие). А так же паралитическая непроходимость, при ней мышцы кишечника полностью расслабленны или наоборот произошел их спазм, в этом случае речь идет о спастической непроходимости.
При нормальной работе кишечник, сокращаясь, продвигает свое содержимое к выходу. Под его сокращением, мы понимаем перистальтику. Если она нарушена, то появляются проблемы.
Причины кишечной непроходимости у ребенка
Непроходимость кишечника у детей может иметь целый ряд причин. Каловые камни, незрелость пищеварительной системы, ранний прикорм малыша, опухоли, полипы, попадание инородного тела и инфекция – могут создать препятствия на пути дальнейшей транспортировки содержимого кишечника или полностью его остановить.
Непроходимость кишечника у новорожденных может иметь врожденный характер. Эта патология связана с неполноценностью пищеварительного тракта. Врожденных дефектов много, не будем их здесь разбирать. Оставим это медицинским специалистам, родителям в ней сложно разобраться, поэтому не будем углубляться в сложные медицинские термины и тонкости. Эта статья для родителей в ознакомительных целях, чтоб иметь представление о проблеме, понимать ее серьезность и знать симптомы.
Полезные статьи: