В последние годы смертность от панкреатита очень возросла. Проблема, конечно, касается острой формы течения данного недуга. Статистические исследования показывают, что 40% случаев острый панкреатит заканчивается для пациента летально.
Болезнь не щадит ни женщин, ни мужчин и чаще всего смерть наступает на первой неделе обострения. Если у больного диагностирована геморрагическая или смешанная форма панкреатита, то возможность умереть в данном случае остается достаточно высокой.
Болезнь сопровождается тотальными патологическими изменениями в поджелудочной железе. Пациент должен постоянно находиться начеку, ведь известно, что панкреатит не относится к разряду рядовых болезней, а пренебрежительное отношение к его симптомам представляет смертельную опасность для человека.
Основные признаки панкреатита
Рвота, тошнота и опоясывающие боли в верхней области живота, появляющиеся сразу же после приема пищи – это первые и главные симптомы хронического и острого панкреатита. Причем даже сильная рвота не приносит больному ни малейшего облегчения.
При хронической форме панкреатита симптомы не проявляются так резко, но болезненные процессы длятся значительно дольше, чем при острой форме. Боли, которые изначально возникают в области живота, далее распространяются в нижнюю часть грудной клетки.
Зачастую панкреатит сопровождается приступообразными болями, возникновение которых характерно именно для острой формы болезни, исход которой никогда нельзя предугадать.
Какие виды заболевания выделяют
Есть два вида патологии – хронический и острый панкреатит.
Хронический панкреатит проявляется на почве острой формы заболевания. Прогрессирует болезнь на протяжении лет, подвергаясь деформации всё больше.
При острой форме воспаление органа происходит почти мгновенно. Форма заболевания встречается редко. В группе риска чаще оказываются пациенты мужского пола в возрасте сорока-пятидесяти лет. Фактором риска при данной патологии часто выступает хронический алкоголизм.
Типы панкреатита
Острая форма
Острый панкреатит является самой опасной формой данного заболевания, при которой смерть частный исход. У больного с данным типом наблюдаются локализованные болевые ощущения в области левого или правого подреберья. В случае поражения всей поджелудочной железы, может прослеживаться опоясывающая боль живота. Для острого панкреатита характерны и другие признаки, такие как:
- отрыжка,
- тошнота,
- икота,
- сухость во рту,
- частая рвота пищевыми массами с примесью желчи, причем избавление от содержимого желудка не приносит больному облегчения.
Панкреатит необходимо диагностировать как можно раньше, так как несерьезные, на первый взгляд, проблемы могут привести к необратимым последствиям.
Если болезнь развивается стремительно, то состояние пациента резко ухудшается в очень короткие сроки, и может наступить смерть, при этом наблюдаются следующие симптомы:
- Понижение артериального давления.
- Повышение температуры тела.
- Учащенное сердцебиение.
- Бледность кожных покровов.
- Сильная одышка.
- Белый налет на языке.
- Черты лица пациента заостряются.
- Вздутие живота.
- Признаки пареза желудка и кишечника.
- На поздних сроках развития болезни при пальпации живота выявляются симптомы раздражения брюшины.
Следует все время помнить, что панкреатит опасен внезапной смертью.
Холангиогенная форма панкреатита
У больных, имеющих панкреатит холангиогенной формы, симптомы болезни появляются сразу после приема пищи. Данный тип заболевания вызван присутствием камней в желчных протоках. Желчегонные ингредиенты состоят из алкалоидов, жирных кислот, эфирных масел, белков, потопина и сангвинарина.
Хроническая алкогольная форма панкреатита
Эту форму зачастую диагностируют у тех людей, которые откровенно злоупотребляют спиртными напитками. Понятно, откуда возникло такое название. Признаки алкогольного панкреатита выражаются очень ярко и появляются после употребления в пищу свежих фруктов, овощей и любых острых или кислых продуктов.
Ранняя стадия развития болезни может сопровождаться частыми запорами в сочетании с гипомоторной дискнезией толстого кишечника и желчевыводящих путей. Очень скоро на смену запору приходит неустойчивый ярко выраженный жидкий стул. Диарея при алкогольной форме панкреатита является неизменным спутником и типичным симптомом.
Есть ли шансы выжить при заболевании?
Чтобы выжить при панкреонекрозе, необходима экстренная госпитализация в хирургическое отделение. Мучительный процесс гибели клеток протекает стремительно, может быть молниеносным и завершиться в течение одного-двух часов. Если некроз стал тотальным — гибель наступает в 100% случаев. Для прерывания замкнутого патологического круга нужно срочное проведение реанимационных мероприятий и операции. В этом случае возможно сохранение жизни.
Изначально пациент поступает в отделение реанимации, где проводятся все меры по неотложной терапии, чтобы вывести больного из шока. Проводится дезинтоксикация, обезболивание, создается полный функциональный покой поджелудочной железе. Примерно на 5 день, когда становятся понятны границы и масштабы поражения органа, проводят некрэктомию.
Но это происходит не всегда в такие сроки. Если поражение носит тотальный характер, и счет идет на часы, операция проводится сразу, иногда поджелудочная железа удаляется полностью — панкреатотомия. Больного необходимо зафиксировать для проведения дальнейших манипуляций по промыванию установленных дренажных систем, и в таком положении он может находиться продолжительное время.
Продолжительность лечения после операции длительная, занимает более полугода или год. В обязательном порядке соблюдается предписанная диета — стол № 5 по Певзнеру. В дальнейшем под наблюдением гастроэнтеролога она может меняться на стол № 1 и его модификации. Только специалист может определить, сколько времени нужно находиться на строгой диете.
Помимо режима питания, назначается прием ферментных препаратов, имеющих хороший отзыв о лечении панкреатита, и еще ряд медикаментов, которые необходимы для хорошего самочувствия. Все предписания должны неукоснительно выполняться — только так можно повысить качество жизни после операции.
Причины высокой смертности среди пациентов
Уже было отмечено выше, что от панкреатита умирают как мужчины, так и женщины. Наиболее часто летальный исход наблюдается в первую неделю болезни.
Врачи в этом случае диагностируют геморрагическую или смешанную форму панкреатоза, которая сопровождается тотальными патологическими изменениями в поджелудочной железе. Смерть пациента от панкреатита может наступить в следующих случаях:
- Если у него изменены структуры тканей или клеток поджелудочной железы.
- В случае возникновения экссудата и формирования некротических очагов.
- При реактивных патологических процессах в очагах – некроз поджелудочной железы.
Обычно в этих случаях время наступления смерти исчисляется несколькими часами или сутками. В редких случаях больной может продержаться около месяца. Орган, именуемый поджелудочной железой, выделяет крайне агрессивный пищеварительный сок, способный переваривать любой белок, в том числе и саму поджелудочную железу.
Природа человеческого организма предусмотрела процесс переваривания пищи, в ходе которого панкреатический сок транспортируется в дуоденальную кишку и смешивается с другими веществами.
Если для попадания сока в двенадцатиперстную кишку существуют некие препятствия, в результате которых агрессивный продукт останется в собственных протоках, то не исключен процесс самопереваривания поджелудочной железы, называющийся в медицине панкреатозом, а некроз поджелудочной железы, это уже крайне тяжелая форма панкреатита.
Из сказанного выше следует, что причиной смерти при панкреатите являются засоренные протоки поджелудочной железы. К основным факторам высокой смертности от панкреатита относятся:
- алкоголизм;
- неправильное питание (слишком острая и жирная пища, включение в рацион продуктов, содержащих консерванты);
- желчнокаменная болезнь;
- постоянные стрессы.
Частые нервные перенапряжения и хронические стрессовые ситуации способны вызывать в желчных протоках спазмы, которые непременно будут тормозить естественные процессы переваривания пищи. Следствием этого являются всевозможные патологические изменения в поджелудочной железе.
Причиной смерти от панкреатита можно назвать и продукты питания характеризующиеся как «сокогонные». Это сочетание очень жирной и острой пищи с большими дозами алкогольных напитков, нужно понимать, что алкоголь и панкреатит просто не сочетаются. Летальный исход может быть вызван сильным ударом в солнечное сплетение, с последующим развитием панкреатоза.
Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Что такое панкреонекроз поджелудочной железы?
Согласно статистическим данным, смертельным исходом панкреатит заканчивается в 40 % от общего количества случаев. Иными словами, по причине острого воспаления ПЖ уходят из жизни 4 человека из 10 страдающих этой болезнью. В целом существует немало патологий данного органа, которые чреваты самым неблагоприятным прогнозом.
Людмила Сенчина
Советская и российская певица и актриса, признанная народной артисткой РФ и заслуженной артисткой Украины, родилась 13 декабря 1950 года на Украине, в Николаевской области. Благодаря отцу, директору посёлкового дома культуры, Людмила впервые вышла на сцену. Сначала это были любительские спектакли и праздничные выступления, но после окончания ленинградского музыкального училища к ней постепенно стала приходить слава.
Параллельно Сенчина начала сниматься в кино, в советских фильмах она появлялась редко, но при этом всегда исполняла главные роли. Особую популярность актриса обрела после выхода в 1977 году фильма «Вооружён и очень опасен», именно с этого момента в биографии Сенчиной наступил крупный поворот. В 80-90-е годы её популярность как эстрадной певицы достигла своего апогея: её песни «Белой акации гроздья душистые…», «Камушки», «Любовь и разлука», «Полевые цветы» напевала вся страна.
Людмила Сенчина была замужем 3 раза. В последних своих интервью она признавалась, что пожалела о разводе со своим первым мужем, с которым провела в браке 10 лет. Согласно словам самой певицы, в её жизни был период, когда она находилась в серьёзном депрессивном состоянии. В течение этого времени она начала стремительно набирать вес, хотя чуть позже так же быстро пришла в форму.
Многие её поклонники склоняются к мнению, что именно эти два фактора: депрессия и вероятный приём жиросжигающих препаратов послужили серьёзным толчком к развитию страшного заболевания — онкологии поджелудочной железы. Артистка обладала мужественным характером, она выступала даже тогда, когда проходила курсы химиотерапии, и продолжала строить планы относительно своей творческой деятельности.
Олег Янковский
Блистательный исполнитель самых разных ролей как комедийных, так и героических и просто харизматичная личность— Олег Янковский. Кинорежиссёр, актёр театра, кино и телевидения СССР и России родился в Казахской ССР 23 февраля 1944 года. Образование получил в театральном институте Минска, но свою карьеру начал в Саратове.
Именно там он работал какое-то время в городском театре, куда его взяли по просьбе жены Людмилы Зориной. На первых порах Янковский пребывал в её тени, однако, в 1967 году ситуация круто изменилась: артиста приметил Владимир Басов, известный кинорежиссёр, который на тот момент занимался съёмками фильма «Щит и меч» и искал на главную роль актёра с красивым и мужественным образом.
В преддверии 2009 года Янковский обратился за медицинской помощью, жалуясь на сильные боли в животе. К тому времени он уже выглядел очень истощённым. Медики обнаружили у него злокачественную опухоль поджелудочной железы последней стадии — именно тогда стало понятно, что актёр не сможет прожить долго.
Какое-то время Янковский лечился в Германии, но лечение даже в такой стране с достаточно развитой медициной не принесло положительного результата, и уже через месяц он вернулся в Москву, успев сыграть в своём последнем спектакле. В апреле Янковскому стало значительно хуже: у него открылось внутреннее кровотечение. Уже 20 мая Олега Ивановича не стало — от диагностирования болезни до смерти прошло менее года.
Святослав Бэлза
Родился 26 апреля 1942 года в городе Челябинск. Его отец посвятил всю свою жизнь музыковедческой деятельности, поэтому мальчик уже с ранних лет рос в этой атмосфере и в скором времени стал проявлять интерес не только к музыке, но и к мировой литературе. Особенный интерес у него вызывало творчество Уильяма Шекспира.
Окончив филологический факультет московского университета и поступив на работу в институт мировой литературы Горького, Бэлз стал писать для «Литературной газеты» — это были эссе и обзоры на произведения зарубежных авторов, а также труды, посвящённые теме влияния европейской культуры на русское литературное творчество.
С 1987-го года Бэлза стал работать на телевидении, он вёл собственную программу «Музыка в эфире», совместно с Марией Максаковой был ведущим «Романтики романса», работая в паре с Аллой Сигаловой, вёл программы «Большой балет» и Большая опера». На литературном, музыкальном и просветительском поприще Бэлза был удостоен множества премий и наград.
Ничто не предвещало беды, но в конце 2013 года Святослав Игоревич почувствовал недомогание и боли в животе. По словам самого Бэлзы, до этого он был в отличной физической форме и не был у медиков около 20 лет. Насыщенные работой дни не позволяли литературоведу обратиться за помощью: визит к специалистам постоянно откладывался.
Весной 2014 года Бэлзе поставили неутешительный диагноз — рак ПЖ. В первую неделю мая наличие болезни подтвердили в одной из клиник Германии, где писатель остался на дальнейшее лечение. Однако срок жизни, отмеренный ему, оказался совсем коротким: 3 июня 2014 года Святослав Бэлза скончался прямо в мюнхенской больнице.
Любовь Орлова
Страшная болезнь — рак ПЖ унесла и жизнь советской актрисы театра и кино, пианистки, танцовщицы и певицы Любови Орловой. Она родилась 29 января 1902 года в Звенигороде. Всю жизнь посвятила театру и музыке, училась в Московской консерватории и гитисе, долгое время преподавала музыку и работала в столичных кинотеатрах.
С 1933 года началась её карьера кинозвезды, которая стартовала с картины Григория Александрова «Весёлые ребята». Благодаря своему чудесному сопрано и превосходной игре на фортепиано и рояле, она стала известной по таким фильмам, как «Волга-Волга», «Светлый путь», «Встреча на Эльбе», «Русский сувенир», «Скворец и лира». Дважды артистка была награждена Сталинской премией, за свои заслуги она получила два Ордена Трудового Красного знамени, а также Орден Ленина.
26 января 1975 года Любовь Орлова скончалась, причиной её смерти стала злокачественная опухоль ПЖ. Врачи, желающие защитить певицу от стресса, долгое время скрывали от неё диагноз, в связи с которым была осуществлена госпитализация. В определённый период Любовь Петровна пошла на поправку, но заболевание всё равно взяло верх.
Стив Джобс
Мировая знаменитость — изобретатель, предприниматель и промышленный дизайнер из Сан-Франциско — Стив Джобс также скончался от рака поджелудочной железы. Этот человек известен многим как основатель крупной корпорации «Apple», создатель и iphone и ipad.
В 2003 году, когда Стиву было 48 лет, ему поставили серьёзный диагноз — рак островковой клетки. Несмотря на агрессивный характер болезни, тип данной патологии был очень редким, поддающимся оперативному лечению. Однако в течение 9 месяцев Джобс отказывался от хирургического вмешательства, поскольку не желал, чтобы вскрывали его тело.
Всё это время он пытался вылечиться нетрадиционными методиками: следовал принципам веганской диеты, проходил курсы траволечения и иглоукалывания, посещал медиумов. Но болезнь продолжала прогрессировать, и в июле 2004 года Стив согласился на операцию, ему была проведена панкреатодуоденэктомия, в результате которой злокачественное образование успешно удалили. Казалось бы, болезнь отступила, но в печени бизнесмена были обнаружены метастазы.
В последующие 3 года здоровье Стива ухудшалось, он заметно похудел, но продолжал заниматься деятельностью, вёл презентации и упорно умалчивал всю истину о состоянии своего здоровья, списывая ухудшение внешнего вида то на дисбактериоз, то на гормональные сбои. На самом деле из-за иммунодепрессантов и обезболивающих у Джобса практически не было желания есть, а вместо того его одолевала страшная депрессия, лечиться от которой Стив отказывался.
В 2009 году Джобс огласил свою проблему, передав все дела Тиму Куку, руководителю по продажам Apple. Его уход продлился до начала 2010 года, однако, уже 17 января 2011 года было снова объявлено, что глава компании берёт медицинский отпуск. 24 августа того же года Стив официально заявил о своём уходе с поста, а 5 октября его не стало: из-за осложнений болезни у него произошла остановка дыхания. Стив Джобс скончался в окружении своей семьи: жены, сестры и детей.
Марчелло Мастроянни
Итальянский актёр, лауреат итальянских и европейских кинопремий, родился в деревне Фонатана-лири в 1929 году. Всю свою жизнь посвятил кинематографу, его личность узнают по таким фильмам, как «Белые ночи», «Злоумышленники неизвестны», «Сладкая жизнь», «Ночь», «Город женщин», «Очи чёрные».
Несколько последних лет перед своей смертью актёр боролся с опасным заболеванием — раком поджелудочной железы. Мастроянни обладал сильным характером, несмотря на сильные боли и общее недомогание, он продолжал съёмки и регулярно выходил на сцену. Последней работой кинозвезды стала роль в спектакле «Последние луны». Чтобы продолжать радовать зрителей и своих поклонников, Марчелло приходилось получать химиотерапию и тем же вечером играть перед публикой.
Несмотря на отчаянное противостояние своему заболеванию, дождливым декабрьским утром, в 1996 году, в Париже, в столице своей другой родины, актёр скончался. Именно так он отзывался о Франции. На первой странице итальянской газеты «Республика» был опубликован коллаж с изображённым на облаке Феллини, умершим несколько ранее и зовущим своего любимого актёра словами «Иди сюда, Марчелло, здесь прекрасно».
Патрик Суэйзи
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз;
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока;
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза;
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит;
- болевой шок;
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Органные осложнения панкреонекроза
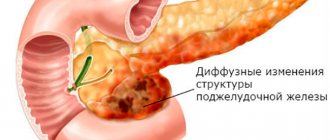
Некроз тканей поджелудочной железы без немедленного оказания неотложной помощи приводит к выходу большого количества ферментов в сосуды, вызывая их расширение. Из-за повышения проницаемости стенок ферменты попадают в межклеточные пространства. Железа отекает, появляются кровоизлияния в ее тканях и забрюшинной клетчатке, что ведет к необратимым процессам, среди которых самые ранние и распространенные:
- инфильтрат;
- геморрагический выпот;
- перитонит;
- забрюшинный абсцесс или флегмона.
Инфильтрат
Развитие парапанкреатического инфильтрата происходит не только в железе, но и в соседних органах. Поражаются:
- двенадцатиперстная кишка;
- желудок;
- селезенка.
Процесс может перейти на желчный пузырь, печень, вызвать изменения в нижних отделах кишечника. Происходит спаивание их между собой с участием экссудата, заполняющего верхнюю часть брюшной полости или все ее пространство. Формирование инфильтрата — это реакция иммунной системы организма на некротические ткани железы. Сам процесс является на этой стадии асептическим, инфекция отсутствует. Поэтому возможно:
- обратное развитие — рассасывание;
- формирование кист;
- гнойный вариант.
Если на протяжении 3 месяцев инфильтрат не исчез, появляются кисты. Это предупреждение о возможном тяжелом осложнении.
Присоединение инфекции приводит:
- к гнойному поражению поджелудочной железы;
- перитониту;
- абсцессу;
- флегмоне.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Причины летального исхода
Смело можно говорить и о том, что причина смерти от воспаления поджелудочной железы заключается в беспечности пациентов. Они вынуждены умирать от сопутствующих проблем, возникающих из-за значительного нарушения функционирования всех органов и систем. У кого-то развивается болевой шок, у других проявляется абсцесс. Часто у пожилых людей попросту не справляется сердце с увеличивающимися нагрузками. Предугадать, как поведет себя болезнь, не может никто, но в условиях стационара под чутким контролем высококвалифицированных докторов пациент получает значительно больше шансов на быстрое полное выздоровление и долгую жизнь.
Если больной пребывает в критическом состоянии, главная задача докторов стабилизировать его, вывести из зоны риска. Добиваются этого разными способами в условиях реанимации. Счет в это время идет на минуты, поэтому медлить нельзя. Чтобы не терять времени, борьба с основных недугом начинается там же. доктора делают все возможное, чтобы уменьшить воспаление поджелудочной железы, избавить пациента от боли. Если им это удается, то больного переводят в гастроэнтерологическое отделение, где и продолжается дальнейшая борьба за здоровье.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.
Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Профилактика заболевания
Весомый вклад в предотвращение развития панкреатита и возникновения осложнений на его фоне вносят профилактические меры. Специалисты советуют придерживаться ряда правил, которые позволят не допустить воспалительные процессы в поджелудочной железе.
Отказ от злоупотребления спиртными напитками. Уже давно известно, что алкоголь наносит непоправимый вред органу, отвечающему за выработку ферментов. Регулярное попадание этилового спирта в организм вызывает различные изменения в поджелудочной железе: отёк, формирование камней, панкреатит, некроз и пр. Именно по этой причине медики советуют свести к минимуму употребление алкогольных напитков, а в лучшем случае — полностью их исключить.
Отказ от курения. Токсичные вещества и никотин, входящие в состав табачного дыма, оказывают негативное воздействие абсолютно на все органы человека, в том числе и на поджелудочную железу. Особенно этот эффект усиливается при одновременном сочетании алкоголя и курения — происходит раздражение слизистых оболочек ЖКТ и воспаление клеток поджелудочной, что неизбежно приводит к развитию воспалительного процесса ПЖ, именуемого панкреатитом.
Правильное питание — немаловажный фактор, от которого зависит здоровье всех органов и систем. Жирная пища, острые и солёные блюда, канцерогеносодержащие продукты — всё это еда, которая губительным образом воздействует на состояние поджелудочной. Регулярный приём такой пищи не только провоцирует повреждение клеток органа, но и значительно умаляет шансы на его дальнейшее восстановление. Диетологи и гастроэнтерологи за основу рациона советуют взять легкоусвояемую пищу, которая не будет способствовать нагрузке поджелудочной железы, а вместе с тем станет отличным рычагом, поддерживающим здоровье этого органа на должном уровне.
Здоровый образ жизни — ещё одна составляющая нормального функционирования ПЖ. Ежедневное пребывание на свежем воздухе, умеренная физическая активность, полноценный сон и отдых, исключение стрессовых ситуаций — вот те элементарные меры, которые помогут избежать опасных и страшных диагнозов.
Не стоит списывать со счетов и рецепты народной медицины. Такие целебные растения и вещества, как трава манжетка, листья грецкого ореха, ромашка, календула, картофельный сок, маточное молочко, кукурузные рыльца, семена укропа или льна станут отличными помощниками в защите организма от панкреатита.
Воспаление ПЖ и различные осложнения данной болезни — серьёзная патология, унесшая жизни многих людей, в том числе и знаменитостей. В большинстве случаев заболевание проявляет себя внезапно, особой коварностью характеризуется рак данного органа, нередко возникающий на фоне воспалительных процессов.
Злокачественная опухоль может годами прогрессировать в организме человека, не подавая никаких признаков
Именно поэтому так важно ежегодно проходить медицинские обследования и отслеживать состояние собственного здоровья
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит
Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
Панкреонекроз
Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Что приводит к смерти при панкреатите?
Такой неблагоприятный прогноз зависит от многих факторов: степени тяжести, патогенеза, характера и разновидности заболевания, а также от выраженности той симптоматики, которая проявляется у больного.
- Злоупотребление спиртными напитками. Это обстоятельство является причиной смерти людей в молодом возрасте, особенно это касается мужчин, поскольку именно они в наибольшей степени подвержены алкогольной зависимости. Механизм этой связи достаточно прост. При регулярном поступлении этанола в организм происходит интоксикация таких органов, как поджелудочная железа и печень, в результате чего их ткани неизбежно разрушаются. Как следствие — возникает некроз, то есть отмирание тех структур, в которых локализуются очаги поражений. Настоящей реактивной бомбой становится сочетание алкоголя и жирной пищи, именно по этой причине основная часть приступов, в том числе и смертельных, приходится на праздники.
- Острый панкреатит как наиболее частая причина летального исхода заболевания. Патология в острой форме протекает достаточно сложно, у больного наблюдаются тяжёлые симптомы ярко выраженного характера: сильные болевые ощущения в области живота, непрекращающаяся рвота, диарея, физическое истощение. Первая неделя обострения — это довольно сложный для больного период, в который могут возникнуть различного рода осложнения, к примеру, некроз и внутренние кровотечения, а на их фоне — смерть. Примечательно, что это может произойти даже после своевременного установления диагноза и начала грамотного лечения.
- Хронический панкреатит. Сама по себе данная форма течения болезни не настолько опасна, как острая фаза. Однако для неё характерны периоды ремиссии, которые рано или поздно сменяются обострениями, сопровождающимися такой же тяжёлой симптоматикой. Кроме того, в условиях вяло текущего воспалительного процесса риск развития осложняющих факторов увеличивается в разы: это может быть как киста, так и злокачественная опухоль.
В целом наступлению смертельного исхода предшествует:
- Изменения клеточной структуры ПЖ с последующими некротическими процессами;
- Проникновение ферментов в кровеносные сосуды, располагающиеся вблизи органа, что происходит в связи с невозможностью оттока панкреатического сока в двенадцатиперстную кишку и его вынужденным поиском выхода — в результате ферментные вещества разносятся по кровеносной системе и у больного происходит смерть.
Иногда подобному губительному процессу достаточно нескольких дней или даже часов для того, чтобы лишить человека жизни.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления;
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ);
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других);
- квалификация лечащего врача;
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Можно ли умереть от панкреатита? Этот вопрос задают многие люди, у которых было выявлено данное заболевание. Чтобы лучше узнать о последствиях недуга, пациентам необходимо тщательно изучить информацию о нем. В статье рассказывается о причинах и характерных симптомах патологии, а также о том, как избежать осложнений.
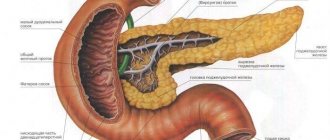
Какие функции выполняет поджелудочная железа?
Этот небольшой орган, похожий на лист вербы, очень важен для нормальной жизнедеятельности человека.
Он необходим для осуществления следующих задач:
- Выделение сока для переработки питательных веществ.
- Производство гормонов, оказывающих влияние на клетки человеческого тела. Главным из них является инсулин. Это вещество регулирует концентрацию глюкозы в крови.
В результате воспалительных процессов деятельность органа нарушается. Можно ли умереть от панкреатита? Данный вопрос является вполне закономерным, так как от здоровья поджелудочной железы зависит состояние практически всех систем человеческого тела.
Проведение диагностики панкреатита
При проведении диагностики для выявления патологии применяются различные методы.
При проведении общего анализа крови выявляется увеличение показателя СОЭ, повышается количество лейкоцитов в крови, помимо этого в крови наблюдаются и другие признаки наличия в организме пациента воспалительного процесса. Дополнительно проводится тест на глюкозу.
Проведение биохимического анализа крови позволяет определить степень активности амилазы, трипсина и иных ферментов вырабатываемых поджелудочной.
Проведение анализа мочи позволяет выявить наличие в организме воспалительного процесса.
Анализ каловых масс дает возможность выявить наличие в них непереваренных остатков и вкраплений жира, что свидетельствует о нарушении процессов пищеварения.
Использование УЗИ органов брюшной полости выявляет наличие патологий в железе и изменение ее структуры и размеров.
Помимо этого при необходимости лечащий врач для уточнения диагноза назначает проведение следующих обследований:
- рентгенографию брюшной полости;
- эзофагогастродуоденоскопию;
- эндоскопическую ретроградную холангиопанкреатографию.
Выбор способа терапии осуществляется лечащим врачом после проведения полного обследования организма и получения результатов обследования.
Потенциальная опасность недуга
Специалисты утверждают, что в последние годы часто сталкиваются со случаями летального исхода у пациентов с этой болезнью. У 40 % лиц, страдающих острой формой панкреатита, патология приводит к смерти. Недуг в одинаковой степени поражает людей обоих полов. Однако наибольшая вероятность его возникновения присутствует у мужчин среднего и пожилого возраста, систематически употребляющих спиртные напитки.
Ответ на вопрос о том, умирают ли от панкреатита, в целом, положительный. Как правило, летальный исход наблюдается на первой неделе острого приступа. Наиболее опасными являются геморрагический и смешанный типы заболевания. Некоторые полагают, что панкреатит – обыкновенный недуг пищеварительной системы, и относятся к своему здоровью легкомысленно. Однако воспаление поджелудочной железы не относится к рядовым патологиям. Оно может провоцировать грозные осложнения. Только регулярные обследования и соблюдение всех предписаний специалиста способны уберечь человека от трагических последствий.
Можно ли умереть от панкреатита: сколько живут больные, вероятность летального исхода
Панкреатит – серьёзная болезнь поджелудочной железы, включающей разрушение тканей. В большей степени воспаление происходит по причине злоупотребления спиртными напитками. Как правило, распад ткани прогрессирует, даже если больной перестаёт выпивать.
Ответить на вопрос, велика ли смертность от панкреатита, сложно. Ответ зависит от факторов, влияющих на продолжительность жизни индивидуального больного в отдельности. Жить с данным диагнозом получится, если относиться к здоровью внимательно и бережно.
Орган имеет небольшие размеры, по форме напоминает лист вербы и проявляет две важные функции:
- принимает участие в переваривании пищи благодаря пищеварительным сокам;
- вырабатывает гормоны, влияющие на клетки в организме человека.
Главным гормоном поджелудочной стал инсулин, контролирующий уровень сахара.
Есть два вида патологии – хронический и острый панкреатит.
Хронический панкреатит проявляется на почве острой формы заболевания. Прогрессирует болезнь на протяжении лет, подвергаясь деформации всё больше.
При острой форме воспаление органа происходит почти мгновенно. Форма заболевания встречается редко. В группе риска чаще оказываются пациенты мужского пола в возрасте сорока-пятидесяти лет. Фактором риска при данной патологии часто выступает хронический алкоголизм.
Причина смертности
Можно ли больному умереть от панкреатита? В последние годы летальный исход при подобном диагнозе реже происходит — возможностей проводить лечение стало больше.
Прогноз хронического панкреатита во многом зависит от стадии болезни. На первой стадии смерть от панкреатита случается реже. На третьей стадии смертельный исход встречается чаще. Если не лечить панкреатит, прогноз летального исхода вероятен.
Алкогольный панкреатит развивается на почве злоупотребления спиртным. Сорт и стоимость алкоголя не влияет на течение болезни. Заболеть получится и от пива, и дорогого коньяка, если пить систематически.
При хроническом панкреатите смертность регистрируется на протяжении двадцати лет. За указанный период умирает половина населения, страдающего заболеванием поджелудочной железы. Причём умирать приходится людям зрелого и молодого возраста. Причины смерти заключаются не в заболевании, а в болезнях, появившихся по причине злоупотребления спиртным.
В результате поступления алкоголя в организм клетки поджелудочной деформируются. Причиной становятся вещества, образовавшиеся при распаде этилового спирта либо суррогатов.
Патогенез
Деформация клеток происходит через активизацию ферментов, вырабатываемых непосредственно железой. Потом ферменты воздействуют на собственно орган.
В результате возникает некроз, отмирание больших участков. Железа воспаляется и увеличивается до патологических размеров.
Ткань поджелудочной деформируется, заменяется жировыми клетками, разрушая эндокринную систему. На почве патологии развивается диабет.
Функции, связанные с работой поджелудочной, взаимосвязаны. Говорить, что больной умер от панкреатита, без выяснения истинной причины смерти нельзя.
Патология делится на две стадии – острую и хроническую. В результате одноразового употребления алкоголя в объёмных дозах происходит интоксикация организма. Это случается при острой форме заболевания. Признаки острой формы заболевания аналогичные признакам при обычном диагнозе.
Причины хронического панкреатита в большей части заключаются в злоупотреблении алкоголем. Симптомы подобного вида заболевания могут не проявляться долго. Если спиртное употреблять в маленьких дозах, но регулярно, болезнь прогрессирует ежедневно. При хроническом панкреатите больные живут, не догадываясь о присутствии болезни на протяжении многих лет.
Во время приступов боли многие пациенты жалуются на появление острых болей в верхней части живота, возникающие в области спины и подреберья. Болезненные ощущения усиливаются в позиции «лёжа на спине».
По причине нарушения всасывания в организм полезных веществ у пациентов наблюдается резкое снижение веса. Во избежание летального исхода требуется консультироваться с гастроэнтерологом.
Появившиеся осложнения приводят к формированию кисты, абсцессов. При панкреатите, если не лечить болезнь, развивается аденокарцинома, рак поджелудочной железы. Результатом патологии часто становится смертельный исход.
Лечение заболевания происходит под строгим наблюдением ряда врачей. Компетентными считаются профессионалы в области гастроэнтерологии, эндокринологии, хирургии. В тяжёлых случаях просят помощи у радиолога или психотерапевта.
Главное условие плодотворного лечения – исключение из рациона спиртных напитков. Пиво и другие слабоалкогольные напитки пить нельзя.
Прогноз хронического панкреатита часто неблагоприятный. Особенно тяжело поддаётся лечению панкреонекроз, или отмирание клеток железы. Смертельный исход в описанном случае вероятен.
Для избежания трагедии больным требуется чётко понимать, что причины хронического панкреатита зависят от качества пищи. При диагнозе нельзя пить алкогольные напитки и кушать жирную еду. Диета включает в меню белок (в обязательном порядке) и минимальное количество жира.
Как долго живут люди с панкреатитом — вопрос волнует каждого заболевшего. На продолжительность жизни влияет ряд причин:
- Возраст пациента. Чем раньше заболел человек – тем выше вероятность излечиться.
- Режим употребления спиртного — насколько часто происходит употребление этанола.
- Степень повреждения железы.
Молодой парень, которому недавно исполнилось 20 лет, не употребляющий алкоголя, способен прожить с таким диагнозом до глубокой старости. Мужчина на склоне лет, который систематически распивает спиртные напитки, сокращает жизнь на десять и более лет.
Факторы, влияющие на продолжительность жизни:
- Продолжительность жизни зависит от формы заболевания. Острые приступы часто приводят к летальности. При тяжёлых формах смерть от панкреатита случается у тридцати процентов больных.
- Тяжесть болезни влияет на общее состояние организма.
- Осложнения в виде образования кист, появления кровотечений из повреждённого органа, проблем с ЖКТ усугубляют ситуацию, преимущественно у возрастных пациентов. Смертность достигает 20%.
- Возрастная категория пациентов.
- Регулярное продуманное лечение.
- Выполнение требований врача относительно лечения.
- Употребление продуктов, назначенных гастроэнтерологом.
- Отказ от употребления крепких и слабоалкогольных спиртных напитков.
Подобная патология характеризуется отмиранием тканей поджелудочной. Как правило, при указанном типе заболевания смертность среди пациентов высока. Причиной болезни становятся операционные вмешательства, различные ранения и травмы, алкоголизм. При патологии происходит резкое увеличение железы, в результате появляется кровоизлияние и образуются тромбы.
При подозрении на острый геморрагический панкреатит больные чувствуют озноб, температура повышается. Появляется рвота и слабость в теле. Болевые ощущения отдают в лопатки и спину. Иногда боль достигает области сердца.
В результате надавливания на переднюю часть живота возникает острая боль. Большая часть пациентов при таком виде заболевания находятся в тяжёлом состоянии. При несвоевременно оказанном лечении больной получает риск умереть.
Причины возникновения
Почему умирают от панкреатита? Прежде всего, следует помнить, что заболевание может привести к процессу повреждения тканей. Во многих случаях воспаление поджелудочной железы связано с избыточным употреблением продукции, содержащей этанол. Дальнейшее разрушение органа наблюдается даже в том случае, если человек расстается с пагубной привычкой. Однако увлечение алкоголем не является единственной причиной развития недуга.
К другим факторам, способствующим его возникновению, относятся:
- Чрезмерное количество жирных блюд в рационе.
- Употребление больших объемов пищи.
- Гиподинамия.
- Прием лекарственных препаратов.
- Механические повреждения брюшины, хирургические вмешательства.
- Вирусные патологии печени.
- Паротит.
- Паразитарные инвазии.
- Нарушение баланса гормонов.
- Наличие новообразований поджелудочной железы.
- Патологические процессы в кишечнике.
- Конкременты в желчном пузыре.
- Эмоциональные перегрузки.
- Увлечение строгими диетами.
- Плохая наследственность.
Можно ли умереть от панкреатита? Сколько живет человек с такой патологией? Пациенты нередко интересуются этими вопросами, но на них нельзя дать точного ответа. Прогноз определяется влиянием многих факторов. Один из них – отношение больного к состоянию своего здоровья.
Как спасти жизнь больному?
При остром панкреатите смерть наступает от коллапса (резкого падения АД и нарушения кровоснабжения всех органов) и болевого шока.
В самую первую очередь нужно вызвать скорую помощь!
Пока едет скорая, облегчить состояние удается с помощью мер:
- лечь в горизонтальное положение (по возможности на бок);
- принять спазмолитик (Но-шпа, Дротаверин);
- прекратить прием пищи;
- положить на область поджелудочной холодный предмет или лед.
Таким образом, первая помощь заключается в соблюдении 3 правил: холод, голод и покой. Человек с признаками острого панкреатита должен быть срочно госпитализирован. В стационарных условиях проводится диагностика и формируется схема лечения. Если деструктивные процессы при панкреатите охватили не только поджелудочную железу, но и соседние органы, единственным шансом избежать смерти становится хирургическое вмешательство.
Производится частичная или полная резекция поджелудочной железы, восстанавливается проходимость сосудов и желчных протоков, проводится дренирование тканей.
На этапе восстановления назначается лечение ферментными препаратами и витаминотерапия. Больной должен пожизненно соблюдать специальную диету. Навсегда придется оставить и вредные привычки. Многие заболевания, в том числе и панкреатит, возникают при гиподинамии и ожирении. Движение – это жизнь. Пациент после выписки из больницы должен помнить об этом постоянно. Приведение веса в норму, повышение двигательной активности в меру своих возможностей – это первоочередные задачи на пути к выздоровлению.
podzhelud.ru
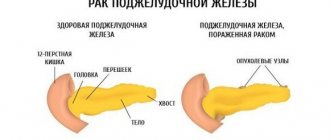
Разновидности недуга
Существует несколько категорий панкреатита. Болезнь может быть первичной, вторичной, острой и хронической. Последний тип в свою очередь подразделяется на периоды ухудшения и ремиссии. Признаки патологии и их интенсивность зависят от ее вида. Хронический тип возникает на фоне острого недуга. При этом состояние пациента постепенно ухудшается, а ткани подвергаются процессу распада. Другая разновидность патологии встречается довольно редко. Это воспаление поджелудочной железы, имеющее острое течение. Обычно болезнь диагностируется у мужчин среднего возраста. Основной причиной ее развития является систематическое употребление спиртсодержащих напитков.
У лиц с алкогольной зависимостью присутствует высокая вероятность умереть от острого панкреатита. Особенно это касается тех пациентов, у которых недуг был диагностирован на позднем этапе.
Воспаление поджелудочной железы, связанное с употреблением спиртного
Алкогольные напитки губительно сказываются на состоянии всего организма, в том числе пищеварительной системы. Тип и стоимость такой продукции не влияют на вероятность возникновения недуга. Панкреатит может развиться как от дешевого пива, так и от дорогого ликера или коньяка. Главный фактор, способствующий развитию патологии, – регулярность употребления спиртного. Можно ли умереть от хронического панкреатита, возникшего на фоне алкогольной зависимости? Ответ на этот вопрос, безусловно, является утвердительным. Согласно статистике, у многих людей, имеющих тягу к спиртному, происходит летальный исход в результате осложнений.
Особенности острого течения патологии
Данная разновидность недуга характеризуется тем, что поджелудочная железа начинает разрушать собственные ткани. Такой процесс сопровождается воспалением. Симптомы острого течения патологии могут варьироваться в зависимости от таких факторов, как возраст пациента, присутствие болезней миокарда, печени, мозга, почек, общее состояние и внешние воздействия. Одним из первых признаков панкреатита является боль.
Дискомфорт бывает настолько выраженным, что человек утрачивает сознание. Неприятные ощущения становятся интенсивнее после еды, кашля. Человек испытывает боль опоясывающего типа, которая отдает в область спины, лопаток, правое и левое подреберье, грудную клетку. Нередко пациенты путают проявления патологии поджелудочной железы с заболеваниями миокарда, воспалением желчного пузыря. Симптомом, характерным для острого типа панкреатита, является рвота, еще более ухудшающая самочувствие. В содержимом органов ЖКТ обнаруживается желчь. У пациента поднимается температура. На поздних этапах болезни возможны расстройства ЦНС, которые выражаются в беспокойстве, галлюцинациях, треморе конечностей. Умирают ли от острого панкреатита? Высокая вероятность летального исхода присутствует у пациентов преклонного возраста, страдающих сопутствующими патологиями.
Развитие патологии в результате получения травмы железы
В результате получения травмы орган может получить надрыв или разрыв, лопнуть в такой ситуации может только сформировавшаяся киста, которая на протяжении длительного времени располагалась в тканях органа. В результате травмы ферменты вырабатываемые железой начинают разрушать ткани саго органа. В случае получения такой травмы очень сложно провести сшивание разрыва ткани.
Сшивание поврежденной железы является неотложной хирургической операцией. Расположение железы обеспечивает ей относительно надежную защиту от внешнего травматического воздействия.
Орган защищается мышцами брюшного пресса, органами живота. Позвоночником, мышцами спины и поясничными мышечными структурами.
Основной причиной получения открытых повреждений являются проникающие ранения острыми колющими предметами, а также в результате получения огнестрельных ранений. При получении ранения происходит формирование тромбоза вен опоясывающих орган, а ткани железы отекают, развивающийся очень быстро тромбоз ведет к развитию некроза.
Если повреждается головка и тело, то хвост не подвергается некрозу, так как эта часть органа обладает автономным кровоснабжением.
При травме железы происходит резкое ухудшение состояния здоровья, причиной такого ухудшения является развитие острого панкреатита на фоне травмы.
В случае возникновения полного разрыва органа ушивание главного протока провести практически невозможно.
Другие проявления недуга
Существует несколько косвенных симптомов данной патологии. К ним относятся следующие:
- Желтая окраска кожи. Данный признак связан с тем, что объем поджелудочной железы при воспалении увеличивается. Орган сдавливает протоки печени. Кроме того, симптом может появиться в результате образования конкрементов в желчном пузыре и одновременном развитии панкреатита.
- Синеватый оттенок кожных покровов. Признак характерен для пациентов с недугами сердечной мышцы. Он сопровождается дыхательными нарушениями. При этом в синий цвет окрашивается лицо, руки, ноги. В случае если такой оттенок наблюдается в районе верхней части брюшины и левого подреберья, можно утверждать, что больной находится в тяжелом состоянии.
- Бледность кожных покровов. Она свидетельствует о развитии шокового состояния, интоксикации, возникновении кровотечения и язв в органах пищеварения.
- Образование припухлости в верхней части брюшины, вздутие живота.
- Колебания АД. В начале приступа оно бывает слегка повышенным, а затем сильно снижается. По мере развития симптомов хронической патологии наблюдается ускорение сердечного ритма, уменьшение массы тела, чувство разбитости и утрата аппетита.
Хроническое течение болезни
Эта форма недуга возникает в результате воздействия разных факторов. Подобное состояние характеризуется постепенным разрушением поджелудочной железы, трансформацией ее тканей, образованием конкрементов и кист. Вследствие данных процессов орган не может функционировать нормально, и питательные вещества не усваиваются. Кроме того, нарушается выработка инсулина, что нередко становится причиной развития диабета.
Можно ли умереть от панкреатита поджелудочной железы, имеющего хроническое течение? Вероятность летального исхода при этом типе патологии достаточно высока. Болезнь является довольно коварной. Иногда пациенты не обращают внимания на возникновение дискомфорта в верхней части брюшины и списывают ухудшение самочувствия на употребление жирных блюд, спиртных напитков. Однако патология способна привести к печальным последствиям, например, к развитию злокачественной опухоли.
Чем может быть вызван острый геморрагический панкреатит?
Подобная патология характеризуется отмиранием тканей поджелудочной. Как правило, при указанном типе заболевания смертность среди пациентов высока. Причиной болезни становятся операционные вмешательства, различные ранения и травмы, алкоголизм. При патологии происходит резкое увеличение железы, в результате появляется кровоизлияние и образуются тромбы.
При подозрении на острый геморрагический панкреатит больные чувствуют озноб, температура повышается. Появляется рвота и слабость в теле. Болевые ощущения отдают в лопатки и спину. Иногда боль достигает области сердца. В результате надавливания на переднюю часть живота возникает острая боль. Большая часть пациентов при таком виде заболевания находятся в тяжёлом состоянии. При несвоевременно оказанном лечении больной получает риск умереть.
Панкреатит относится к болезням, течение которых поддаётся контролю. Если соблюдать рекомендации врачей, летальный исход не грозит. Кроме прочего, требуется следить за эмоциональным состоянием, соблюдать правила здорового питания, избегать стрессовых ситуаций и вовремя проходить плановые осмотры. Жить с подобным диагнозом можно, если у пациента есть желание жить.
Методы диагностики и терапии
Для того, чтобы выявить данное заболевание, осуществляются следующие медицинские мероприятия:
- Анализы биоматериала.
- Оценка состояния органов брюшины при помощи аппарата УЗИ.
- Исследование с использованием эндоскопа.
Ответ на вопрос о том, умирают ли от панкреатита, во многом зависит от того, насколько своевременно были проведены диагностические мероприятия. Если больной обращается к врачу на раннем этапе развития патологии, он может избежать таких последствий, как омертвение тканей органа и острое воспаление брюшины, которое приводит к летальному исходу.
Что касается терапии, она предполагает пребывание пациента в стационаре. Примерно в течение недели человек находится под наблюдением специалистов, которые дают ему лекарства, ставят капельницы для устранения интоксикации. После выписки необходимо четко придерживаться рациона, который рекомендует доктор. Следует отказаться от свежего хлеба, овощей в сыром виде, крепких бульонов. Пациентам нужно употреблять в пищу творог, постное мясо, каши, некоторые сорта рыбы.
Рекомендуется есть часто, но малыми порциями. Также необходимо принимать таблетки и травяные отвары, назначенные доктором.
Осложнения и тяжелые формы болезни
После диагностирования острого панкреатита, неправильное лечение и игнорирование диеты, приводит к развитию ряда осложнений, одно из которых — панкреонекроз. Это заболевание еще называют «болезнь приличных людей», так как развивается не на фоне частого употребления алкоголя, а становится следствием обильных застолий. Так что, если через несколько дней после сытного дня рождения или праздника появляется тошнота рвота, частое сердцебиение, сопровождающееся одышкой, незамедлительно вызывайте скорую помощь.
Гнойное воспаление протоков поджелудочной — также распространенная причина, приводящая к смерти. Попадание при этом гноя в кровь и брюшную полость приводит к интоксикации, становится невозможной правильная работа внутренних органов. В результате быстрое ухудшение состояния больного, без экстренного вмешательства приводит к полиорганной недостаточности (нарушение работы более двух органов) и летальному исходу. Попадание гноя в кровоток провоцирует сепсис (заражение крови), что тоже грозит смертью.
На фоне хронических форм панкреатита может развиться рак поджелудочной железы. Игнорирование симптомов панкреатита не позволяют вовремя диагностировать рак. И к сожалению, когда больной обращается к врачу с ухудшением своего состояния, рак уже может плохо поддаваться лечению или не поддаваться вовсе.
Одним из возможных следствий острого приступа панкреатита, может быть закупорка вен, которые питают печень и селезенку. Это нарушает работу органов, провоцирует отмирание тканей печени и печеночную недостаточность. Ряд этих осложнений приводит к циррозу и предвещает смерть. Возможно, в большинстве случаев, цирроз печени и большая смертность от него произрастает от периодических приступов панкреатита.
Оперативное вмешательство
Многие больные поступают в стационар с диагнозом «острый панкреатит». Можно ли умереть от этой патологии? Ответ на этот вопрос зависит от того, насколько своевременно и грамотно была оказана помощь пациенту. Если существует угроза летального исхода, проводят оперативное вмешательство. Хирург осуществляет дренаж и иссечение омертвевших тканей органа. Затем человека переводят в отделение интенсивной терапии, где применяются другие способы лечения.
На поздних этапах заболевания и при остром течении сложно ответить на вопрос о том, можно ли умереть от панкреатита поджелудочной железы. Даже после проведения хирургического вмешательства есть вероятность возобновления некроза тканей.
Причины разрыва
Все причины, от чего разрывается поджелудочная железа, можно условно разделить на три основные категории. К ним относятся:
- Открытые травмы. Они чаще всего приводят к нарушению целостности органа. Их причиной могут стать огнестрельное, колющее или режущее ранение, авария. При этом нередко происходит разрыв рядом находящихся тканей и органов.
- Закрытые. К ним приводят сильный удар в корпус, сдавливание его с повреждением железы осколками ребер или позвоночника. Вторым внутренним фактором становится онкопатология, язва желудка или эмболия. Чаще всего в этом случае страдает тело поджелудочной.
- Операционные. Появляются после проведения хирургического лечения самой железы или близлежащих органов (резекция желудка, удаление селезенки или кисты, биопсия). Такие случаи происходят крайне редко и объясняются не ошибкой хирурга, а высокой чувствительностью органа.
Это далеко не все причины, от чего может лопнуть поджелудочная железа. Но именно они наиболее часто приводят к нарушению ее целостности. Выделяют также изолированные поражения органа и сочетанные. В последнем случае травмируется сразу несколько внутренних органов.
От чего зависит прогноз?
Продолжительность жизни определяется такими факторами:
- Возрастная категория.
- Степень повреждения тканей.
- Частота употребления продукции, содержащей этиловый спирт. Если у человека присутствует алкогольная зависимость, ответ на вопрос о том, можно ли умереть от панкреатита, будет скорее утвердительным, чем отрицательным.
- Тип патологии.
- Осложнения.
- Соблюдение предписаний доктора.
Вопрос о том, можно ли умереть от панкреатита, во многом определяется совокупностью данных факторов.