Что такое липоматоз поджелудочной железы
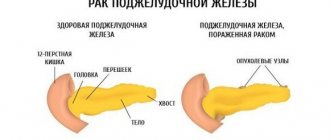
Поджелудочная железа — небольшая по размеру, ее вес всего 100 граммов. Но это один из основных органов пищеварения, состоящий из двух частей. Причем части разные не только по форме, но и по своим функциям: одна вырабатывает ферменты (липиды, амилазу, протеазу), которые участвуют в переваривании пищи в кишечнике, а вторая производит различные гормоны, включая инсулин, отвечающий за снижение уровня глюкозы в крови.
Получается этакий важный для организма минизавод, способный переваривать в сутки до 10 кг различной еды. И вот теперь представьте, что по каким-то причинам работа этого малого предприятия разладилась… Как же отреагирует организм?
Там, где здоровые клетки поджелудочной железы погибнут, как сорная трава, начнет расти жировая ткань, преобразовываясь в липомы или так называемые жировики. При узловатой форме недуга они будут единичными, при диффузном, а также смешанном течении болезни станут напоминать нагроможденные островки.
Разумеется, это не останется незамеченным. В результате снижения выработки необходимых ферментов и гормонов нарушается обмен веществ, разлаживается пищеварение, ухудшается состояние больного.
Нарушения в работе поджелудочной железы происходят по разным причинам. Однако наиболее частые — травмы органа с разрывом тканей и образованием гематом, ожирение, курение, чрезмерные дозы алкоголя, частые инфекции, воспаления, застой желчи в протоках железы, перенесенный панкреатит, поражения печени…
Еще одна тесная взаимосвязь — генетическая. Замечено, если в роду были родственники, подверженные атаке жировиков, вероятность заболеть липоматозом будет намного выше.
К сожалению, липоматоз — процесс необратимый. То есть его можно сдержать, смягчить, но обратной дороги у него нет. Утешение в данном случае может быть лишь одним — дистрофические изменения, как правило, не имеют связи с онкологией.
Самая легкая степень заболевания — первая. При ней жировые клетки единичны, что не отражается ни на работе поджелудочной железы, ни на самочувствии больного. Чаще всего о своем заболевании он узнает случайно, когда проходит обследование, к примеру, эхографию органов брюшной полости.
Вторая степень куда серьезнее. Здесь липомы замещают от 30 до 60 процентов от общего объема органа, что, естественно, не может не отразиться на поджелудочной. Из-за снижения производства ферментов у пациента начинаются большие проблемы с пищеварением: мучают диспепсические расстройства, вздутие кишечника, метеоризм, тошнота (особенно после еды), появляются отрыжка с неприятным запахом, боли в животе…
Беды, что называется, усиливаются, когда отмечается третья степень заболевания: преодоление «порога» в 60 процентов, когда жировики, как рейдеры, захватывают более чем две| трети органа. По мере прогрессирования болезни к диспепсическим явлениям присоединяются эндокринные расстройства.
Боль в животе становится постоянной, учащаются поносы, которые могут чередоваться с запорами, нередко возникает рвота, усиливается аппетит, нарастает чувство жажды… Разрастаясь, жировая ткань сдавливает орган и близлежащие ткани, что ведет к нарушению кровообращения. При дефиците инсулина развивается сахарный диабет.
Однако, прежде чем перейти к лечению, надо поставить правильный диагноз, а для этого необходимо сдать анализы и пройти обследования.
Симптомы
Обычно больные обращаются к врачу на 2 или 3 стадии патологии. Ведь очень часто она протекает без явно выраженных симптомов. У поджелудочной железы очень большие компенсаторные возможности, поэтому если поражена только часть ее тканей, она продолжает нормально работать. Но постепенно объем жировой ткани растет. Это чаще всего приводит к снижению выработки ферментов, необходимых для пищеварения, также могут появляться воспалительные процессы из-за сдавливания протоков или кровеносных сосудов.
Поэтому развиваются проявления липоматоза чаще всего по типу других патологий ЖКТ. Отсутствие специфических симптомов не дает вовремя диагностировать заболевание. Больной может замечать такие признаки:
- тяжесть в верхней части живота после еды;
- боль в левом подреберье или в эпигастральной области;
- тошнота, рвота;
- нарушение стула;
- метеоризм, вздутие живота;
- ухудшение аппетита;
- слабость, снижение работоспособности.
Дискомфорт в животе и нарушение пищеварения возникает, когда жировая ткань занимает больше половины площади поджелудочной железы
Степени развития липоматоза
Липоматоз поджелудочной железы делится на степени:
- Первая степень жировой дистрофии. Жировая ткань заменила до 30% железы. Симптомы еще не появляются, патологию можно обнаружить случайно во время УЗИ.
- Вторая степень. Жировые клетки заменили 30-60% массы поджелудочной железы. Могут появиться метеоризм, отрыжка, иные диспепсические явления. Это свидетельствует о нарушении функции поджелудочной железы, нехватке ферментов для переваривания.
- Третья степень. Патологических клеток свыше 60%. Возможны рвота, понос, метеоризм. Нарушено производство инсулина, возможны симптомы сахарного диабета:
- кожные покровы сухие;
- появляется постоянная жажда;
- повышается выделение мочи;
- повышается вес из-за чрезмерного аппетита.
Могут появиться и другие симптомы:
- повышенное газообразование;
- болевые ощущения слева под ребром;
- вздутие живота;
- изменение стула;
- общее недомогание;
- вкрапление жира в кале.
Поджелудочная железа выделяет панкреатический сок. Он обладает большой ферментативной силой, которая способствует перевариванию основных веществ.
При попадании в кишечник вместе с желчью и кишечным соком, сок продолжает пищеварение, которое было начато слюной и желудочным соком.
В нем содержатся необходимые ферменты:
- амилаза, которая превращает крахмал в сахар;
- трипсин и химотрипсин – расщепляют белок;
- липаза – расщепляет жиры;
- ренин.
Внутрисекреторная функция железы связана с выработкой инсулина и глюкагона. Если из-за липоматоза или других нарушений инсулин будет вырабатываться поджелудочной железой недостаточно, в организме возникнет его дефицит, что способно привести к сахарному диабету.
Формы заболевания
Разрастание жировой ткани бывает региональным и генерализованным. Условно выделяют несколько вариантов заболевания:
- Узловатая. Для такой формы характерны единичные липомы в области подкожной клетчатки.
- Диффузная. При такой форме множественные липоматозные узлы распределены без какой-либо последовательности. У очага поражения нет четких границ, что осложняет диагностику патологии. Липомы растут быстро. Для поджелудочной железы характерна именно эта форма.
- Смешанная.
Причины
Нет единого мнения о причинах возникновения липоматоза поджелудочной железы. Возможные факторы, влияющие на образование патологии:
- нарушается обмен веществ, происходит дисбаланс некоторых гормонов;
- при поражении печени, щитовидной железы, гипофиза;
- инфекционное поражение поджелудочной железы;
- злокачественная опухоль органов дыхания;
- алкоголизм;
- сахарный диабет;
- генетический фактор;
- наличие липоматозных очагов в других органах;
- преклонный возраст;
- лишний вес.
Механизм перерождения клеток железы — защитная реакция, которая включается, чтобы сохранить целостность органа.
Липоматоз — необратимый процесс. С его развитием поджелудочная железа работает все менее полноценно.
Поджелудочной железой производятся ферменты, гормоны. Любое нарушение способно привести к ощутимым последствиям для всего организма.
Изменения в поджелудочной железе по типу липоматоза возникают по различным причинам. Среди них:
- генетическая предрасположенность (медицине известны случаи наследственного, или семейного липоматоза);
- острое или хроническое воспалительное поражение pancreas;
- сахарный диабет и другие эндокринные патологии;
- лишний вес;
- патологии, связанные с нарушением обмена веществ;
- вредные привычки (особенно – злоупотребление алкоголем);
- жировой гепатоз и другие заболевания печени.
Чаще липоматоз развивается после активного воспалительного процесса в поджелудочной железе. Частичное повреждение клеток органа становится причиной замещения их жировой тканью – одной из разновидностей регенераторного процесса, направленного на поддержание гомеостаза. Фибролипоматоз поджелудочной железы (замещение клеток жировой и соединительной тканью) – частое последствие панкреонекроза.
Классификация
В зависимости от распространенности патологического процесса выделяют три степени жировой дистрофии:
- липоматоз поджелудочной железы 1 степени характеризуется замещением жировой тканью до ⅓ от объема органа;
- жировая дистрофия 2 степени свидетельствует о поражении половины всех панкреатических клеток;
- патология 3 степени – признак жировой инфильтрации большей части органа.
В зависимости от формы поражения выделяют:
- диффузный липоматоз – наличие распространенных мелкооптовых жировых отложений;
- островковый, или узловатый липоматоз, при котором скопление жировой ткани образует ограниченные очаги;
- смешанный липоматоз – сочетает в себе проявления обеих форм.
Лечение
Терапия липоматоза железы проводится консервативно или хирургическим путем. Если новообразование не превышает размера 3 см, его лечат консервативно. В ином случае прибегают к оперативному вмешательству. Во многих случаях назначают Дипроспан
, препарат, который вводят пациенту непосредственно в опухоль поджелудочной железы.
Важно! Относительно хирургической тактики лечения липоматоза, то используют лазерное воздействие или проведение эндоскопии железы. Однако такое лечение не всегда дает абсолютное выздоровление, поскольку после операции остаются маленькие липомы. При неблагоприятных факторах они способны активизироваться и привести к необратимым последствиям в железе.
Для купирования неприятных проявлений пациенту назначают:
- болеутоляющие препараты для железы – Но-шпа
,
Ибупрофен
,
Немесил
,
Адвил, Солпафлекс; - улучшают пищеварительный процесс Панкреатин
,
Креон
,
Пензитал
,
Мезим
; - противорвотные лекарства – Реглан
,
Эметизан
,
Наузифар
; - чтобы восстановить стул, назначают Имодиум
,
Энтерол
,
Лоперамид
.
Диагностика жирового перерождения поджелудочной железы
Ключевой процедурой в диагностировании болезни является УЗИ поджелудочной железы. После выявления в ней каких-то изменений проводится биопсия — введение через кожу тонкой иглы в липому и забор тканей для гистологического анализа.
Анализ крови — общий и биохимический — поможет выявить воспалительный процесс в «организме, определить уровни холестерина, гормонов, ферментов поджелудочной железы. Анализ кала укажет на присутствие непереваренных жиров.
Лечение липоматиоза поджелудочной железы (если это не запущенная третья стадия, когда производится иссечение дистрофических очагов) сводится к тому, чтобы снять воспаление, сдержать рост жировых клеток, сохраняя при этом просвет протоков, сохранить способность железы участвовать в процессе пищеварения.
Чтобы восполнить дефицит ферментов поджелудочной железы, облегчить переваривание тяжелой пищи, богатой белками, жирами, углеводами, необходимы препараты с содержанием панкреатина: панкреатин, мезим, мезим-форте (принимаются по 2 таблетки 3 раза в день), креон (по 10-25 тыс. ЕД 3 раза в день).
ЕД — это дозировки ферментов, они варьируются от 10 тыс. до 35 тыс. единиц, а назначаются в зависимости от степени их недостатка в организме.
Для снятия спазма, болей, которые локализуются преимущественно в верхней части живота, не обойтись без спазмолитиков. В их числе — но-шпа, папаверин, баралгин (по 1 таблетке 2-3 раза в день), дюспаталин (по 1 капсуле 2 раза в день).
Иногда пациенты спрашивают, можно ли вместо них принимать другие обезболивающие средства, к примеру, анальгин или диклофенак. Отвечаю: «Нет, нельзя, особенно при «остром» животе». Для лечения болей в животе (разумеется, в сочетании с другими лекарствами) спазмолитики считаются препаратами первой линии.
Расслабляя гладкую мускулатуру, они улучшают кровоснабжение стенок органа, и боль проходит сама по себе.
Как правило, лечение спазмолитиками — кратковременное — не более 3-5 дней. Если же болевой синдром сохраняется, дальнейшее лечение необходимо согласовать с лечащим врачом.
Для подавления, агрессивной среды соляной кислоты в желудке назначаются антациды — омез, париет, нексиум, рабепразол (по 20 мг утром натощак в течение 4 недель), алмагель (по 15-30 мг 3 раза в день в течение 2 недель), маалокс (по 1 пакетику 3 раза в день в течение 2 недель); при диарее — лоперамид (по 1 -2 капсулы 3 раза в день в течение 2-3 дней); для уменьшения кишечных спазмов — мебеверин (по 100 мг 3-4 раза в сутки); от тошноты, рвоты — церукал, домперидон (по 20 мг 2-3 раза в день).
Обследование пациента с подозрением на липоматоз поджелудочной железы строится на:
- сборе жалоб и анамнеза;
- общем осмотре, поверхностной и глубокой пальпации живота;
- лабораторных тестах: ОАК, ОАМ;
- биохимическом анализе (определении сахара крови, панкреатической амилазы, трансаминаз АЛТ и АСТ, прямого и непрямого билирубина);
- копрологическом исследовании;
- УЗИ – позволяет выявить аномалии строения pancreas, а также ее повышенную эхогенность;
Липоматоз развивается медленно, поэтому процесс можно остановить при выявлении на ранних стадиях. В основе лечения лежат принципы здорового образа жизни, коррекции питания, исключения факторов риска. Дополнительно применяются меры для нормализации пищеварения, восполнения недостатка гормонов.
В дополнение к традиционным методам лечения можно воспользоваться народными средствами. Возможность применения тех или иных лекарственных трав необходимо согласовать с лечащим врачом, чтобы исключить вероятные побочные эффекты.
Полезно принимать полынь при развитии жировой дистрофии. Нужно растереть сухую траву до порошкообразного состояния. Перед каждым приемом пищи принимать по щепотке полынного порошка, запивая теплой кипяченой водой.
При обострении болезни рекомендуется использование настоя бессмертника и ромашки. Пить этот настой нужно по 100 мл перед едой 3 раза в день. Взять по 1 ст. л. каждой травы, смешать и заварить 250 мл кипятка. Остудить, затем профильтровать.
Эффективным лечебным средством является настойка почек березы. Стакан почек нужно залить водкой, чтобы полностью покрыть сырье. Настаивать в темном месте на протяжении месяца, периодически встряхивая лекарство. Готовую настойку принимать трижды в день по 1 ст. л.
Помогает в лечении жировой дистрофии володушка золотистая. Нужно размельчить корень или траву растения, заварить 1 ст. л. сырья 250 мл кипящей воды, дать настояться. Пить средство по 100-120 мл 2-3 раза в день.
Настой листьев подорожника предотвращает распространение липоматоза. Нужно заварить 1 ст. л. предварительно размельченных листьев 250 мл кипятка, через 2 часа процедить. Пить настой следует 3 раза в день перед едой по 70-80 мл.
Разрастание жировых очагов можно замедлить, принимая настой почек сирени. Нужно 1 ст. л. сырья залить 250 мл кипятка, оставить на 30 минут настаиваться. Готовый настой следует профильтровать, принимать по 1 ст. л. до еды трижды в день.
Смешать календулу, крапиву, валериану и зверобой, взятые в равных частях. Залить 1 ст. л. травяного сбора 200 мл кипятка, дождаться остывания и процедить лекарство. Пить такой настой следует в течение дня небольшими порциями.
При липоматозе поджелудочной железы нужно не только использовать народные средства, но и правильно питаться. Есть следует небольшими порциями до 4-5 раз в день. Из рациона исключить жареную, острую, жирную, соленую и копченую пищу, мясные бульоны. Полезны тыква, кабачки и топинамбур. Рекомендуется использовать вместо чая травяные настои.
Примерное меню при липоматозе
Примерное меню на неделю при липоматозе поджелудочной железы позволит составить собственный рацион, исходя из списка желательных для употребления продуктов и блюд. Сочетается вместе с лечением лекарствами.
- Завтрак – жидкая молочная каша манка.
- Обед – суп гречневый на бульоне из овощей, жидкое пюре, паровые тефтели из кролика.
- Ужин – омлет на пару.
- Завтрак – обезжиренный творог.
- Обед – пшеничный протертый суп на бульоне, овощное пюре с треской.
- Ужин – рисовая каша с куриным филе.
- Завтрак – омлет на пару.
- Обед – куриный бульон с тертыми овощами, каша с паровыми котлетами из нежирного мяса.
- Ужин – пюре из свеклы или картофеля с отварной рыбой нежирного сорта.
- Завтрак – манка молочная разбавленная.
- Обед – овощной суп перетертый, вермишель из твердых сортов пшеницы с паровыми тефтелями.
- Ужин – овсяная каша с рыбными котлетами.
- Завтрак – рисовая молочная каша.
- Обед – вязкий суп из овощей и риса, вареные овощи с крольчатиной.
- Ужин – приготовленное на пару суфле из курятины.
- Завтрак – каша геркулес жидкая.
- Обед – суп с овощами, мясная запеканка, вареные овощи.
- Ужин – легкая каша с паровыми рыбными котлетами.
- Завтрак – яйцо всмятку.
- Обед – рисовый суп на нежирном мясном бульоне, овощное пюре с тефтелями.
- Ужин – макароны из твердых сортов пшеницы без масла, овощное рагу.
Для составления правильного рациона следует проконсультироваться с лечащим врачом или диетологом.
Основные клинические проявления
Долгое время клинические признаки заболевания отсутствуют. Часто липоматоз развивается десятилетиями, но диагностируется лишь тогда, когда функциональная активность поджелудочной железы заметно снижается.
К первым симптомам умеренной жировой дистрофии pancreas можно отнести:
- плохую переносимость мяса, яиц, молочной продукции и прочей белковой пищи;
- частые приступы тошноты в утреннее время или после еды;
- чувство вздутия, распирания в кишечнике;
- проблемы со стулом: чередование запоров и поносов;
- частые позывы к дефекации;
- зловонный кал с кусочками непереваренной пищи, который плохо смывается из-за высокого содержания жиров.
По мере прогрессирования панкреатической недостаточности возможно появление следующих патологий:
- нарушение толерантности к глюкозе и инсулиннезависимый сахарный диабет;
- нарушения углеводного обмена;
- прочие эндокринные расстройства.
Для сдавления поджелудочной железы разросшейся жировой тканью характерны тупые боли в эпигастрии (средней части живота), метеоризм, рвота.
Этиология заболевания
Основная причина появления патологического процесса по состоянию на 2020 год не установлена, однако, имеют место неблагоприятные факторы, существенно повышающие риск развития липоматоза. К числу таких факторов относят:
- Воспалительные процессы, поражающие ткани поджелудочной железы (панкреатит);
- Хронические заболевания органов пищеварительной системы;
- Систематическое употребление спиртного;
- Отягощенная наследственность (если у ближайших родственников человека наблюдались похожие проблемы);
- Патологии эндокринного характера (например, сахарный диабет);
- Хроническое поражение печени (гепатиты в той или иной форме);
- Нарушение гормонального фона (в частности, пониженный уровень тиреоидных гормонов).
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Указанные факторы не всегда приводят к развитию липоматоза. Так, если у человека наблюдаются эти проблемы, далеко не всегда у него развивается заболевание. И напротив, даже при отсутствии указанных причин, может развиваться жировая дистрофия поджелудочной железы (липоматоз).
Диета при нарушении липидного обмена
Наравне с лечением медикаментозными препаратами чрезвычайно важна и диета. Для начала нужно понять, какие продукты записать в друзья поджелудочной железы, а какие отнести к врагам. Из рациона необходимо исключить все кислые фрукты: сливы, груши, персики, алычу, апельсины, лимоны.
Яблоки (если они сладкие) можно запекать в духовке и есть в протертом виде. Из овощей следует отказаться от редиса, редьки, белокочанной капусты, нежелательно использовать щавель, ревень. Огурцы лучше есть без кожуры, а томаты, как и сладкие яблоки, запекать в духовке.
«Убить» пострадавшую поджелудочную железу способны алкоголь, «тяжелая» пища — свинина, сало, жирные сорта рыбы, копчености, острые, соленые блюда, консервы, фастфуды. Торты, пирожные, свежеиспеченный хлеб, кофе, лимонады, крепко заваренный чай, колбасы, сосиски, жирные сыры, сметана тоже относятся к разряду «трудно перевариваемых», а следовательно, вредных.
К числу «друзей» следует причислить нежирный творог, постное белое мясо (индейка, курица, кролик), протертые супы (желательно на некрепком мясном бульоне или овощном отваре), слизистые, сваренные на воде каши с добавлением сливочного масла, отварные овощи, белые сухарики или подсушенный в духовке хлеб.
Из напитков полезны кисель, компот из сухофруктов, зеленый чай, отвар шиповника, минералка без газа.
Много споров возникает по поводу молока: пить или отказаться? Скажу так: если организм не бунтует после его приема,- не откликается диареей, болью, неприятной отрыжкой, значит, это ваш продукт. Если же — наоборот, то следует обратить внимание на процент жирности молока и при необходимости его снизить или же отказаться от него вовсе.
Другие важные правила в питании — есть нужно понемногу, но часто — 5-6 раз в день; следить за температурой принимаемой пищи, придерживаясь известного принципа «Еда должна быть не слишком горячей не слишком холодной»; хорошо ее пережевывать; хотя бы раз в 7-10 дней устраивать разгрузочные дни.
Рацион
Диета – ответственный этап терапии липоматоза и иных проблем с поджелудочной железой. Чтобы не допустить разрастания жира и улучшить общее самочувствие, необходимо соблюдать диету №5. Питаться необходимо часто и небольшими порциями, кушая около 5 раз в день.
Убрать из меню:
- сладости;
- копчености;
- алкоголь;
- соленья;
- жареные, острые либо жирные блюда;
- любые орешки;
- чипсы;
- сладкие газировки.
Пищу рекомендуют готовить лишь на пару. Для гарнира следует предпочесть:
- кабачки;
- печеную тыкву;
- брюссельскую капусту;
- овощные салаты.
Рекомендуется также в меню включить:
- молочную продукцию;
- каши из гречки, овса, пшена;
- постную рыбу.
Фитотерапия при жировой дистрофии
Обычно диагностические мероприятия не занимают много времени, поэтому лечить липоматоз врач-гастроэнтеролог начинает сразу после его обнаружения. Основная цель терапии – предупреждение разрастания новых жировых клеток и уменьшение в размерах уже образовавшихся патологических очагов. Достигается это за счёт коррекции образа жизни, специализированной диеты, приема медикаментозных препаратов. В качестве комплексной терапии успешно используется лечение народными средствами.
Рекомендации по коррекции образа жизни для пациентов с липоматозом поджелудочной железы включают:
- Снижение уровня стресса в жизни. Важно меньше нервничать по пустякам и по возможности избегать нервных потрясений.
- Полноценный сон не менее 7-8 часов ежедневно.
- Четкое следование режиму дня, а также сбалансированное чередование труда, активного и пассивного отдыха.
- Полный отказ от вредных привычек.
- Отказ от интенсивных физических нагрузок.
- Пешие прогулки, занятия ЛФК и дыхательной гимнастикой.
Лечебное питание
Немаловажное значение в лечении заболевания играет питание. Диета при липоматозе поджелудочной железы строится на следующих принципах:
- Дробное питание (до 6-7 раз в сутки) небольшими порциями.
- Предпочтительный вариант приготовления пищи – варка на пару без добавления жира.
- Исключение из рациона жирных, жареных и острых блюд, сладостей.
- Ограничение суточной энергетической ценности блюд до 2800-3000 ккал.
Пациентам с липоматозом необходимо чаще включать в меню:
- нежирные сорта рыбы, мяса, птицы;
- молоко (жирностью не более 2,5%) и молочную продукцию;
- крупы – гречневую, овсяную, рисовую.
Значительное распространение жировой дистрофии является показанием для применения медикаментозных средств. Все препараты, назначаемые специалистом, направлены на уменьшение интенсивности проявлений патологии.
Лекарствами выбора являются:
- НПВС (Нурофен, Ибупрофен);
- ферментные препараты (Креон, Мезим);
- дезинтоксикационные средства (Наузифар, Реглан);
- препараты, нормализующие перистальтику кишечника (Лоперамид, Имодиум).
В редких случаях, когда разрастания жировой ткани сдавливают соседние органы, решается вопрос об оперативном лечении заболевания.
Жировая дистрофия поджелудочной железы – распространенное заболевание, имеющее негативные последствия для здоровья. Его прогноз во многом зависит от стадии, на котором оно было диагностировано. Регулярно проходя профилактические осмотры и соблюдая врачебные рекомендации, можно предотвратить его развитие и избежать серьезных проблем со здоровьем.
Профилактика
Чтобы избежать подобных нарушений в железе, важно соблюдать профилактические меры. Стандартные мероприятия выглядят так:
- своевременная терапия хронических и острых недугов органов ЖКТ, а также внутренней секреции;
- сбалансированное для поджелудочной железы питание;
- здоровый образ жизни – исключить вредные привычки и злоупотребления, частое обильное питание, обеспечить умеренные физические нагрузки, комфортный отдых;
- предупреждение физических повреждений и психических травм.
Народные рецепты лечения поджелудочной железы
В борьбе с разрастающейся жировой тканью, а также другими проявлениями недуга — воспалением, болью, диареей, метеоризмом хороший эффект дают и лекарственные растения. Они способны также (пусть и частично) восстановить утраченные секреторные функции поджелудочной железы, укрепить иммунитет.
Хорошим средством от жировых вкраплений в поджелудочной железе считается настой овса. Для этого 1 ст. ложку измельченных в кофемолке зерен поместите с вечера в термос и залейте 2 стаканами кипятка. Утром, процедив, принимайте по 100 мл 3 раза в день. Курс — 1-2 месяца.
Кроме того, настой овса (его по праву считают эликсиром долголетия) очищает организм от токсинов, снижает сахар и холестерин в крови, способен регенерировать поврежденные ткани.
А вот противовоспалительный сбор. В его состав входят трава мяты перечной, зверобоя продырявленного, крапивы двудомной, цветки календулы, измельченные и взятые в равных частях. Для приготовления настоя возьмите 2 ст. ложки сбора, залейте 2 стаканами крутого кипятка, настаивайте 1 час. Процедив, принимайте 3 раза в день по 100 мл в течение 3-4 недель.
Если липоматоз сопровождается диареей, поможет такой рецепт: смешайте в равных частях плоды черемухи, кору дуба и листья черники. 2 ст. ложки сбора поместите в термос и залейте 2 стаканами кипятка, настаивайте ночь. Процедив, принимайте по полстакана 3-4 раза в день. Курс — 1-2 недели, а при необходимости — месяц.
Хорошим закрепляющим свойством обладает и гранатовый отвар. Для его приготовления 30 г сухих корок граната залейте 1 стаканом горячей воды, на малом огне держите 15 минут, настаивайте час. Принимайте по 2-3 ст. ложки 3-4 раза в день за час до еды.
При запорах принимайте порошок из высушенных корней одуванчика: по 0,5 ч. ложки 3. раза в день перед едой или по 10 семян горчицы.
Провоцирующие факторы
Провокаторы изменений, происходящих в поджелудочной железе и вызывающих липоматоз, пока не установлены. Хотя специалисты утверждают, когда липома, развивающаяся в поджелудочной железе, начинает появляться и в иных внутренних органах, тогда риск ее увеличения непосредственно в первичном органе существенно возрастает, причем, в несколько раз. Непрямыми провокаторами липоматоза являются:
- алкогольная либо никотиновая зависимость;
- СД 1 и 2 типа;
- ожирение поджелудочной железы без лечения проблемы;
- гепатиты и гипотиреоз;
- панкреатит – патология поджелудочной железы в хронической стадии.