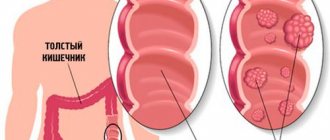
Рак тонкого кишечника – это заболевание, которое сопровождается развитием злокачественного уплотнения. Опухоль при таком виде рака развивается из тканей тонкой кишки и в процессе разрастания может поражать не только окружающие органы, но также распространятся по всему организму. Рак тонкого кишечника симптомы могут быть разными, так как на них влияет много факторов, в частности, проявления недуга зависят от места локализации опухоли. Дело в том, что при таком онкологическом заболевании опухоль может развиваться в разных отделах кишки, а именно — в тощем, двенадцатиперстном и подвздошном отделах.
Важно! Самым распространенным считается рак двенадцатиперстной кишки, так как именно такое заболевание диагностируется в 50% случаев таких заболеваний.
Причины возникновения
Врачи уже много лет замечают, что диагностируется заболевание чаще всего у пациентов, страдающих патологиями желудочно-кишечного тракта. Поэтому некоторые болезни пищеварительной системы считаются предраковыми состояниями.
Таким образом, причиной рака тонкой кишки может быть колит, язва, болезнь Крона, полипоз. Также виновником может стать первичная злокачественная опухоль, расположенная в другом органе. В этом случае образование в тонком кишечнике является метастазом.
Помимо различных патологий ЖКТ спровоцировать перерождение здоровые клеток в раковые способны следующие факторы:
- Курение и злоупотребление спиртными напитками.
- Нерациональное питание.
- Контакт с вредными веществами или облучением.
- Возрастные изменения в организме.
- Наследственная предрасположенность.
Из перечисленных факторов основное внимание отводят неправильному питанию. Ведь регулярный прием пищи, содержащей в себе канцерогены, приводит к раздражению пищеварительного тракта и нарушению его функционирования, что в дальнейшем может спровоцировать онкологию.
Диагностика рака тонкого кишечника
Возможности диагностики относительно ограничены, так как существует немного методов, позволяющих визуализировать состояние тонкого кишечника. До сих пор этот отдел желудочно-кишечного тракта считается «белым пятном в гастроэнтерологии». Врач может назначить следующие исследования:
- рентгенография брюшной полости с контрастом — позволяет визуализировать просвет тонкой кишки, увидеть сужения, препятствия на пути контраста;
- гастродуоденоскопия — назначают при подозрении на рак двенадцатиперстной кишки, другие отделы тонкого кишечника для эндоскопии недоступны;
- УЗИ брюшной полости — не слишком информативно для изучения состояния кишечника, но позволяет визуализировать соседние органы, куда возможно метастазирование;
- компьютерная томография брюшной полости с контрастом — позволяет оценить состояние тонкого кишечника — просвет, толщину стенок и так далее;
- МРТ брюшной полости с контрастом;
- ПЭТ-КТ — это один из самых точных, но крайне дорогой метод выявления злокачественных новообразований и метастазов;
- диагностическая лапароскопия — эндоскопическое исследование брюшной полости, если есть подозрения, что рак распространился на наружную стенку кишки, брюшину, сальник;
- диагностическая лапаротомия — если все другие возможности диагностики исчерпаны, в крайнем случае врачи могут предложить сделать открытую операцию, чтобы оценить состояние брюшной полости.
Для определения общего состояния пациенту назначат общий и биохимический анализ крови. При подозрении на метастазы в другие органы — анализы, позволяющие выяснить, насколько сохранны функции этих органов.
Симптомы
Симптомы рака тонкого кишечника немного разнятся, потому что злокачественная опухоль может иметь разную локализацию. Ведь тонкий кишечник состоит из нескольких отделов: двенадцатиперстной, тощей и подвздошной кишок.
Если поражена двенадцатиперстная кишка, то признаки будет очень схожи с язвой желудка. Человек жалуется на отвращение к пище, болезненность в зоне кишечника тупого характера, которая способна отдавать в спину. В тяжелой форме признаки рака тонкого кишечника проявляются в виде таких проявлений как:
- Кишечная непроходимость.
- Тошнота, рвота.
- Повышенное газообразование.
- Желтушность кожи.
- Общая слабость.
- Резкий сброс веса тела.
В случае поражения тощей и подвздошной кишок возникают следующие симптомы:
- Тошнота, рвота.
- Болевой синдром в кишечнике.
- Спазмы в области пупка.
- Диарея.
- Появление слизистых выделений в каловых массах.
- Вздутие живота.
- Быстрая утомляемость.
Симптомы развития злокачественной онкологии становятся интенсивнее и тяжелее на поздней стадии. У пациентов нередко происходит перфорация кишечной стенки, развивается перитонит, возникает отравление организма продуктами распада новообразования, появляются признаки сильнейшей анемии.
Характерные симптомы
Злокачественная опухоль в тонком кишечнике в самом начале поражения не провоцирует никаких симптомов. Первые признаки развиваются только на этапе, когда процесс течения болезни приводит к сужению просвета на участке поражения тонкой кишки.
К самым первым симптомам, которые должны насторожить человека и стать поводом для посещения врача, относятся комплексные диспепсические проблемы в работе кишечника:
- непроходящая тошнота;
- рвота;
- вздутие живота;
- спастические болевые ощущения в эпигастрии, в зоне пупка.
Также на первых этапах поражения опухолью у пациентов отмечаются такие характерные проявления:
- жидкий стул с тенезмами – ложные позывы к дефекации с болью, после которых происходит обильное отхождение слизи;
- чередование диареи и запоров;
- кишечная непроходимость разной тяжести;
- боль во время опорожнения кишечника.
Боль при дефекации
К общим признакам заболевания кишечника относятся:
- стремительно нарастающая слабость;
- частые недомогания;
- быстрое утомление даже после легкой работы;
- потеря аппетита;
- резкое беспричинное на первый взгляд похудение;
- низкое содержание белка в плазме крови;
- малокровие;
- бледный оттенок крови и слизистых поверхностей, которые выстилают ротовую полость и полость носа;
- частые головокружения, головные боли;
- стойкое увеличение температуры тела до субфебрильной.
У мужчин и у женщин опухоль в тонком кишечнике развивается на первых этапах поражения почти одинаково. Но в момент активного прогрессирования и влияния на близлежащие органы возникают некоторые отличия.
У женщин в процессе прорастания опухолевого новообразования в ткани соседних органов травмируется влагалище, а у представителей мужского пола – простата. Когда заболевание затрагивает прямую кишку и анальную зону, то женщины, и мужчины жалуются на интенсивную боль в анусе, в зоне копчика, крестца, поясничного отдела позвоночника.
У мужчин особенно сильно проявляются нарушения мочеиспускания. Это говорит о прорастании опухоли в стенки мочевого пузыря. Данный процесс провоцирует подъем температуры до высоких цифр, заражение инфекцией канала мочеиспускания по восходящему типу.
Важно! Онкология может долгое время прогрессировать, совсем не провоцируя жалоб, а впервые заявить о себе только после возникновения серьезных необратимых осложнений.
Для опухоли тонкой кишки характерно постепенное нарастание симптомов, в связи с чем люди не воспринимают их серьезно Со временем опухоль вырастает и оказывает негативное влияние на функции соседних органов. При этом у пострадавших появляются жалобы, которые говорят о следующих опасных состояниях кишки:
- кишечная ишемия;
- панкреатит;
- механическая желтуха.
В особо тяжелых случаях уже возникают серьезные нарушения в работе других органов, которые располагаются ближе к опухоли – поджелудочная, печень и т.д.
Обнаружение опухоли
Диагностика рака тонкого кишечника начинается с беседы с врачом о жалобах, имеющихся болезнях, наличии плохой наследственности. Собрав анамнез, доктор проводит внешний осмотр пациента, ощупывает брюшную полость и назначает дополнительное обследование.
В него входят следующие методы:
- Колоноскопия. Методика помогает обнаружить образование, его размер, форму. Для проведения диагностики через прямую кишку вводят эндоскопическое устройство с камерой на конце.
- Фиброгастроскопия. Также дополнительно исследуют желудок. Это делается также эндоскопическим методом.
- Биопсия и гистологическое исследование. Помогают определить, имеет ли опухоль в тонком кишечнике злокачественное течение, какого она вида, насколько агрессивна.
- Компьютерная томография. Позволяет выявить метастазы во внутренних органах.
На основании полученных результатов диагностики лечащий врач ставит диагноз и подбирает схему терапии для каждого пациента отдельно.
Основные признаки
Клинические проявления недуга в редких ситуациях остаются незамеченными – важно правильно понимать сигналы своего организма и не оставлять их без внимания. Патологические процессы, происходящие в органе по мере прогрессирования онкологии, довольно агрессивно влияют на него, и большинство необратимых явлений быстро дают внешнее проявление.
Стоит отметить, что ряд из симптомов, рассмотренных ниже, имеет общую подоплеку раковых поражений, но есть и признаки, достаточно специфичные, указывающие на конкретный вид опухоли и вероятные очаги ее локализации.
Боли
Болевой синдром – признак, независимо от того, с какого участка тела человека он исходит, всегда указывает на то, что с организмом не все в порядке. При данном диагнозе это проявление онкологии не является базовым и говорит скорее о вероятности, чем наличии опухолевой патологии в рассматриваемом органе.
При течении раковых процессов тонкого кишечника боль изначально не является ярко выраженной. На первых порах это могут быть эпизодичные, неприятные ощущения в животе. На вопросы о месте их локализации пациент на данном этапе течения болезни внятно ответить не может.
Таким образом, на начальных этапах болевой синдром классифицируют как малый признак, появление которого вызывают процессы озлокачествлевания тканей, происходящие в тонком кишечнике.
По мере прогрессирования аномалии и ее роста дискомфорт усиливается и начинает приобретать четкие границы – больной уверенно может показать доктору, где именно у него болит.
Появление неприятных ощущений, а также степень их интенсивности определяются стадией процесса и областью локализации опухоли. Если новообразование растет в среднем отделе органа или в подвздошной его части, то боль будет носит приступообразный характер.
Если очаг поражения – двенадцатиперстная кишка – боль чаще всего ноющая, вполне терпимая, но практически постоянная. Устранить ее возможно только спазмолитическими препаратами, и то на непродолжительный период времени. В последнем случае заболевание по болевым ощущениям часто путают с проявлениями язвы.
Вздутие живота
Вздутие живота очень редко возникает при раке других отделов кишечника, поэтому данный признак является одним из главных проявлений онкологии именно тонкой части органа.
Почему так происходит? Основная причина неприятного ощущения вздутия живота связана с возникающей из-за растущей опухоли, кишечной непроходимостью, когда патология, увеличиваясь в размерах, частично, а затем и полностью, перекрывает кишечный просвет.
Как обнаружить рак двенадцатиперстной кишки на ранней стадии? В этой статье статистика, в которой рассмотрено, сколько живет человек с карциномой желудка.
Какие факторы https://stoprak.info/vidy/zhkt-kishechnik/tonkaya/kak-protekaet-i-chto-daet-shans-na-vijivanie.html провоцируют рак тонкого кишечника?
Кроме того, вследствие нарушения нормальной деятельности отдела, в нем в большом количестве скапливаются газы и распирают его изнутри. Как правило, этому сопутствует метеоризм.
Проявления вздутия начинаются в момент, кода пища достигнет данной части кишечника – примерно через 2,5 часа после еды.
Ситуацию могут значительно усугубить определенные продукты, поэтому для снижения интенсивности симптома больному показана специальная диета, исключающая употребление мучного, макаронных изделий, колбас и копченостей.
Воспаленный тонкий кишечник провоцирует непроходимость, вздутие и увеличение объема живота
Примеси в стуле
Появление в каловых испражнениях нетипичных примесей – важный признак при диагностике рака тонкой кишки. Это могут быть:
- кровяные вкрапления – концентрация крови в экскрементах может отличаться, в тяжелых случаях сгустки составляют большую часть испражнений. Цвет крови так же характерен – оттенок темный, вкрапления равномерно распределены в каловых массах. Это верный признак «высокой» локализации опухоли на фоне инфицирования кишечника;
- гнойные фрагменты – являются продуктами распада раковых формирований и свидетельствуют о тяжелой стадии течения болезни и серьезных внутренних воспалительных процессах, связанных с обширной интоксикацией. Структурное содержание кала при обильном скоплении гнойных масс более мягкое;
- слизь – ее содержание в минимальных количествах считается нормой. Однако слишком большая концентрация слизистых масс позволяет с большой долей вероятности диагностировать наличие новообразования в рассматриваемом отделе.
Тошнота и рвота
Проявляющиеся в совокупности, неконтролируемые приступы тошноты, сопровождаются яркой, обильной рвотой. Эти признаки занимают второе место по частоте внешних проявлений заболевания и жалобам пациентов, которым уже поставлен данный диагноз.
Симптом наиболее ярко себя обнаружит, если злокачественное новообразование развивается в верхних тонких отделах и сопровождается резким снижением массы тела – больной за несколько недель теряет до 15 – 20% от первоначального веса.
Если место расположения – дистальная часть отдела, тошнота и рвота возникают реже, и их наступление прогнозируемо. Чаще всего – это промежуток от 20 до 30 минут после приема пищи.
Рвотный позыв в данном случае провоцируют токсины, вызванные продуктами деятельности раковых клеток. Импульс для таких приступах исходит от ЦНС – она обрабатывает все атипичные сигналы и посылает команду в конкретный орган тела, вызывая чувство тошноты – часто в сочетании с рвотой.
Если по мере течения заболевания интенсивность появления таких приступов увеличивается и начинает сопровождаться повышением температуры – это означает, что состояние больного стабильно ухудшается, а проводимое лечение неэффективно.
Лечебные методы
Наиболее приемлемый метод лечения рака тонкой кишки – оперативное вмешательство. Во время операции удаляют злокачественную опухоль, рядом лежащие ткани. В случае поражения лимфатических узлов устраняют и их. В зависимости от объема операции может возникнуть необходимость в искусственном восстановлении кишечника.
Лучевая же терапия представляет собой воздействие на образование высокочастотных рентгеновских лучей. Применяют эти методы до и после оперативного удаления опухоли. Оба способа лечения рака тонкой кишки вызывают побочные эффекты, но химическая терапия считается самой агрессивной.
В качестве дополнения к хирургическому вмешательству назначают химиотерапию и облучение. Первая методика заключается во введении в организм больного специальных агрессивных препаратов, которые подавляют атипичные клетки.
Понятие
Раком тонкого кишечника называется недуг, при котором злокачественные новообразования поражают ткани одного из трех его отделов: подвздошной, двенадцатиперстной или тощей кишок.
Чаще всего (почти в половине случаев) опухоль локализуется в тканях двенадцатиперстной кишки, на втором (30%) по частоте поражений месте стоит тощая кишка, и лишь пятая часть пациентов страдает онкологией подвздошной кишки.
В общей структуре онкологических заболеваний кишечника на долю этого недуга приходится не более 4% случаев.
Диета
Диета при раке тонкой кишки предполагает соблюдение дробного режима питания. Больной должен кушать 5 раз в день с перерывами в 2-3 часа. Порции при этом должны быть небольшими. Это помогает нормализовать процесс переваривания и усвоения пищи.
Меню пациента составляет так, чтобы каждый день организм получал достаточное количество витаминов и микроэлементов. Поэтому рацион обогащают овощами, фруктами, ягодами. Разрешают кушать супы, каши, молочные продукты, рыбу.
В первое время лечения блюда подают в перетертом виде. Также они должны быть теплыми, а не горячими или холодными. Ни в коем случае нельзя переедать. Диета еще подразумевает употребление большого количества жидкости в виде обычной воды, компотов, травяных отваров.
Профилактика
Профилактические меры:
- вовремя удалять доброкачественные образования, в том числе кисты и полипы;
- хотя бы раз в год проходить профилактическое обследование, особенно в возрасте после 40 лет;
- своевременно лечить воспалительные заболевания ЖКТ, при хронических болезнях встать на учет к специалисту;
- правильно питаться, соблюдать диету, отдавать предпочтение продуктам с высоким содержанием грубой клетчатки;
- отказаться от вредных привычек;
- вести активный образ жизни;
- при подозрении на онкологию немедленно посетить врача.
После операции по поводу удаления онкологии пациентам также необходимо придерживаться мер профилактики. В таком случае меньше шансов появления рецидива.
Рак тонкой кишки является болезнью, которая угрожает жизни пациенту, но благодаря тому, что кишка плохо снабжается кровью, у пациента есть надежда на выздоровление. Главное, обнаружить болезнь, пока не начался процесс метастазирования.
Автор: Оксана Белокур, врач, специально для Zhkt.ru
Прогноз
Прогноз при раке тонкой кишки 1-2 стадии довольно благоприятный. На этих этапах развития новообразование развивается в пределах пищеварительного органа, процесс метастазирования еще не запущен, поэтому операция помогает людям избавиться от патологии.
Благоприятность прогноза при раке тонкой кишки 3-4 стадии резко снижается. В этом случае болезнь уже поражает внутренние органы, распространив метастазы. Выживаемость на поздних стадиях не может превышать 5 лет.
Онкология – коварное заболевание, представляющее опасность для жизни человека. Поэтому так важна профилактика рака тонкой кишки. Максимально снизить риск развития опухоли поможет здоровый образ жизни и регулярное прохождение обследования ЖКТ.
Причины развития
Достоверные причины, которые вызывают образование онкологии, не установлены. В соответствии с проводимыми обследованиями и данными статистики, риск заражения патологией увеличивается в таких ситуациях:
- при диагнозе опухоли тонкой кишки у ближайших родственников человек;
- при хроническом инфекционном воспалении тонкого кишечника, которое способно разрушать слизистые поверхности;
- полипы в кишке;
- онкология других органов;
- облучение радиацией;
- злоупотребление алкогольными напитками, курением;
- постоянное включение в рацион соленой, вяленой, копченой еды, в составе которой много животных жиров, также частое употребление сала и жирных сортов мяса.
Полипы
Важно! Чаще всего онкология тонкой кишки выявляется мужчин после 60 лет.
Степени
- Злокачественное новообразование 1 стадии, не превышающее 2 см в диаметре, ограничено стенками тонкого кишечника, не прорастает в ткани соседних органов и не дает метастазов.
- Злокачественная опухоль 2 стадии, имеющая чуть больший размер, покидает пределы кишечной стенки, прорастая в прилежащие органы, но не метастазирует.
- Раковая опухоль 3 стадии достигает значительных размеров и дает метастазы в ряд лимфатических узлов, расположенных поблизости от тонкого кишечника. Отдаленное метастазирование отсутствует.
- Злокачественное новообразование 4 стадии, поразившее прилежащие органы, дает многочисленные метастазы в отдаленные органы.
Как обследовать?
Выбор диагностических процедур для выявления раковых опухолей тонкого кишечника зависит от локализации патологического процесса.
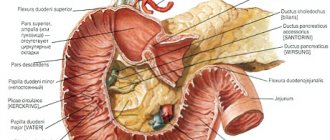
- Обследование двенадцатиперстной кишки лучше проводить при помощи фиброгастродуоденоскопии и контрастной рентгеноскопии.
- Диагностирование состояния подвздошной кишки даст лучшие результаты при использовании ирригоскопии и колоноскопии.
- С помощью контрастной рентгенографии (методом пассажа бария) в просвете исследуемой кишки выявляют наличие препятствий и участков стеноза, затрудняющих продвижение взвеси сульфата бария.
В ходе каждого эндоскопического исследования берутся образцы опухолевых тканей для последующего лабораторного изучения, позволяющего подтвердить диагноз.
Выявить наличие метастазов и подтвердить факт прорастания злокачественного образования помогают процедуры:
- УЗИ внутренних органов брюшной полости;
- мультиспиральной компьютерной томографии брюшной полости;
- сцинтиграфии костных тканей;
- рентгенографии грудной клетки;
- лапароскопии (данную процедуру, приравниваемую к хирургическому вмешательству, назначают при наличии некоторых сомнений в верности диагноза).
Лабораторным методам отводится вспомогательное значение. При раке тонкого кишечника выполняют:
- Общий анализ крови. Выявление низкого гемоглобина и повышенная СОЭ характерны для любой онкологической патологии.
- Биохимический анализ крови. Обнаружение в ней карциноэмбрионного антигена не только подтверждает наличие раковой опухоли, но и позволяет установить ее стадию.
- Анализ мочи на содержание индикана (вещества, образующегося в печени при нейтрализации индола – токсического соединения, возникающего в кишечнике в результате гниения белков).
- Анализ крови на онкомаркеры. При раке тонкого кишечника могут быть выявлены маркеры СА 242, РЭА, СА 19-9.
- Анализ каловых масс на скрытую кровь.
Диагностическая программа
Диагностика данного заболевания, как уже говорилось, имеет определенные трудности, потому что тонкая кишка очень труднодоступна любому методу инструментального исследования.
По сути, единственной методикой, которая позволяет информативно увидеть слизистую оболочку тонкой кишки, является капсульная эндоскопия. Процедура заключается в том, что пациент глотает небольшую электронную капсулу со встроенной фотокамерой, которая делает 16 тысяч снимков во время прохождения всего кишечника. После детального анализа всех фотографий можно точно установить размер и расположении опухоли.
На сегодняшний день появилось достаточно большое количество исследований, позволяющих выявлять в крови человека онкомаркер, который может свидетельствовать о злокачественном процессе. К сожалению, чувствительность методики оставляет желать лучшего.
Виды новообразований
Характер роста раковых опухолей тонкого кишечника позволяет разделить их на два вида:
- Экзофитные, растущие внутрь кишечного просвета. На начальной стадии патологического процесса опухоль вызывает застой физиологического содержимого пораженных отделов тонкой кишки (стаз), который со временем переходит в кишечную непроходимость. Для экзофитных опухолей, внешне напоминающих бляшки, полипы или грибы, характерно наличие четко определенных структурированных границ. При изъязвлении опухолей экзофитного типа они приобретают блюдцеобразную форму.
- Эндофитные (инфильтративные), считающиеся более злокачественными и опасными. Опухоли этого типа не имеют четких границ. Расплываясь по стенкам пораженной кишки, они послойно поражают ее оболочки и проникают в соседние и отдаленные органы через сеть лимфатических сосудов. Опухоль этого вида может привести к перфорации кишечной стенки и кровотечению.
Гистологическое строение раковых опухолей тонкой кишки является основанием для разделения их на:
- Аденокарциномы: опухоли, возникающие из железистых тканей. Самой частой локализацией этих довольно редких новообразований является область большого дуоденального сосочка двенадцатиперстной кишки.
- Карциноиды: этот тип злокачественных новообразований, образующихся из эпителиальных клеток, может локализоваться в любом отделе толстого и тонкого кишечника. Чаще всего его обнаруживают в аппендиксе, подвздошной и прямой кишке.
- Лимфомы: достаточно редкий вид рака тонкой кишки, представленный лимфогранулематозом и болезнью Ходжкина.
- Лейомиосаркомы: опухоли этого типа бывают настолько крупными, что без труда пальпируются сквозь брюшную стенку. Крупный размер опухоли провоцирует кишечную непроходимость, заканчивающуюся перфорацией кишечной стенки и кровотечением.