Кишечник человека представляет собой длинный полый орган, являющийся своеобразным «проводником» питательных веществ из пищи в кровь. Если он перестает работать «как надо», появляются не только боли определенной локализации и характера – начинают страдать все структуры организма, причем степень их страдания будет различной.
Основная причина болезней кишечной трубки, будь они опухолевыми или воспалительными, инфекционными или возникшими вследствие активации собственной флоры – это еда. В некоторых случаях она только помогает «выявить» проблему, в других – вызывает ее. Основные симптомы кишечных патологий неспецифичны: они указывают на локализацию патологического процесса, но причину часто требуется дополнительно, путем дополнительных лабораторных и инструментальных анализов.
Как устроен кишечник
Переработка пищи начинается еще во рту, где расположены слюнные железы. Вырабатываемая ими слюна содержит некоторые ферменты, которые начинают расщеплять углеводы – вещества, которые организм считает наиболее нужными, так как они быстрее всех дают энергию внутренним органам.
Поступление пищи в рот «нажимает» на рецепторы, идущие прямо к железам, расположенным в желудке и поджелудочной железе. Эти органы настраиваются на помощь в пищеварении в кишечном тракте.
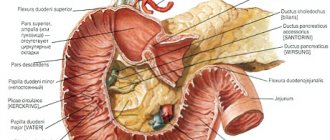
Изо рта пища поступает в пищевод, а далее – в желудок. Там происходит частичное обеззараживание еды соляной кислотой желудочного сока. Этот же секрет желудка частично расщепляет белки, присутствующие в еде. После такой первичной обработки пища поступает в кишечный тракт: сначала в 12-перстную кишку, затем идет по еще двум отделам тонкой кишки, и только потом попадает в толстый кишечник.
В 12-перстную кишку открывается выводной проток поджелудочной железы, которая вырабатывает ферменты, расщепляющие белки, жиры и углеводы до «элементарных структур»: аминокислот, жирных кислот и моносахаров, соответственно. Сюда же выходит и основной желчный путь, вытекающая из которого желчь помогает хорошо расщепить жиры. Далее, постепенно, по мере продвижения по тонкой кишке, «элементарные структуры» всасываются ее слизистой оболочкой и поступают в кровь и лимфу.
Доходит эта жидкая пищевая каша до границы с толстой кишкой. Там есть своеобразный клапан, который пропускает только в одну сторону. Он делает это постепенно, чтобы аппендикс, являющийся своеобразной миндалиной, успел «фильтровать» содержимое кишечного канала от микробов. В толстой кишке всасывается клетчатка и соединительная ткань, переработанная местными бактериями. Последние «добавляют» к всасываемым веществам еще и витамины, нужные для свертывания крови и передачи импульса с нервов на другие нервы, а с них – на мышцы. Именно в этом отделе бактерии так обрабатывают оставшиеся белки, что продуктами такой переработки становится образование токсичных веществ (в норме они должны выводиться с калом), а кал приобретает тот характерный запах, который и чувствуется при походе в туалет.
Конечный отдел толстой кишки создан для формирования каловых масс путем всасывания воды из пищевой кашицы, в которой уже не осталось ничего питательного.
Рвота
Очень малоприятное явление, что являет собою непроизвольный выброс через глотку и рот всего, что находилось в желудке. Как правило, она сопровождается частым дыханием, резкими болями в животе, повышенным слюноотделением. Правда, после выброса рвотных масс больной чувствует облегчение. Обычно рвота есть признаком многих заболеваний и отравлений. Бывает, что остановить ее без вмешательства медработников, не удается.
Поэтому важно понимать, что продолжительная рвота – симптом очень серьезный, поэтому самолечением в данном случае заниматься категорически запрещено. Особенно, если то, что выходит наружу имеет примеси слизи, крови или жёлчи.
Кстати, рвота может возникнуть даже при сильном волнении или всплеске эмоций. Для многих женщин в положении на ранних сроках это вообще нормальное явление.
Симптомы кишечных болезней
Поскольку разные отделы кишечной трубки ответственны за различные процессы:
- тонкая кишка – за всасывание необходимых для существования организма питательных веществ в кровь,
- толстая кишка – за всасывание из «бывшей пищевой кашицы» обратно в кровь воды, за формирование оформленных каловых масс и своевременное их выделение, за выработку витаминов и обеспечение переработки клетчатки,
то симптомы заболеваний кишечника толстого и тонкого будут отличаться. Чаще же всего случается так, что процесс, который может быть:
- наследственным: например, врожденная недостаточность того или иного пищеварительного фермента;
- инфекционным: как в виде отравления, симптомы которого вызваны попаданием в ЖКТ микробных токсинов, так и в виде воспаления кишечной стенки, вызванной самими микробами, а также простейшими амебами и балантидиями;
- паразитарным (вызванном глистами);
- опухолевым;
- нейрогенным или эндокринным, когда симптомы со стороны кишечника вызваны нарушением регуляции его деятельности, осуществляемым гормонами и нервной системой;
- спаечным;
- хроническим воспалительным: например, болезнь Крона, Уиппла, неспецифический язвенный колит,
развивается одновременно и в толстой, и в тонкой кишке.
Как проявляются болезни тонкой кишки
Заболевания тонкого кишечника проявляются:
- Болями, которые обычно локализуются в районе пупка.
- Жидким стулом, который чаще всего имеет светлый цвет, пенистый или кашицеобразный характер с «включениями» непереваренных продуктов, особенно растительного происхождения, и кислый неприятный запах.
- Ощущениями и звуками «переливания» в животе.
- Чувством вздутия, тяжести, распирания живота, что немного облегчается актом дефекации.
- Позывы к дефекации императивные, терпеть их нельзя.
- Воспалительные заболевания кишечника могут сопровождаться повышением температуры до разных цифр, что зависит от количества попавших микробов, степени их токсичности для организма, сопротивляемостью (иммунитетом) самого организма.
- При длительном существовании подобной симптоматики отмечаются признаки страдания других органов: быстрая утомляемость;
- слабость;
- похудание;
- кожа становится сухой и тонкой;
- ногти истончаются, ломкие, покрываются поперечной исчерченностью;
- снижается острота зрения;
- в углах рта появляются заеды;
- белки глаз краснеют;
- частые головные боли;
- перед глазами часто «плавают» точки;
- периодически болят и опухают суставы разной локализации, в которых диагностируется артрит.
Как проявляются болезни толстой кишки
Эти заболевания характеризуются:
- Болевым синдромом. Боли кишечника толстого локализуются обычно по периметру живота: слева сбоку, справа сбоку. Могут локализоваться над пупком или «под ложечкой», но реже. Они сильные, тупые, распирающие, вызывают желание сходить в туалет, чтобы облегчить состояние. Боль «накатывает» волнами; не связана с приемом пищи. Обычно такие боли нарастают к вечеру.
- Кал частый, зловонный, в нем может быть: кровь, слизь, гной, «полоски», напоминающие болотную тину.
- Если толстая кишка воспалилась вследствие попадания в нее инфекции, повышается температура тела до разных цифр, снижается аппетит, появляется головная боль и головокружение.
- Недержанием газов и стула.
- Урчанием в животе, которое, совместно с ощущением вздутия живота, нарастают к вечеру, ослабевая к ночи.
Грибковые, аутоиммунные и инфекционные заболевания
Среди патологий кишечника встречаются болезни грибковой природы. Так, при погрешностях питания, иммунодефиците и необоснованном приеме антибиотиков развивается кандидоз кишечника. Болезнь характеризуется диареей, наличием желудочно-кишечного дискомфорта. Некоторые пациенты, не зная, как определить данное заболевание, лечатся либо самостоятельно, либо и вовсе не обращаются к терапевту.
Кандидоз кишечника способен давать многочисленные осложнения. Наиболее грозные из них – перфорация кишечника, пенетрация язв, внутренние кровотечения и развитие грибкового заражения. При проживании в экологически неблагоприятных районах, наличии хронических стрессов, вредных привычек и нерегулярного питания, симптомы и заболевания тонкого кишечника должны настораживать каждого человека.
Некоторые разновидности микозов кишечника могут протекать скрыто или же бессимптомно. Определить такие болезни можно с помощью УЗИ, МРТ, колоноскопии.
Среди аутоиммунных болезней ЖКТ обращает внимание болезнь Крона кишечника. Его этиология неясна. В развитых странах отмечается ежегодный прирост заболеваемости. Классическим признаком этой редкой патологии является боль, понос и кровотечение. Болевой синдром может напоминать клиническую картину острого аппендицита, поэтому врач часто не может поставить достоверный диагноз.
Лечение этой болезни достаточно сложное и не всегда дает ощутимый результат, так что ограничиваются в основном симптоматическим лечением.
Инфекционные кишечные заболевания чаще всего встречаются в летнее время. Их вызывает употребление немытых овощей и фруктов, питье некипяченой воды. Частым виновником инфекций кишечника является кишечная амеба. В легкой форме болезнь характеризуется наличием признаков дизентерийного колита. Стул очень частый (до 20 раз в сутки), что вызывает обезвоживание. Нередко нарастают признаки острого отравления.
Причины болезней кишечного тракта
Заболевания любых отделов кишечной трубки могут возникнуть вследствие одной из следующих причин:
- Дефектов или «неудачного сочетания» генов, отвечающих за строение и работу ЖКТ.
- «Сверхактивный» иммунитет, который, при попадании в кишечный тракт микроорганизма (амебы, бактерии, вируса, гриба) уничтожает не только его, но и повреждает кишечную стенку.
- Неправильное, близкое к однообразному, питание: чрезмерное увлечение углеводами, жирами или белками, газированными напитками или продуктами, богатыми клетчаткой.
- Прием некоторых лекарственных средств. «Лидеры» в области заболеваний кишечника – антибиотики, которые не повреждают стенку органа, но изменяют состав микрофлоры, в результате чего изменяется не только всасывание полезных субстратов из пищи и выработка нужных витаминов, но и оказывается влияние на общий иммунитет человека.
- Малоподвижный образ жизни. Перистальтика, то есть сокращения органов ЖКТ, необходимые для продвижения и «разминания» пищи с ее равномерной обработкой ферментами и пищеварительными соками, зависит и от двигательной активности человека.
- Вредные привычки, например, курение и прием алкоголя, приводящие к ишемии (то есть к недополучению кислорода кишечной стенкой).
- Употребление в пищу обсемененных микробами продуктов. «Лидеры» в этой области – молочные продукты с истекшим сроком хранения, кондитерские изделия с кремом, а также «полезные» сырые яйца, непрожаренное мясо и сырая вода.
- Употребление пищи грязными руками или из одной посуды с больным кишечной инфекцией человеком.
- Для некоторых вирусов, вызывающих кишечную инфекцию, существует также и воздушно-капельный пути передачи микроба от больного к здоровому.
- Стресс. Этот фактор, влияя на регуляцию работы пищеварительной системы, может вызывать симптомы поражения любого его отдела.
- Некоторые яды, содержащиеся, например, в грибах, обработанных пестицидами растениях или жидкостях, не предназначенных для употребления в пищу.
- Повышенная выработка ВИП-гормона. Это приводит к нарушению всасывания воды из кишечника, в результате чего у человека появляется частый водянистый стул.
- Нарушение взаимодействия мозга с кишечником, которое осуществляется через спинной мозг и волокна симпатической и парасимпатической нервной системы.
- Дисбаланс между гормонами и гормоноподобными веществами: гистамином, брадикинином, серотонином, холецистокинином-панкреозимином, которые принимают участие в регуляции работы пищеварительного тракта.
Кишечная диспепсия
Признаки болезни кишечника, связанной с нарушением пищеварительных процессов в его полости, появляются как результат нарушения секреторной функции как в самом кишечнике, так и в близлежащих органах. Нехватка переваривающих сегментов, либо застой содержимого желудка могут быть спровоцированы неправильной перистальтикой.
Появиться подобное проявление может в результате:
- Кишечных инфекций, они, а также борьба против них, приводят к изменению или уничтожению нормальной микрофлоры;
- Неправильного питания с избыточным количеством углеводов или жиров;
- Психологического или эмоционального воздействия, угнетенная нервная система ослабляет возможность желез к секреции;
- Хронических болезней.
Основные признаки – вздутие живота, ощущения переливания в нижней части ЖКТ, нестабильный стул с частыми поносами и гнилым или кислым запахом, избыточное выделение газов. Лучшим способом устранить эти проявления считается так называемая «диета №4».
Как может пострадать тонкий кишечный отдел пищеварительной системы
Наиболее часто встречаются воспаления данного отдела, носящие название «энтерит». Также этот отдел может быть «пережат» спайками, в нем может развиваться рак или нарушаться его взаимодействие с нервной системой. Основные симптомы этих патологий связаны с одним из двух состояний:
- мальабсорбцией – нарушением всасывания из кишечника;
- мальдигестией – «срывом» возможностей расщепления пищи на основные составляющие. Этот процесс может нарушиться или в полости кишки, или в области ее ворсинок, которые всасывают пищу, или уже внутри кишечных клеток.
У каждого из этих состояний своя причина:
- Недостаточность пищеварения в полости кишки связано с заболеваниями желез, которые помогают расщеплять пищу на ее составляющие: поджелудочной железы, печени и желчного пузыря. Усугубляется состояние несбалансированным питанием, когда на фоне большого количества принимаемых углеводов и жиров в пищу поступает мало витаминов, психо-эмоциональными стрессами, а также перенесенными кишечными инфекциями, когда состав микрофлоры тонкой кишки значительно изменился.
- Нарушение взаимодействия пищи с кишечными ворсинками, которые должны ее всосать, возникает вследствие поражения этих ворсинок различными болезненными процессами. Такой вид мальдигестии развивается при энтеропатиях, хроническом энтерите, а также болезни Уиппла. О них мы поговорим далее.
- Нарушение поступления питательных веществ внутри самой кишечной ворсинки, где расположен кровеносный сосуд, куда должна поступить пища. Это бывает при врожденной или приобретенной недостаточности ферментов, расщепляющих углеводы-дисахариды.
- Нарушение всасывания пищи в тонкой кишке связаны с изменением структуры слизистой оболочки вследствие воспалительных и опухолевых процессов, а также лечения последних лучевой терапией. Причиной также становятся и нарушение двигательной функции кишки, и дисбактериоз. Вызывают мальабсорбцию также болезни печени, поджелудочной железы, воспаления брюшины, системные заболевания, вызывающие поражение всей имеющейся в организме соединительной ткани. Нарушенное всасывание необходимых веществ разовьется также после удаления более 1,5 метров тонкой кишки.
Зачем это «умное» деление нарушений работы тонкого отдела пищеварительной трубки? Дело в том, что лечатся они по-разному, и понимание того, в каком месте произошел «блок», поможет преодолеть именно его, а не принимать общие меры.
Особенности пищеварительной системы
Организм человека представляет собой сложный механизм, который состоит из большого количества систем, которые тщательно и высокоточно функционируют между собой, обеспечивая полную жизнеспособность организма. Система пищеварения выполняет ключевую роль для поддержания нормальной жизнедеятельности. Жиры, белки, углеводы и витамины путем ферментативного воздействия расщепляются на структурные элементы, которые выполняют роль «топлива», аккумулируя организм энергией и необходимым строительным материалом. Данные структурные вещества активно используются для восстановления клеток и тканей.
ЖКТ является лишь частью пищеварительной системы, которая выполняет следующие функции:
- моторно-механическую. Основное предназначение – обеспечение условий для транспортировки пищевых масс по всем отделам кишечника с дальнейшим их выводом;
- секреторную. При ее помощи производится химическая обработка измельченных частиц пищи. Процесс осуществляется при помощи ферментов, соков и желчи;
- всасывающую. Позволяет качественно наладить процесс усвоения всех необходимых питательных компонентов и жидкости.
Большое количество негативных факторов может спровоцировать нарушения в работе органов пищеварения. Как следствие, формируются нарушения в работе системы пищеварения, и патологии в организме. Этому процессу способствует целый ряд причин:
- несбалансированное питание: чрезмерное переедание, систематический голод, отсутствие четкого графика приема пищи и употребление однотипных продуктов. Некачественный рацион, различные добавки, консерванты и красители оказывают негативное влияние на состояние кишечника;
- плохая экологическая обстановка. Пищеварительная система довольно чувствительна к низкому качеству воды, которую употребляет человек, а продукты животного происхождения на сегодняшний день содержат в себе приличное количество пестицидов;
- генетическая предрасположенность человека к различному роду заболеваниям;
- побочное воздействие медицинских препаратов на организм;
- грубое нарушение санитарных норм в процессе приготовления продуктов питания;
- удовлетворительное состояние ЦНС вследствие перенесенных стрессов и перенапряжений;
- тяжелое и вредное состояние условий труда;
- проявление инфекционных заболеваний;
- развитие недугов паразитарной инвазии;
- протекание болезней эндокринной системы;
- присутствие вредных привычек, таких как курение, алкоголизм и т.д.
К здоровью нужно относиться бережно и внимательно, а как только появляются первые признаки нарушений в работе организма, следует сразу обратиться к врачу, ведь своевременное решение способствует снижению рисков по зарождению различного рода заболеваний.
Тщательное и детальное диагностирование организма позволит четко выявить причины недуга. Таким образом,врач назначит эффективную схему лечения, что позволит не только устранить расстройство, но и нейтрализовать различные осложнения, в том числе. болезни кишечника.
Наиболее распространенные болезни тонкого кишечника
Заболеваний этого отдела пищеварительного тракта довольно много. При каждом из них будет нарушаться один или несколько описанных выше механизмов: всасывание или пищеварение в клетках кишечника или вне них.
Эозинофильный энтерит
Это заболевание, возникающее вследствие скопления в стенке кишки вышедших из сосудов клеток крови, отвечающих за аллергию – эозинофилов. Причина его не выяснена.
Проявляется оно такими симптомами:
- боль в околопупочной области живота;
- тошнота, рвота;
- понос, при этом стул каловый, плохо отмывается от стенок унитаза;
- пищевая аллергия;
- снижение массы тела;
- может развиваться асцит – выпот жидкости в брюшную полость.
При этом обследование не выявляет признаков опухолевых, паразитарных или других болезней. Обычно у родственников такого человека имеется пищевая или лекарственная аллергия.
Болезнь Уиппла
Это инфекционная патология, возникающая у людей, имеющих нарушение клеточного звена иммунитета, чьи клетки-макрофаги неспособны «переваривать» бактерии или бактериальные антигены.
Это редкое заболевание, которым болеют в основном мужчины 40-50 лет.
Первые симптомы болезни: повышение температуры, боли во всех суставах без их внешнего изменения, неопределенной локализации боль в животе. Далее, постепенно, человек худеет, у него часто бывают поносы, при которых отмечается отхождение жирного, плохо отмывающегося кала.
Дальнейшее течение болезни «приносит» внекишечные симптомы:
- нарушение слуха и зрения;
- головную боль;
- невозможность отвести глаза в какую-то сторону;
- дрожание рук;
- бессонница;
- нарушение сердечного ритма;
- затруднение дыхания;
- желание много пить и есть;
- постепенно прогрессирует деменция (слабоумие).
Рак тонкой кишки
Он встречается крайне редко, в 2% всех раков ЖКТ. Статистика гласит, что этот рак в 2 раза чаще развивается у мужчин. Болеют, в основном, люди пожилого возраста, старше 60 лет. Причинами рака считают:
- полипы, развивающиеся в слизистой оболочки при ее частом воспалении;
- химические канцерогены, содержащиеся в консервированной, генно-модифицированной и жареной пище;
- некоторые генетические формы полипоза кишечника;
- болезнь Крона (о ней – дальше);
- целиакия;
- дивертикулиты;
- неспецифический язвенный колит (о нем мы тоже поговорим вкратце);
- облучения полости живота;
- онкологические патологии других локализаций, при которых раковые клетки с током крови попадают в тонкую кишку;
- некоторые генетические аномалии (например, синдром Йегерса).
Симптомы рака связаны с тем, что опухоль обычно растет в просвет кишки, суживая его и мешая проходить в этом месте пище. Иногда первые признаки связаны с тем, что опухоль «спаивает» несколько органов (петли кишечника, мочевой пузырь, толстую кишку, внутренние половые органы, соседние лимфоузлы или сосуды), прорастая в них. В качестве видимого «начала» заболевания может выступать метастазирование опухоли.
Проявляется рак тонкой кишки следующими неспецифичными признаками:
- периодические тошнота, рвота;
- вздутие живота;
- сдавливающие боли в районе пупка, которые проходят после приема «Но-шпа», «Баралгина» или подобных препаратов.
В дальнейшем появляется и нарастает снижение веса, сухость кожи, ухудшение зрения.
Если развивается непроходимость, связанная с критическим уменьшением просвета кишечной трубки, это проявляется резким вздутием живота, рвотой, прекращением отхождения газов, болями в животе и обезвоживанию. Такое состояние требует срочного хирургического вмешательства.
Болезнь Крона
Если специфическое воспаление, развивающееся при этой патологии, поражает стенку тонкой кишки, возникают следующие симптомы:
- боли в области пупка;
- урчание в животе;
- понос.
Постепенно человек, испытывающий такие приступы, худеет, у него истончается и иссушается кожа, в углах рта появляются заеды, крошатся и желтеют ногти, появляются красные пятна на коже.
Симптомы и признаки заболевания кишечника
Есть множество причин, по которым могут возникнуть заболевания кишечника, симптомы и признаки болезни помогают обнаружить возбудителя и определить патологию. Некоторые из них имеют весьма общий характер, они свидетельствуют только о самом факте наличия болезни, боль внизу живота, к примеру, не позволит выяснить природу недуга.
Определить факт заболевания можно и по нарушению основных функций рассматриваемой части пищеварительного тракта – пища не переваривается, возникает диарея, каловые массы выделяются со слизью.
Нарушение двигательных функций, самым распространенным следствием этого проявления является запор. Это также симптом заболевания кишечника, он может появиться, если мышцы в кишечной стенке не осуществляют перемещение каловых масс.
При продолжительном голодании в кишечнике не остается содержимого, из-за чего перистальтика может сократиться, или прекратиться полностью. Пища, попадающая в кишечник, задевает специальные рецепторы, что стимулирует перистальтику. В случае заболевания она ускоряется, или замедляется.
В норме происходит 1-2 дефекации в сутки, а кал оформленный, при нарушении функции кишечника стул становится жидким и частым, или же возникают запоры.
Функциональные болезни кишечника:
- Синдром раздраженного кишечника;
- Запор — невозможность перемещения каловых масс;
- Диарея — разжижение фекальных масс;
- Метеоризм – выделение газов;
- Абдоминальные боли – постоянные болевые ощущения в области живота.
Избыточная перистальтика может наблюдаться из-за нервных потрясений, волнение и страх способны ускорить перистальтику, в результате чего начинается понос, – болезненное состояние, выражающееся коликами в животе, и разжиженным стулом, он также может дополнить симптомы болезни кишечника, его может спровоцировать неправильное питание.
Продукты питания с грубой структурой (растительного происхождения) с множеством неперевариваемых остатков, жирная или непривычная организму пищу может вызвать жидкий стул.
Понос в иногда проявляется как защитно-приспособительная реакция, организм таким образом избавляется от вредных для него продуктов. Многие слабительные основываются на ревене и касторовом масле, такие вещества организм зачастую и пытается «сбросить».
Хронические заболевания кишечника:
- Синдром раздраженного кишечника;
- Неспецифический язвенный, или не связанный с инфекцией колит;
- Дивертикулярное заболевание;
- Хронический ишемический колит.
В большинстве случаев понос является следствием воспаления слизистой оболочки кишечника, параллельно замедляется поглощение воды и питающих организм веществ, поэтому поступающая в эту часть пищеварительного тракта пища не затвердевает. Такое также может происходить при застое крови в венах.
Зараженные зоны выделяют экссудат, еще сильнее разжижающий пищу в кишечнике. Заражение и воспалительные процессы могут вызываться микроорганизмами, которые либо являлись частью микрофлоры, либо попали в организм из внешних источников.
Кишечная микрофлора состоит, в основном, из бродильных бактерий, которые потребляют углеводы и провоцируют процесс брожения, и гнилостных микроорганизмов, обеспечивающих разложение белков, провоцируя гниения.
В норме в организме присутствуют оба процесса, однако они выражаются сильнее в случае заболевания. Во время энтерита процессы брожения в тонкой кишке значительно усиливаются, появляются бродильные массы при дефекации.
При колите появляется гнилостный понос. Правильно оценив ключевые признаки заболевания кишечника, опытный врач сумеет даже по характеру поноса определить, какая из его частей поражена.
Инфекционные заболевания кишечника могут возникать из-за:
- Вирусов – энтеровирус, ротавирус;
- Бактерий – возбудители брюшного тифа, холеры, сальмонеллеза;
- Токсинов, выделяемых вредоносными микроорганизмами, такая разновидность болезни называется ботулизм.
Размножаясь в организме, микроорганизмы попадают наружу и заражают других людей через рвоту и фекальные массы, реже возбудители выделяются с мочой. Большая часть микроорганизмов, способных заразить нижнюю часть пищеварительного тракта, крайне живучи и устойчивы, они могут выжить на воде, в земле, и на предметах, используемых в быту.
В морозные температуры они уходят в цисты, поэтому возбудители вполне могут выживать в условиях суровой зимы. В воде, фарше из мяса, и в молоке микроорганизмы размножаются особенно быстро.
В организм они попадают через рот, когда человек принимает зараженную воду и пищу, дизентерией, к примеру, можно заразиться, выпив некипяченое молоко, а сальмонеллезом можно заразиться через мясо кур, и некачественную мясную продукцию.
Часто встречающиеся патологии толстого кишечника
Наиболее часто встречаются такие заболевания, поражающие толстый кишечник:
Дискинезия толстой кишки
Ее еще называют «раздраженной толстой кишкой», «слизистым колитом». Проявляется патология периодическими приступами вздутия, урчания живота, боли в нем, обычно облегчающимися дефекацией. Приступы возникают после погрешности в диете или стресса. При обследовании изменений в пищеварительном канале не обнаруживается, так как в основе заболевания – нарушение нервной регуляции его работы.
Дивертикулез
Дивертикулы – это мешковидные выпячивания кишечной стенки в сторону, противоположную ее просвета. Возникают они у людей, которые предпочитают пищу, бедную растительными волокнами и клетчаткой. Чаще всего дивертикулы начинают появляться только в пожилом или старческом возрасте. Их «любимая» локализация – левые отделы кишечника.
Болезнь долго ничем особенным не проявляется. Изредка могут возникать боли в животе, запоры. Появление симптомов связано с осложнениями дивертикулеза: дивертикулитом (воспалением выпячивания), возникновением в дивертикулах язв и нагноений. Это проявляется упорными болями в животе, рвотой, слабостью, повышением температуры, болью при прикосновениях к животу. Данная клиническая картина говорит о том, что требуется хирургическое вмешательство.
Хронический колит
Это заболевание может возникнуть после перенесенной дизентерии, его могут вызвать глисты и такие простейшие, как лямблии. Хронические колиты могут развиться в результате хронического отравления солями тяжелых металлов, а также стать «ответом» на прием аллергизирующих продуктов.
Симптомы неспецифичны, возникают приступообразно:
- боли в животе;
- вздутие живота;
- позывы на дефекацию, после которых самой дефекации не происходит;
- поносы, которые сменяются запорами;
- тошнота;
- в кале обнаруживаются слизь, прожилки крови;
- похудание;
- снижение аппетита;
- раздражительность;
- бессонница;
- головная боль.
Неспецифический язвенный колит
Это болезнь, причину которой до сих пор не выяснили. Наиболее распространена теория, считающая бактерии основным «виновником» появления язв на слизистой оболочке толстой кишки. Она находит подтверждение в лечении: прием специфических антибиотиков позволяет значительно улучшить состояние человека.
Проявляется НЯК:
- кровотечениями алой кровью из прямой кишки;
- периодическими поносами;
- сильнейшими болями в левой половине (может быть и в правой) живота;
- снижение работоспособности;
- слабость.
Язвенный колит может стать предраковым заболеванием, а также причиной попадания содержимого кишки в брюшную полость, поэтому его нужно медикаментозно «держать под контролем», раз в 6-12 месяцев проверяя состояние язв эндоскопическими способами (ректороманоскопией, колоноскопией).
Болезнь Крона
При этой патологии отмечается появление участков воспаления любых отделов ЖКТ, начиная от пищевода до сигмовидной кишки. При этом поражаются все оболочки «пищеварительной трубки».
Первые симптомы этой болезни кишечника:
- боли в животе, обычно – в правой его части, напоминая приступ аппендицита;
- вздутие живота;
- понос;
- повышение температуры тела;
- урчание в животе.
Если отек кишечной стенки настолько значителен, что перекрывает просвет пищеварительного канала, развивается частичная или полная непроходимость кишки, которая проявляется вздутием живота, прекращением отхождения газов, рвотой. Вначале может быть стул, затем он прекращается и становится невозможным.
При длительном существовании болезни Крона у человека часто болят и опухают суставы, начинает болеть справа под ребром, появляются похожие на аллергическую сыпь красные пятна на коже.
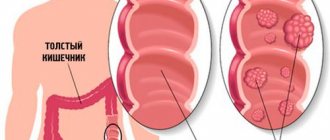
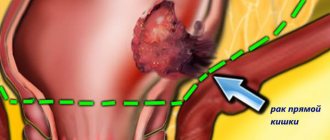
Рак толстой кишки
Это заболевание развивается довольно часто. Факторами риска его развития считают рацион, богатый животными жирами, мучной пищей и продуктами без клетчатки, прием алкоголя, стрессы и травмы слизистой инородными предметами. «Виновником» является также длительное существование без лечения кишечного полипоза, язвенного колита, когда клеткам оболочки кишечного отдела ЖКТ, видоизмененным в результате хронического воспаления, приходится еще больше трансформироваться, становясь мало похожими на те, которые должны быть в этой локализации.
Признаками толстокишечного рака являются:
- запоры, особенно если опухоль растет внутрь кишечного канала;
- боли в животе;
- появление крови в кале, при этом ее не обязательно должно быть много, достаточным для того, чтобы обследоваться, являются и единичные кровяные прожилки;
- повышение температуры, обычно – до небольших цифр;
- снижение веса;
- периодические поносы;
- слабость.
На ранних стадиях болезнь «молчалива», обнаружить ее можно, только если ежегодно проходить профилактические эндоскопические обследования.
Другие заболевания
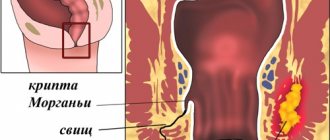
Толстый кишечник может стать локализацией для развития таких хирургических заболеваний, как:
- папиллит;
- парапроктит;
- криптит;
- анальные трещины;
- геморрой;
- полипоз прямой кишки;
- кондиломатоз прямой кишки;
- эпителиальный копчиковый ход и его киста.
Как обследовать кишечник на заболевания
Каждый врач, который хочет выяснить причину недуга связанного с расстройством пищеварительного тракта, должен знать, как обследовать кишечник на заболевания. Простейшие методы обследования – осмотр и пальпация. Прежде, чем заняться исследованием самого органа, нужно прощупать живот, или произвести его перкуссию, особое внимание нужно обратить на его форму.
Втянутый живот – следствие голодания, кишечного спазма, менингита. Вздутый живот – признак водянки, метеоризма, опухолей. Если внутренние органы опустились, верхняя часть живота впадает, а нижняя выпячивается наружу.
Собравшаяся в брюшной полости жидкость при положении лежа растекается по бокам, а живот как будто расплющивается. Опухоли характеризуются выпячиванием частей живота.
Диагностика заболеваний кишечника также включает в себя пальпацию, метод исследования – прямое ощупывание руками живота в расслабленном положении больного. Обратить внимание нужно на боль и наличие опухолей. Если поверхностная пальпация не дает результатов, исследование проводят более глубоко.
Для определения причин бактериального заражения производят лабораторный анализ каловых масс, при котором можно определить состав микрофлоры, наличие гельминтов и других возбудителей.
Болезни, которые затрагивают оба кишечных отдела
Сюда можно отнести спаечную болезнь, которая лечится в условиях хирургического стационара, и инфекционный гастроэнтероколит, которым занимаются инфекционисты.
Спаечная болезнь
Спаечная болезнь – патология, которая характеризуется появлением «перемычек» между органами брюшной полости. Они состоят из такой же ткани, из которой состоит наружная стенка пищеварительного канала и брюшина, и могут привести к сдавлению внутренних органов извне и изменению их локализации.
Симптомы спаечной болезни кишечника неспецифичны и зависят от локализации шварт (так еще называют спайки): точно также может проявляться и опухоль, и выраженный отек, когда они будут, как и спайки, перекрывать просвет «трубки», по которой движется пища. Они следующие:
- боль в животе, имеющая вначале четкую локализацию, затем становящуюся разлитой;
- запор;
- ощущение вздутия живота;
- прекращение отхождения газов;
- тошнота;
- рвота, при этом рвотные массы могут иметь каловый запах.
До того, как нарушится пассаж пищи по пищеварительному каналу, спаечная болезнь практически не будет давать о себе знать. Может возникать только:
- неустойчивый стул, когда запор сменяется поносом,
- также боль в животе, которая вначале локальный характер (локализацию можно указать пальцем) и появляется через несколько часов после употребления пищи.
Инфекционный гастроэнтероколит
Такой диагноз ставится, когда есть признаки кишечной инфекции, но еще нет бактериологического анализа кала, по которому бы можно было сказать, каким микробом вызвана болезнь: дизентерия ли это, сальмонеллез ли, коли-инфекция или другая.
Проявляется заболевание обычно через 3-24 часа после употребления в пищу просроченного, прокисшего, простоявшего без холодильника или приготовленного с нарушением технических условий продукта. Чаще всего в роли такой пищи служат молочные и кисломолочные продукты, сырые яйца, изделия с кондитерским кремом, салаты с майонезом и недостаточно прожаренное мясо. Причиной может стать также выпитая из открытого водоема и непрокипяченная вода.
Симптомы инфекционного гастроэнтероколита – это:
- повышение температуры;
- слабость;
- тошнота и рвота;
- схваткообразные боли в животе, которые уменьшаются после дефекации;
- стул может иметь каловый характер (особенно вначале), затем может выделяться «одна вода»;
- в кале могут быть прожилки крови, слизь, «болотная тина», сам кал может напоминать «желе»;
- при обильной рвоте или поносе быстро наступает обезвоживание, характеризующееся осиплостью голоса, выраженной слабостью, вплоть до обморока, снижением артериального давления, потемнением мочи и уменьшением ее количества (вплоть до полного прекращения мочеиспускания);
- если микроб, вызвавший процесс, очень агрессивен, то слабость, снижение давления и помутнение сознания могут быть даже без обезвоживания.
Про заболевания ЖКТ
Современная медицина относит заболевания этого жизненно важного отдела в большой раздел – гастроэнтерология. Сюда входят не только болезни кишечника, но и пищевода, желудка, поджелудочной железы, печени, желчного пузыря, кишечника.
Наиболее характерные симптомы заболеваний кишечника похожи и являются показаниями для немедленного обращения к врачу. Необходимо знать, какие бывают симптомы болезней желудка и кишечника, чтобы вовремя на них реагировать.
Среди них нужно выделить такие состояния:
- Боли в животе;
- Изжога. Некоторые пациенты могут ощущать давление и распирание в брюшной полости.
- Боль за грудиной;
- Отрыжка;
- Повышенная температура;
- Расстройства глотания;
- Тошнота и рвота;
- Запоры различного характера;
- Поносы.
Это – наиболее общие симптомы заболевания желудка и кишечника, которые могут различаться в каждой конкретной ситуации.
Самая опасная локализация болей – справа в животе
Боль справа живота может сопровождать заболевания не только кишечника, но и других органов. Попробуем найти причину болей в зависимости от их характера:
Тянущие боли
Их причинами могут стать:
- у женщин – воспаление придатков матки (аднексит, сальпингоофорит);
- киста правого яичника;
- у мужчин: простатит;
- у мужчин и женщин: цистит.
Ноющие боли
Если они развиваются у беременных в первых двух триместрах беременности, могут свидетельствовать об угрозе выкидыша. После 30 недели они «говорят» о скорых родах.
У небеременных женщин и мужчин такой характер боли может свидетельствовать о начале инфекционного энтероколита или функционального расстройства кишечника, вызванного, например, богатой клетчаткой или жирами пищи.
Резкая боль
Такой характер боли говорит о необходимости обращения к хирургу, ибо это может быть:
- аппендицит;
- разрыв яичника;
- опухолях кишечника;
- перекруте ножки кисты правого яичника;
- у мужчин это также может быть признаком заболеваний, передающихся половым путем, цистита или уретрита.
Колющая боль
Такой характер чаще всего свидетельствует о дивертикулитах или опухолях кишечника.
Сильные боли
Они характерны для болезни Крона, аппендицита, иногда – для неспецифического язвенного колита.
Острая боль
Она характерна для внематочной беременности во время разрыва правой маточной трубы, в которой оказался плод. Таким же словом может быть описана апоплексия яичника и острый аппендицит.
Тупая боль
Основные среди множества причин – это:
- аднексит;
- пиелонефрит;
- кисты придатков матки;
- цистит.
Схваткообразные боли
Так описывают обычно:
- внематочную беременность;
- почечную колику, связанную, например, с отхождением камня по мочеточнику;
- аппендицит;
- желчную колику;
- у беременных – начавшиеся роды.
Острые состояния
Острый живот – хирургическое состояние, требующее немедленного вмешательства. Сильное напряжение мышц живота обычно говорит о том, что в организме произошли критические изменения:
- непроходимость;
- аппендицит;
- заворот петли кишечника;
- язва;
- возможна внематочная беременность.
Это лишь небольшой список серьезных острых заболеваний, при которых требуется оперативное лечение и срочное обращение в больницу.
В состоянии острого живота ни в коем случае не стоит лечиться самостоятельно. Чем раньше произойдет госпитализация в специализированное лечебное учреждение, тем больше шансов не просто выздороветь, а и выжить.
Болезни кишечника у детей
В детском возрасте наиболее часты несколько патологий кишечного тракта. Это:
- кишечная инфекция, вызванная ротавирусом, сальмонеллой, дизентерийной шигеллой и многими другими микробами;
- врожденная недостаточность ферментов, чаще всего тех, которые расщепляют компоненты материнского молока;
- пороки развития кишечного тракта, например, болезнь Гиршпрунга, врожденный мегаколон, стенозы (перекрытие) просвета кишечной трубки;
- инвагинация, то есть «вставление» одного отдела кишечника в другой, что чаще всего развивается в возрасте 1,5 месяцев или позже, требует срочного хирургического вмешательства.
Чуть реже встречаются дивертикулит, спастический, язвенный и псевдомембранозный колиты, полипоз кишечного тракта, местные опухоли.
Симптомы заболеваний кишечника у детей будут зависеть от причины, вызвавшей заболевание:
- При кишечной инфекции это будет повышение температуры, рвота, понос, иногда – с прожилками крови, отказ от еды.
- Хирургическая патология: инвагинация, аппендицит, стенозы кишки имеют быстро нарастающую симптоматику: животик малыша вздувается, появляется рвота, которая чаще всего имеет зеленоватый цвет или содержит нествороженное молоко или непереваренную пищу. Ребенок вначале плачет, беспокоен, прижимает к животу ноги, но быстро становится вялым, безучастным, отказывается от еды или питья.
- Ферментативная недостаточность проявляется обильным поносом на фоне определенной (чаще – молочной) пищи, при замене смеси на безлактозную этот симптом исчезает, и ребенок начинает набирать вес.
У детей до 6 лет любая жалоба на боль в животе, его вздутие или рвота должны стать причиной немедленного осмотра хирурга с проведением УЗИ брюшной полости. Ввиду особенностей иннервации кишечного тракта в этом возрасте ребенок не сможет указать точную локализацию боли, и даже аппендицит не будет иметь характерного местоположения боли – внизу и справа живота.
Родители должны помнить, что чем младше ребенок, тем меньшие потери жидкости ему нужны для критического обезвоживания, поэтому «стул 10 раз, объемом с 2 столовые ложки» у грудничка – это повод обратиться к педиатру, инфекционисту или детскому хирургу в этот же день.
Куда обращаться при боли в кишечнике
Если часто беспокоят какие-либо из выше указанных признаков, свидетельствующих о болезни кишечника, то необходимо записаться на прием к врачу-гастроэнтерологу. Если присутствуют явные признаки инфекционного заболевания, то помощь сможет оказать и назначить грамотное лечение врач-инфекционист. Заболевание прямой кишки лечит проктолог. Если причина дискомфорта в образовании опухоли, то необходим осмотр онколога.
Другая статья на эту тему: Каковы причины появления белого кала?
Кроме вышеуказанных специалистов важно проконсультироваться с диетологом, поскольку от правильного питания зависит здоровье желудочно-кишечного тракта. Диагностические мероприятия для выявления причины заболевания кишечника проводит врач-эндоскопист.
Лечение болезней кишечного тракта
Для того, чтобы приступать к лечению, нужно найти причину заболевания. Для этого выполняются такие исследования, как:
- УЗИ брюшной полости, к которому нужно готовиться;
- Рентгенография органов брюшной полости. Проведенная без контраста, она позволяет только увидеть кишечную непроходимость, возникшую на фоне спаечного, воспалительного или опухолевого процесса, но не выяснить причину. Если признаков непроходимости нет, то можно выполнить рентгенографию с контрастом. Это даст возможность увидеть опухоль, дивертикулы или участок воспаления.
- Компьютерная томография. Точный метод исследования, позволяющий визуализировать множество различных патологий.
- Эндоскопические исследования, которые дают возможность осмотреть пищеварительную трубку изнутри, введя прибор в ее полость. Это может быть ФЭГДС, когда осмотр производится до 12-перстной кишки включительно, колоноскопия, когда эндоскоп поможет осмотреть толстую кишку. Для осмотра тонкой кишки используются особые капсулы, которые человек глотает, и они выводят изображение того отдела, где сейчас находятся, на монитор.
- Бактериологическое исследование кала: применяется при подозрении на инфекционный гастроэнтероколит.
- Уточнить же характер процесса, злокачественность или доброкачественность опухоли можно только с помощью гистологического исследования. Для этого во время проведения эндоскопического осмотра (если нет признаков злокачественности) или отдельно – при лапароскопии, нужно «отщипнуть» кусочек образования или воспаленной кишки, чтобы поставить диагноз. Если нельзя исключить злокачественный процесс, на гистологическое исследование отправляют материал, взятый во время операции, ибо риск дальнейшего потенциального распространения раковых клеток больше, чем «жалость». Предварительно хирург убеждается, что в печени, костях, почках нет метастазов, и действует во время такой операции соответственно, удаляя только участок кишки. Если же до вмешательства визуализированы метастазы, увеличивается и объем операции, и подключается химио- и лучевая терапия.
Симптомы заболеваний толстого отдела кишечника
Толстым отделом называют нижнюю часть кишечника, которая отвечает за всасывание полезных веществ из пищи организмом человека. Состоит он из 4 отделов: слепой кишки, ободочной кишки, сигмовидной кишки, прямой кишки. К нарушениям функциональности толстого отдела относятся:
- Язвенный колит. У человека с язвенным колитом наблюдаются симптомы приступа аппендицита. Характерными признаками считаются боли слева, примеси крови в кале и хронический понос. Лечение направлено на антибактериальную, ферментную, обволакивающую и болеутоляющую терапию. Лечение язвенного колита требует соблюдения специальной диеты, исключающей многие продукты, например, жареное, соленое или чрезмерно сладкое. Нередко пациенту назначают физеопроцедуры, очистительные клизмы, а также фитосборы для заваривания.
- Аппендицит. Для аппендицита характерна повышенная температура, тошнота, головокружение. Медикаментозное лечение здесь не уместно, поэтому проводится хирургическое вмешательство по удалению этой части кишки. После пациент проходит курс лечения и выписывается из стационара.
Схема воспаленного аппендикса
Общие
Группа заболеваний кишечника называется общие патологии, потому что для них характерно определенное заболевание стенок или части кишечника.
Синдром Крона
Воспаление распространяется на все слои кишечника. Кроме того, пораженный кишечник является только частью заболевших органов. При хроническом течении болезни патологический процесс охватывает и пищевод, и желудок.
В кишечнике встречаются места с суженным просветом. Поражается слизистая поверхность, лимфатическая система кишечника.
Приводит к последствиям:
- повышенная температура,
- образование свищей,
- кожные высыпания,
- ухудшение работы печени,
- понижение зрения,
- поражение суставов.
Ишемическая патология
Патология связана с заболеванием сосудов в стенках кишечника. В результате может происходить их сужение, ткани органа не дополучают питание, может возникать кислородное голодание.
Симптомы:
- боль в области живота,
- кровяные вкрапления в кале,
- общее недомогания,
- тошнота,
- ускоренная перистальтика.
Могут проявиться последствия патологии:
- тромб в сосуде стенки кишечника,
- недостаточное питание или полное его отсутствие на отдельных участках способствует отмиранию тканей,
- дисфункция кишечника.
Спаечный процесс
Спайки происходят как следствие:
- длительного воспалительного процесса в стенках кишечника,
- осложнения после оперативного вмешательства,
- ишемии тканей органа.
Симптомы патологии, которые дополнят общие признаки, характерные для болезни кишечника:
- ухудшение продвижения каловых масс и высвобождения кишечника,
- признаки дисфункции кишечника из-за некроза отдельных его участков.
Проблемы сфинктера кишечника
Сфинктер отвечает за регулирование процесса выведения каловых масс. Причин, которые способны инициировать нарушение в его работе, большое разнообразие.
Признаки болезни:
- ярко выраженная боль при дефекации,
- присутствие кровяных вкраплений в кале,
- ложные позывы,
- боль может отдавать в соседние органы.Своевременное лечение имеет хороший прогноз.
Виды кишечных заболеваний | Приборы для альтернативной медицины
Конец лета – время, которое даёт пик кишечных заболеваний. Поэтому в настоящем обзоре хочу дать небольшой перечень наиболее часто встречающихся патологических состояний кишечника.
Кишечные заболевания различны по своей природе. Они могут возникать в результате инфекции или действия паразитов, причиной их возникновения могут быть пищевые отравления, нарушение процессов пищеварения. Эти состояния могут быть и отдельными симптомами других заболеваний пищеварительного тракта и самостоятельными нозологическими формами.
Наиболее часто встречаются: колит, хронический энтероколит, запор, метеоризм, диарея, дизентерия, дуоденит и гельминтоз.
Колит — воспалительный процесс слизистой оболочки толстого кишечника. Колит бывает острым и хроническим. Причинами колита являются занесённые инфекции и кишечный невроз. Лечат колиты медикаментозными или гормональными средствами, иногда приходится обращаться и к хирургии. Профилактика некоторых видов колитов состоит в правильном питании.
Хронический энтероколит — хроническое воспаление кишечника, которое приводит к истощению организма. Лечение хронического энтероколита санаторно-курортное, а при необходимости больного помещают в стационар. Также, как и при нехроническом колите, основой профилактики является правильное питание.
Дизентерия — инфекционное заболевание, причиной его возникновения являются одноклеточные паразиты, оно возникает и развивается в результате несоблюдения санитарных норм. При вспышке дизентерии, необходимо оградить себя от контактов с больными, пить только кипячёную воду, не рекомендуется употреблять пищу, если вы не уверены в её качестве, например, в точках общепита. Поэтому в этом случае лучше есть пищу домашнего приготовления. Сырые продукты необходимо тщательно мыть тёплой проточной водой.
Дуоденит — воспалительное заболевание двенадцатиперстной кишки, которое может быть как острым, так и иметь хроническую форму. Дуоденит, как правило, протекает на фоне острых воспалений кишечника и желудка, для его лечения применяют лечебное голодание, промывание желудка, постельный режим, специальную диету. В некоторых случаях применяется хирургическое лечение и лечение антибиотиками. Профилактика дуоденита состоит в правильном питании и в не злоупотреблении спиртными напитками.
Гельминтоз — заболевание, вызываемое паразитами (глистами), они могут попасть в организм человека при употреблении немытых овощей и фруктов, при употреблении в пищу сырого или полусырого мяса и рыбы или с грязных рук при еде. Соответственно профилактика гельминтоза основывается на соблюдении элементарных правил личной гигиены.
Запор, диарея и метеоризм — чаще всего не самостоятельные заболевания, а лишь симптомы более сложных заболеваний или расстройств желудочно-кишечного тракта. Поэтому, если данные явления длятся более одного-двух дней и тем более присутствуют другие неприятные ощущения, необходимо обратиться к врачу, для того чтобы выявить основную причину этих расстройств.
www.altmedpribor.ru
Кишечный (желудочный) грипп
Данное заболевание звучит на медицинском языке как гастроэнтерит, так как на самом деле это не грипп. Причиной для этого заболевания служит целый ряд вирусов, таких как ротавирусы, каливирусы и другие.
Данному заболеванию подвержены дети или же пожилые люди. Взрослые люди тоже могут болеть этим недугом, но так как чаще всего они имеют достаточно сильную иммунную систему, то болезнь протекает без симптомов.
Заболевание передается через употребление немытых фруктов или овощей, воздушно-капельным путем, при контакте с другими, ранее зараженными людьми.
Оказавшись в кишечнике, агенты заболевания нарушают процессы пищеварения, а, точнее они приводят к сбою переработки углеводов. Они начинают накапливаться в тонкой кишке, это приводит к скоплению большого количества воды, что в итоге приводит к острой диарее.
Признаки кишечного гриппа:
- покраснение горла, появления болей;
- насморк, чихание, кашель;
- диарея, стул 5-10 раз в день, обильный, наличие резкого запаха;
- сильное урчание в животе;
- рвота, тошнота;
- прогрессирующая слабость;
- рвота;
- возможно обезвоживание.
Лечение
Лечение при кишечном гриппе заключается в понижении уровня интоксикации и недопущении обезвоживания организма. Первым делом необходимо провести регидратационную терапию. Когда состояние больного стабилизируется, то можно начать принимать пищу, при этом строго соблюдая щадящую диету. Также необходимо принимать медикаменты, направленные на подавление вируса, а также на уменьшение сопутствующих болезни факторов.
Факты
Кишечный грипп и грипп — это абсолютно разные заболевания. Конечно они имеют некоторые общие признаки, такие как насморк, боли в горле, однако это совершенно разные болезни, лечить которые стоит по-разному.
Кишечный грипп очень заразное заболевание. Для того чтобы минимизировать риск им заболеть необходимо строго соблюдать личную гигиену. Причиной заражения может стать не только контакт с грязной поверхностью, но и контакт с грязной водой.
Наибольшая опасность, которую несет с собой данное заболевание — это обезвоживание. Если оно наступит, то человек может умереть.
При лечении кишечного гриппа нет определенных лекарств, лечить можно только сопутствующие признаки болезни, для остального необходима поддержка организма, который сможет самостоятельно побороть болезнь.
Методы лечения кишечника
Очищение и разгрузочные дни
Правильная работа пищеварительной системы в современном ритме жизни практически невозможна. Если следить за своим питанием, то все равно возникают ситуации нарушения режима. Самым простым способом оздоровления кишечника является его очищение. Периодически нужно устраивать себе фруктово-овощные дни, при этом эффект достигается при соблюдении такой диеты в течение нескольких суток. Клетчатка и пектиновые вещества способствуют очищению зашлакованного кишечника.
Травы и растения
Если проблема требует более серьезного лечения, то в аптеках продаются специальные травяные сборы для нормализации работы кишечника.
Очищающим действием обладают следующие растения: трава люцерны, листья сенны, кора крушины, спорыш, хвощ, крапива. Благотворно действует на состояние кишечника регулярное употребление листового зеленого чая и отвара цветков ромашки, обладающего противовоспалительным действием.
Правильное питание
Для лечения кишечника существует множество полезных рецептов, которые реально доказали свое действие.
Нормализуют работу кишечника капустный и картофельный сок, свекла, манная каша, мякоть тыквы и арбуза. Арбуз обладает хорошим болеутоляющим действием.
Вылечить синдром вялого кишечника (с низкой моторикой) можно с помощью меда и алоэ. 2 части меда разогреть до 40°C и добавить 1 часть измельченных и очищенных от колючек листьев алоэ, перемешать и выдержать 1 день. Принимать утром, за час до еды по 1 ст. л., запивая стаканом теплой воды. Курс лечения 14 дней. Смесь хранить в холодильнике.
Массаж и упражнения
Массаж живота уменьшает боль, нормализует перистальтику и устраняет колики. Достаточно 10 раз рукой провести по животу, по часовой стрелке. Метод предназначен для быстрого улучшения состояния.
Упражнения, восстанавливающие активность ленивого кишечника:
- Лежа: движение ногами, имитирующее велосипед; качание нижней части пресса поднятием согнутых или прямых ног; сведение/разведение коленей.
- Стоя: втягивание и расслабление живота; ходьба на месте с высоким поднятием колена; вращение туловища в левую сторону.
Причины
Ниже, приведен список негативных факторов, которые становятся причиной появления различных заболеваний кишечника. Как правило, эти факторы не выявляются поодиночке, у людей, страдающих проблемами с кишечником почти всегда выявляется несколько из них.
Оттого, на сколько велико количество фактором в одном, конкретном случае зависит, насколько тяжело будет протекать лечение пациента. Факторы, оказывающие серьезное влияние на развитие заболеваний кишечника:
- нарушенное питание;
- врожденная предрасположенность;
- острые и хронические стрессы;
- иммунитет;
- гиперпассивный образ жизни;
- вредные привычки, в особенности курение;
- вирусные и бактериальные инфекции;
- негативная реакция на длительный прием некоторых препаратов.
Как диагностировать?
Важно получить полное представление о заболевании, его локализации, характере поражения.
Для этого проводят исследования:
- капсульная эндоскопия дает возможность, в том числе, выявить болезнь Крона;
- колоноскопия позволяет посмотреть все части кишечника;
- магнитно-резонансная томография — подробное и качественное диагностирование органа;
- верхняя эндоскопия позволяет сделать осмотр тонкого кишечника;
- рентген может определить параметры патологии.
Также специалисты для диагноза назначают анализы:
- крови,
- кала.
Ишемическая болезнь
Если система кровообращения кишечника работает с недостаточной мощность, то у человека появляется ишемическая болезнь кишечника. Это заболевание может протекать как в мягкой, так и в острой форме, оно может поразить как весь кишечник, так и его отдельную часть.
Нарушения, к которым приводит данное заболевание зависят от того, какие именно артерии кишечника поражены ишемической болезнью. Так, например, наиболее острая форма заболевания развивается при поражении мезентериальных артерий. Она достаточно часто встречается у людей, страдающих от сердечно-сосудистой недостаточности.
При этом болезнь проявляет себя сильными болевыми приступами в области живота, которые практические невозможно обезболить, даже наркотические средства не всегда помогают. Они начинают утихать по мере того, как происходит прогрессирование инфаркта всего кишечника.
Признаком того что в артериях кишечника активно пошла закупорка является рвота с кровью, имеющая при этом четко выраженный рвотный запах. Также, наблюдается увеличение количества посещений туалета, стул становится жидким с кровью.
При этом у больного полным ходом идет развитие некроза кишечника и перитонита. Последний приводит к тому, что у человека появляются сильные болевые ощущения при любой подвижности. Также закупорка мелких сосудов приводит к появлению язв и кровотечений.
Лечение
Основным методом лечения данного заболевания является экстренная операция. Она заключается в оперативном устранении причины закупорки сосудов, и также в устранении подвергшихся некрозу тканей. Любое другое лечение может быть использовано только как помогающее восстановиться в послеоперационный период. Если операция не будет вовремя произведена, то больной получит обширное кровотечение кишечника и скончается.